Центральное предлежание плаценты при беременности 20 недель
Предлежание плаценты
Предлежание плаценты при беременности считается одним из серьезных осложнений во время вынашивания ребеночка и последующих родов.
Дело в том, что ситуация, когда плацента целиком или частично закрывает маточный зев, а это и есть предлежание плаценты, непоправима – медикаментозно такое положение дел исправить нет возможности, хотя всегда остается шанс, что плацента самостоятельно сместиться из нижних отделов матки.
Единственные симптомы, которые могут свидетельствовать о предлежании плаценты при беременности – это безболезненные кровотечения. Возникают они, как правило, ближе ко второй половине беременности на фоне полного благополучия.
Причины предлежания плаценты
Диагностируют предлежание плаценты с помощью УЗИ, и окончательный диагноз может быть поставлен после 24 недель – до этого есть шанс, что плацента самостоятельно изменит положение. Помимо того, что с помощью УЗИ определяется окончательный диагноз «предлежание плаценты», этот метод также дает возможность определить варианты предлежания, размеры и площадь плаценты, степень отслойки.
Причинами для возникновения предлежания плаценты при беременности могут стать изменения слизистой внутренней стенки матки как результат неоднократных абортов, воспалений или половых инфекций, перенесенных до этого осложненных родов.
Расположенность к такой патологии в большей степени присуща и женщинам с деформациями полости матки, обусловленными врожденными аномалиями или же приобретенными (например, как результат миомы матки).
Причиной предлежания плаценты могут стать даже заболевания сердца, печени или почек, сопровождающиеся застойными явлениями в органах малого таза (в том числе, и матки).Кроме того, в три раза чаще встречается предлежание плаценты у женщин, которые рожают уже не впервые.
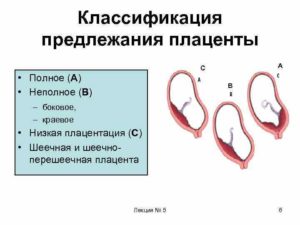
В зависимости от расположения плаценты, различают низкое предлежание (прикрепление) плаценты, полное (центральное) или частичное предлежание (может быть боковым или краевым).
Низкое предлежание плаценты
При нормальном протекании беременности плацента располагается по дну или телу матки, по передней (реже задней) стенке с переходом на стенки боковые. Низкое предлежание плаценты характеризуется ситуацией, когда плацента располагается в непосредственной близости от внутреннего зева шейки матки – на расстоянии 6 см и даже меньше.
Определяют такую патологию чаще всего во втором триместре беременности при проведении очередного УЗИ. Но при этом, если низкое предлежание плаценты таки было диагностировано в этом периоде, существует вероятность, что со временем, по мере развития беременности, плацента примет «нормальное положение».
Условно такое положение вещей называют «миграцией», а перемещение плаценты обуславливается растяжением и вытягиванием тканей матки. Так, по мере развития плода, эластичные ткани нижней части матки постепенно поднимаются кверху.
Вместе с тем, происходит и некоторое перемещение вверх плаценты, за счет чего расположение ее становится нормальным.
Посему, если низкое расположение плаценты было обнаружено во втором триместре беременности, существует достаточно большая вероятность ее перемещения к концу беременности и нормализации ситуации.
Краевое предлежание плаценты
Частичным, или неполным предлежанием плаценты называют такое ее расположение, при котором внутренний зев матки плацентой перекрыт, но не полностью. Одним из видов частичного предлежания плаценты является краевое предлежание плаценты.
При краевом расположении плаценты нижний ее край находится на уровне края внутреннего зева, при этом выходное отверстие матки закрыто тканью плаценты приблизительно на треть.
Обычно диагностируется краевое предлежание плаценты во втором триместре беременности с помощью УЗИ, на фоне жалоб беременной на постоянные кровотечения.
Если таки краевое предлежание плаценты было определено, женщине требуется тщательное медицинское наблюдение и проведение всех необходимых исследований.По мере необходимости могут назначаться железосодержащие препараты – во избежание кровотечения и развития анемии по причине снижения уровня гемоглобина.
Полное предлежание плаценты (центральное предлежание плаценты)
Полное предлежание плаценты, наверное, наиболее серьезная патология, связанная с неправильным расположением плаценты.
О полном предлежании говорят тогда, когда плацента полностью закрывается внутренний зев, во время влагалищного исследования везде определяется плацентарная ткань, плодные оболочки не прощупываются.
Если к тому же удается установить, что центр плаценты располагается на уровне зева, ставят диагноз «центральное предлежание плаценты».
Частичное предлежание плаценты диагностируется с частотой 70-80% из всего числа предлежаний. В то же время, на полное предлежание приходится в 20-30% случаев, и это, к сожалению, вовсе немалый показатель.
При полном предлежании плаценты женщину, даже при отсутствии кровотечений, обязательно направляют в стационар. Диагностированное центральное предлежание – серьезная патология, при которой беременной должно быть обеспечено постоянное квалифицированное медицинское наблюдение.
Лечение предлежания плаценты
Если было обнаружено предлежание, определятся со схемой лечения и последующими действиями врач будет, исходя из специфики предлежания плаценты. Но, как бы то ни было, в случае, когда у беременной было диагностировано предлежание плаценты, ей потребуется постоянное наблюдение специалистов.
Если кровотечений не наблюдается, наблюдаться будущей маме могут позволить амбулаторно. При этом ей необходимо избегать нагрузок – и физических и эмоциональных, исключить половые контакты, спать не менее 8 часов в сутки и как можно больше гулять.
Понадобится и специальная диета, предполагающая потребление в пищу продуктов, богатых железом, белком и витаминами. Диета необходима для максимального поступления в организм беременной полезных веществ: при предлежании плаценты часть ее не участвует в газообмене, что может спровоцировать гипоксию у плода.
У мамочки тем временем может наблюдаться анемия или пониженное артериальное давление, которые также становятся последствием предлежания плаценты при беременности.Если же на сроке после 24 недель у беременной наблюдаются периодические кровотечения, ей предложат лечь в стационар, где ей всегда смогут оказать неотложную помощь в случае возможных осложнений. При этом наблюдаться стационарно врачи рекомендуются вплоть до конца беременности.
Если кровотечения незначительные, а самочувствие женщины не ухудшилось, прибегают к консервативным методам лечения: беременной прописывают постельный режим, полный покой, препараты, понижающие тонус матки и улучшающие кровообращение.
В случае обнаружения у будущей мамочки анемии, ей прописывают препараты для повышения уровня гемоглобина, а также средства для общего укрепления организма.
Роды с предлежанием плаценты
Предлежание плаценты при беременности является показанием для проведения родоразрешения путем кесарева сечения, в случае полного предлежания – обязательно, поскольку иные пути родоразрешения невозможны. Если беременность удалось сохранить, то кесарево проводят на сроке 38-39 недель.
При неполном предлежании плаценты возможны и роды естественным путем, но они сопряжены с определенным риском.
Кроме того, для естественных родов при неполном предлежании плаценты обязательными условиями становятся обязательное прекращение кровотечения после вскрытия плодного пузыря, зрелая шейка матки, хорошая родовая деятельность и головное предлежание плода.
В иных случаях, если роды будут протекать естественным путем, существует высокий риск полного отслоения плаценты, что потянет за собой очень сильное кровотечение. А это чревато серьезными осложнениями – вплоть до летального исхода как для матери, так и для ребеночка.
Специально для beremennost.net – Татьяна Аргамакова
Предлежание плаценты при беременности: симптомы и лечение
Чтобы лучше представить, как выглядит предлежание, необходимо знать, что такое плацента. Плацента — связывающий орган между матерью и ребенком, через нее осуществляется кровообмен.
Плацента формируется с 15 недели беременности и достигает зрелости на 36. Данный орган имеет форму плоского шара. У нее есть плодовая часть — мягкие плодные оболочки, и материнская — более плотная, которая и крепится к стенке матки.
Именно данная часть может перекрыть выход из таза.
Типы предлежания плаценты
В медицинской практике существуют две основных разновидности предлежания плаценты при беременности:
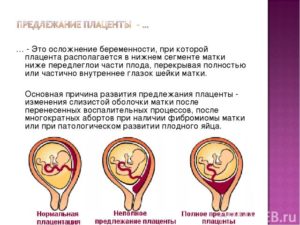
- Полное (центральное) — это состояние, когда отверстие в тазе, из которого выходит ребенок в канал шейки матки, полностью перекрывается.
- Неполное (частичное) — когда выход из таза закрыт плацентой не полностью. Здесь выделяют боковое предлежание, где перекрыто около 70% отверстия и краевое, где край плаценты только у выхода.
Также различают низкое предлежание плаценты. Это когда материнская часть крепится в нижнем отделе матки на расстоянии около 5 см до внутреннего зева. То есть, находится близко, но не достает до выхода из таза. Такое состояние можно рассматривать как переходящую форму между нормальным расположением и предлежанием.
Может быть так, что плацента сначала крепится где положено, а потом постепенно опускается в нижний сегмент матки. Данное предлежание является вторичным. А первичное — когда плацента закрепилась в одном месте, там и находится все время.
Факторы риска предлежания плаценты
Были обнаружены факторы, при которых предлежание плаценты при беременности возникало чаще:
- Возраст беременной. Риск возникновения данного состояния заметно увеличивается после 35 лет.
- Травмы. Было замечено увеличение случаев предлежания у женщин, которым проводилось выскабливание слизистой оболочки матки (при эндометриозе, аборте и т.д.).
- Многократные роды. 75% случаев предлежание плаценты у женщин, которые рожают повторно.
- Рубцы вследствие оперативных вмешательств.
- Обнаружение миомы матки.
- Генитальный инфантилизм — недоразвитие половых органов.
Клиническая картина предлежания плаценты
Основное проявление предлежания плаценты — маточное кровотечение, которое обычно возникает во второй половине беременности. В основе лежит отслоение плаценты от стенок матки вследствие растяжения нижнего отдела в процессе беременности. Чем раньше возникло кровотечение, тем больше вероятность, что плацента полностью перекрыла выход из таза.
Кровотечение обычно возникает на фоне абсолютно удовлетворительного состояния женщины и начинается ночью, после физического напряжения или испражнения. Характерная особенность подобных кровотечений — это их повторное возникновение. Очень редко они появляются единоразово и потом возобновляются с началом родов.
Следует обратить внимание на то, что у некоторых беременных были зафиксированы случаи или жалобы на кровяные выделения из влагалища в 1 триместре беременности. Это весьма тревожный сигнал, свидетельствующий об угрозе выкидыша и о глубоком внедрении плаценты в ткани матки с разрушением сосудов. Часто после начала кровотечения возникают преждевременные роды.
Вследствие таких кровотечений, наблюдается постоянная потеря эритроцитов. А как мы знаем, в данных клетках крови находится гемоглобин, который переносит кислород. А значит ребенку и матери не хватает кислорода.И на фоне этого прогрессирует анемия. При таких условиях даже незначительное кровотечение во время родов может спровоцировать клиническую картину сильной кровопотери. Это создает опасность для жизни женщины.
Еще одним тревожным признаком является кислородное голодание плода по причине кровопотери или анемии женщины. Степень данного состояния зависит от площади отслоения, количества и интенсивности кровопотери.
Организм женщины ослаблен при постоянной потере крови, и на фоне неправильного положения плаценты есть высокий риск проникновения инфекции. А сгустки крови являются благоприятной средой для жизнедеятельности бактерий. Инфицированию способствуют проводимые через влагалище диагностические и лечебные мероприятия.
Диагностика предлежания плаценты
Различные варианты предлежания плаценты обычно диагностируют без особых трудностей. Врач ставит диагноз на основе данных анамнеза, клинической картины и полученной информации при использовании инструментальных методов исследования.
Из анамнеза врачу будет полезна следующая информация:
- Были ли в прошлых беременностях повторные кровотечения и была ли установлена их причина.
- Был ли поставлен диагноз предлежания плаценты в прошлой беременности. Если да, то какой вид предлежания и как протекало заболевание.
- В случае первой беременности будет важно знать наличие предлежания у родственников.
- Имела ли женщина какие-либо заболевания матки, которые были указаны выше (эндометриты, аномалии строения, гипоплазия, застой крови).
В случае положительных ответов эти данные позволяют заподозрить предлежание плаценты. Кардинальный симптом, на основании которого можно заподозрить это состояние — повторные кровотечения из половых органов во второй половине беременности. Кровотечение сначала может быть в незначительном количестве на фоне хорошего самочувствия женщины с дальнейшим прогрессированием или сразу обильным.
Врачи должны быть очень осторожными при проведении гинекологического осмотра, так как это может спровоцировать преждевременное отслоение плаценты и сильное кровотечение.
Такой осмотр проводят в условиях операционной, чтобы в случае чего, предоставить экстренную медицинскую помощь.
Поэтому беременные с предлежанием плаценты должны быть госпитализированы и находиться под наблюдением медперсонала.
При поступлении в больницу женщинам, у которых возникло кровотечение при беременности, проводят дифференциальную диагностику. Она заключается в том, чтобы исключить другие патологические состояния, которые могут быть причиной кровотечения. К ним относятся:
- преждевременное отслоение нормально размещенной плаценты,
- разрыв пуповинных сосудов,
- полип шейки матки,
- эктопия шейки матки,
- рак шейки матки,
- разрыв варикозно расширенных вен влагалища,
- разрыв матки,
- шеечная беременность.
Данная диагностика осуществляется путем гинекологического осмотра с помощью зеркал в операционной палате. Это дает возможность исключить заболевания влагалища и шеечного канала.
О предлежании плаценты будут свидетельствовать такие симптомы:
- отечность тканей влагалища,
- видимая невооруженным глазом пульсация сосудов,
- можно увидеть и прощупать предлежащий край плаценты, то есть материнскую часть.
Но основная роль в постановке диагноза предлежание плаценты при беременности остается за ультразвуковым исследованием. С его помощью удается четко определить вид предлежания, местоположение плаценты, возможную ее миграцию и осуществить динамическое наблюдение за беременной. Это позволяет с высокой точностью диагностировать предлежание плаценты или низкое ее крепление.
Профилактика предлежания плаценты
Основой предупреждения предлежания плаценты (да и других осложнений беременности) является своевременная, эффективная диагностика и предоставленная квалифицированная медицинская помощь. Также необходимо проводить раннее обнаружение и адекватное лечение заболеваний органов репродуктивной системы, гормональных сбоев и распространять информацию о вредности абортов.
Прогноз предлежания плаценты
Патологическое положение плаценты представляет большую опасность не только для матери, но и для плода.
При предлежании плаценты происходит ограничение дыхательной поверхности, что нередко приводит к кислородному голоданию, медленным темпам набора веса и аномалиям развития плода. Такое наблюдается примерно в 20% случаев.
Аномалии развития встречаются в 3 раза чаще, чем при нормальном положении плаценты. А новорожденные часто рождаются с анемией.
Количество прочтений: 28.04.2018
Чем грозит низкое предлежание плаценты при беременности: лечение и роды
Плацента (послед или «детское место») – эмбриональный орган, в котором происходит рост и развитие ребенка. Ее формирование происходит не ранее 10 недели беременности. Все это время эмбрион получает питательные микроэлементы из кровеносных сосудов эндометрия полости матки.
Что такое низкое предлежание плаценты
Плацента является своеобразным домиком плода. Выполняет следующие функции:
- Защитная;
- Гормональная;
- Трофическая;
- Барьерная;
- Питательная;
- Кислородная.
Основная роль плацентарного барьера – защитить ребенка от воздействия негативных факторов, ожидающих его извне.
Нормальное расположение органа позволяет обеспечить благоприятное внутриутробное пребывание.
Послед, прикрепленный к боковой или задней маточной стенки считается нормальным явлением.
Что такое предлежание плаценты
Предлежание плаценты – это акушерская патология, при которой плацента располагается в нижней части маточного сегмента.
Влиять на ее формирование и определять место прикрепления извне – не представляется возможным. Предлежание бывает нескольких видов: краевое, низкое и полное расположение.
Низкая плацентация при беременности – это результат размещения детского места в нижней части матки. Что является угрожающим состоянием, как для плода, так и для матери.
Осложнения ожидают беременную в период вынашивания ребенка и в момент самих родов.
Такая локализация прикрывает внутренний зев, что впоследствии приводит к развитию кровотечения при родах и негативно сказывается на малыше (гипоксия, риск ранних родов и высокая вероятность летального исхода).
Патологический процесс не имеет яркой клинической картины до 20 недель гестационного периода.Этот период считается экватором беременности, назначается ряд исследований, в том числе УЗИ, где определятся диагноз.
Чем опасна
Низкое расположение последа кроет в себя большое количество опасностей, но в зависимости от вида подбирается тактика ведения беременной пациентки.
- При заднем расположении велика вероятность передвижения плаценты вверх, родовые пути полностью открываются.
- Переднее – вызывает трудности при вынашивании крупного ребенка. Повышается риск обвития пуповиной.
- Полное или центральное предлежание плаценты – самое опасное состояние для ребенка. Цервикальный канал полностью закрыт, возможное развитие гипоксии. Беременных с таким диагнозом подготавливают к оперативному родоразрешению.
В связи с низкой плацентацией ухудшается кровоснабжение эмбрионального последа, появляется нехватка необходимых микроэлементов и кислородное голодание.
Последствия:
При тяжелом проявлении процесса беременную пускают в роды раньше 40 недель (37 -38 недель гестации).
Симптомы и причины низкой плацентации
Причины аномального расположения плаценты:
- Гинекологические заболевания;
- Выскабливания стенок матки в анамнезе;
- Заболевания или новообразования в матке: ее полости и стенках;
- Многоплодная беременность;
- Оперативные вмешательства, в том числе ОКС;
- Рубец на матке;
- Поздняя беременность или первая беременность в возрасте более 35 лет;
- Замершие и неразвивающиеся беременности в анамнезе;
- Большое количество естественных родов (независимо от сроков гестации);
- Нездоровый образ жизни женщины: алкоголизм и табакокурение увеличивают риск развития аномального расположения последа в 4 раза.
Симптомы низкой плацентации:
- Кровянистые выделения;
- Боли в пояснично-крестцовом отделе, сопоставимые с родовыми схватками;
- Тянущие боли внизу живота;
- Гипотония;
- Головокружение;
- Потеря аппетита;
- Диспепсический синдром: тошнота, рвота, выраженный токсикоз.
Основные признаки низкого предлежания не проявляются ранее 20 недель. Тревожные «звоночки» появляются в виде тянущих болей и кровянистых выделений.
Лечение низкого предлежания
Основные диагностические методы, подтверждающие диагноз:
- УЗ исследование – основной метод.
- Профилактический осмотр в сочетании с жалобами и клиническими проявлениями – дополнительный способ.
Лечение предлежания плаценты зависит от вида процесса, тяжести течения и срока гестации.
1 триместр – отсутствие симптомов, плацента не сформирована – лечение не проводится.
2 триместр – специфического лечения не требуется. Рекомендовано соблюдать постельный режим, огрничить физические нагрузки.
3 триместр – при стремительном развитии патологического процесса с 28 недели гестации проводят лечение:
- Лекарственные средства, устраняющие мышечный спазм – Папаверин (суппозитории и таблетки), Но-Шпа;
- Противоанемические препараты: Ферумлек, Актиферрин, Мальтофер;
- Гормонотерапия для корректировки уровня стероидов Утрожестан;
- Препараты, улучшающие кроветворение: Курантил;
- Фолиевая кислота в комплексе с витаминами группы В.
Показан постельный режим, ограничение половой близости и занятий, требующих повышенной физической активности.
При любом изменении самочувствия в худшую сторону экстренно обращаться за помощью в больницу.
Предлежание чревато полной отслойкой плаценты – угрожающему состоянию для жизни малыша.
Роды при низкой плацентации
Естественные роды не являются противопоказанием при низкорасположенном последе. Постоянный врачебный контроль и полное обследование увеличивают шансы самостоятельного родового процесса.
Однако, прежде чем «пустить» беременную в роды, врачи учитывают несколько условий:
- Точная зона крепления детского места.
- Течение беременности.
- Осложнения, возникшие в результате гестационного периода.
ОКС (операция кесарево сечение) показана при полном закрытии плацентой шейки матки.
Согласно статистике в 91 % случаев роды с предлежанием проходят достаточно успешно. При условии постоянного наблюдения, и только 40 % из них КС.
Также стоит учитывать, что аномальное расположение плаценты чревато иными осложнениями. Например прорастание эмбрионального органа в соседние ткани и органы.
Рекомендации для будущей мамы с низким предлежанием плаценты
Советы мамочкам с низким предлежанием:
- Интимная близость под запретом.
- Волнения, переживания, стрессы и раздражения – под запретом.
- Ограничение посещения общественных мест и общественного транспорта.
- В случае затруднительного опорожнения кишечника прием лекарственных препаратов, разрешенных в период вынашивания ребенка.
- Отказ от физической работы.
- ДА: прогулкам на свежем воздухе, употреблению витаминов, посещение бассейна при отсутствии запрета от врача.
- Пребывание в стационаре при необходимости и по рекомендации специалиста.
Меры профилактики:
- Своевременное лечение гинекологических патологий.
- Контрацепция для предупреждения нежелательной беременности.
- Соблюдение здорового образа жизни.
Елена Юрьевна, акушер-гинеколог высшей категории
Специально для сайта kakrodit.ru
Предлежание плаценты при беременности: причины, симптомы, диагностика и лечение
Предлежание плаценты – одно из осложнений беременности, не позволяющее родить естественным путем. Из-за этого явления возникает опасность для здоровья будущей матери и повышается риск гибели плода.
Беременности с подобной патологией уделяется особое внимание, нередко женщине показано длительное нахождение в стационаре. Однако выносить и родить здорового ребенка при таком положении дел возможно.
Что это такое?
Врачи сталкиваются с неправильным предлежанием плаценты достаточно редко. В 5-10% случаев оно наблюдается на 20-32 неделе, еще реже – на 36-40 неделе.
Плацента формируется по мере роста эмбриона для его питания и развития. После рождения ребенка она отслаивается и выходит вместе с оболочками. Располагается детское место в области дна ближе к зеву или по боковым сторонам матки. Эти сегменты имеют хорошее кровоснабжение, что обеспечивает плоду достаточное питание и насыщение кислородом.
Если зародыш имплантировался в нижней части матки, во время своего формирования плацента может частично или полностью перекрыть шейку. Это называется соответственно частичным или полным предлежанием. Оно препятствует нормальному кровоснабжению плода, т.к. стенки в этой области более тонкие.
Обычно шейка плотно сжата и раскрывается при родах. Головка ребенка растягивает шейку, что позволяет ему пройти родовые пути. Если путь закрыт, он не сможет самостоятельно это сделать.Из-за этого естественное родоразрешение затруднено или невозможно. Плацента не может выйти до рождения ребенка.
Если отслойка началась при родовых манипуляциях, возникает кровотечение, что угрожает жизни роженицы и малыша.
Виды предлежания
Существуют несколько видов предлежания плаценты, которые зависят от расположения плода и диаметра шейки матки. С учетом этих признаков принимается решение о способе принятия родов.
Определяется вид патологии на УЗИ:
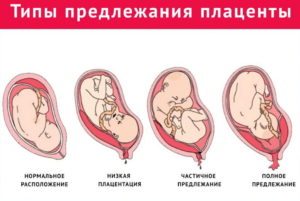
- Полное. Плацентарная оболочка полностью перекрывает область внутреннего зева. Когда он раскрывается в активной фазе родов, ребенок не сможет пройти сквозь преграду. Наиболее опасное расположение, которое может привести к смерти женщины и малыша. Показано кесарево сечение.
- Частичное. Проход закрыт не полностью, но головка малыша пройти сквозь него не может. Для успешного родоразрешения применяют оперативный метод.
- Низкое предлежание плаценты. Закрепление эмбриона произошло в нижней части матки, но шейка остается открытой, плацента находится в 3-5 см в нее. При низком положении показаны традиционные роды, если нет противопоказаний.
Когда шейка раскрывается на 4 см, врач проверяет нахождение детского места. На основании этого признака классификация предлежания выглядит следующим образом:
- Центральное предлежание плаценты. Возникает только при полном перекрытии прохода, подтвержденном на УЗИ. Акушер пальцем может прощупать центральное расположение, а оболочки плода не чувствует.
- Боковое. Врач прощупывает и оболочки, и часть плаценты.
- Краевое. Плодные оболочки проступают в отверстие шейки, а плацента находится с краю зева.
- Заднее. Детское место сформировалось у задней стенки матки и не перекрывает зев.
- Переднее. Находится у передней стенки, не доходит до выхода. Это считается вариантом нормы.
Если последние два вида диагностированы на УЗИ до 26-27 недели, волноваться не стоит. Плацента подвержена миграции, из-за чего в течение 6-10 недель она может занять правильное место.
Причины развития патологии
Привести к нетипичному закреплению плода, что способствует появлению плацентарного предлежания, могут различные причины.
Чаще всего это заболевания, внутренние хирургические вмешательства в маточную полость и факторы, под воздействием которых эмбрион не может проникнуть в отдаленные части матки.
Патогенез проблемы связан с низким закреплением плода и, как следствие, формированием оболочки с неполным закрытием зева.
Маточные факторы
Чаще к патологическому полному или неполному предлежанию плаценты приводят хирургические действия. Патологии подвержены беременные женщины, имеющие в анамнезе аборт или кесарево сечение.
Нередко патологическое размещение встречается при повторной беременности, когда прежние роды прошли с осложнениями. Случается неправильное закрепление одного из эмбрионов при многоплодной беременности.
Также к низкому предлежанию могут привести:
- воспалительный процесс в шейке или матке (эндометрит);
- разрастание тканей женского органа (эндометриоз);
- доброкачественная опухоль;
- недоразвитая матка или имеющая отклонения в строении;
- истмико-цервикальная недостаточность.
Плодные факторы
Существуют и другие причины, связанные с развитием эмбриона. Если у него снижена активность выработки ферментов, закрепление в верхних сегментах становится затруднительным, поэтому он имплантируется внизу. Вызвать нехватку ферментов могут следующие факторы:
- воспаление яичников;
- неправильная выработка гормонов;
- изменения цикла;
- миома, заболевания шейки;
- изменения внутреннего слоя матки.
Симптомы предлежания плаценты при беременности
При частичном или другом виде предлежания плаценты основным симптомом является появление крови из цервикального канала. Болевые ощущения отсутствуют. Первые кровотечения могут появиться на 12 неделе, а потом периодически повторяться до родов.
Чаще кровотечение наблюдается за 3-4 недели до родов, когда стенки матки чрезмерно растянуты. Матка готовится к родовому процессу, поэтому иногда сильно сокращается. Из-за этого кровотечения становятся интенсивнее. Когда происходит отслоение плаценты при предлежании, внутренние сосуды оголяются, и начинает течь кровь. Характер и длительность выделений различаются:
- Полное предлежание плаценты: обильные, кратковременные, внезапные. При чрезмерной обильности наблюдается большая кровопотеря, что смертельно опасно. Кровотечение резко прекращается, но через некоторое время возобновляется. Иногда может носить постоянный характер и отличаться скудностью. Накануне родов обильность резко повышается.
- Неполное предлежание плаценты: интенсивность кровотечения зависит от площади отслойки. Возникает преимущественно в последние 7 дней гестации, перед схватками или во время их активной фазы.
Частая кровопотеря вызывает анемию. Подтвердить состояние можно по результатам анализа крови, когда понижается уровень гемоглобина и гематокрита и уменьшается число эритроцитов. Проявляются вторичные признаки патологического прикрепления:
- пониженное артериальное давление;
- малокровие, недостаточный объем крови;
- неправильное расположение плода;
- высокое положение дна матки.
Чем опасна патология?
У многих женщин из-за кровопотери и изменения тонуса сосудов развивается гипотония. Таким пациенткам показана госпитализация для сохранения беременности и предотвращения потери крови. При лечении назначаются препараты, которые снижают тонус матки, уменьшают сократительную активность мышц.
С 4-5 месяца у женщины может развиваться гестоз. Он проявляется повышением артериального давления, отеками. При таком состоянии нарушается кровообращение матки и ребенка, замедляется работа почек. Из-за этого теряется белок.
По его содержанию в моче диагностируется заболевание. При центральном или другом предлежании плаценты из-за гестоза состояние пациентки отягощается. В частности, вероятен рецидив кровотечений, потому что свертываемость нарушается.
Из-за этого остановить его весьма затруднительно.
Когда плацента несколько перекрывает зев, затрудняются кровоснабжение и подача кислорода к малышу. Из-за этого ребенок отстает в развитии. Если плацента отслоилась, назад она не прирастет. Эта часть не принимает участия в насыщении плода питательными и другими веществами.
Из-за патологии также меняется положение ребенка. Иногда он располагается поперек живота. Когда он начинается двигаться в таком нетипичном положении, матка чрезмерно растягивается, что приводит к отслоению. Роды в таком случае происходят с помощью кесарева сечения. При этом врачи учитывают, как расположен ребенок.
Методы диагностики и лечения
В настоящее время диагностика данного состояния не вызывает никаких трудностей. При обнаружении кровотечений женщина посещает гинеколога, который визуально сможет заметить проблему. Если они повторяются в середине беременности, это позволяет предполагать, что плацента полностью перекрывает выход во внутренний зев.
Гинеколог с помощью зеркал осматривает шейку. Метод требует внимательности. При предлежании плаценты спровоцировать ее отслойку может физическое воздействие инструментом и открытие шейки для визуальной диагностики. Из-за этого возможны появление кровотечения и развитие осложнений.
Женщина должна пройти УЗИ. Это наиболее точный и совершенно безопасный метод проверки состояния будущей матери и плода. На УЗИ оценивают:
- размеры плаценты;
- ее расположение;
- структуру;
- наличие крови в полости между плацентой и маткой;
- площадь отслоившегося участка;
- особенности кровотока в пуповине.
Если обнаружено низкое предлежание плаценты при беременности, УЗИ проводят систематически. Это позволяет проследить динамику изменения месторасположения плаценты. Миграция возможна из-за роста нижней области матки. Если плаценте удается занять характерное положение до 34 недели, роды можно провести естественным путем.
Женщине с предлежанием плаценты показан прием следующих препаратов:
- для эластичности нижней части матки – Партусистен, Но-шпа;
- для повышения уровня гемоглобина – Тотема, Сорбифер Дурулес;
- для стимулирования процесса насыщения ребенка кровью – Тромбонил, Аскорутин, токоферола ацетат, Трентал.
Дополнительно женщине могут назначить прием сульфата магния, Магне В6, фолиевой кислоты. Указанные средства беременная принимает до самых родов. Если начинаются скудные или обильные кровяные выделения, необходимо срочно вызвать скорую помощь. При госпитализации обычно используют те же медикаменты внутривенно с увеличением дозы активных веществ.
При полном перекрытии прохода контролируется состояние плода. Чтобы не допустить кислородное голодание и фетоплацентарную недостаточность, кроме вышеописанных препаратов назначают Курантил, раствор кокарбоксилазы, Актовегин, раствор глюкозы, аскорбиновую кислоту (рекомендуем прочитать: для чего при беременности назначают таблетки «Курантил»?).
Процесс родов
На 36 неделе принимается решение о способе родов. Полное предлежание предполагает проведение кесарева сечения. Если наблюдается обильная кровопотеря, купировать которую не получается, экстренно проводится операция. В этом случае жизнь ребенка в первую очередь спасти не пытаются, поскольку при малейшем промедлении смерть грозит и матери.
При незначительном предлежании плаценты врач устанавливает наличие факторов, способных усложнить естественные роды. К ним относятся:
- неправильное положение ребенка;
- рубцы на матке после прежних оперативных вмешательств;
- многоплодная беременность;
- возраст роженицы более 30 лет;
- узкий или деформированный таз;
- развитие многоводия.
Когда предлежание неполное, но осложнения отсутствуют, решение принимается в пользу естественного родоразрешения. Если миграция плаценты вызвала открытие зева, врач дожидается начала активных родов и прокалывает плодный пузырь. Если начинается кровотечение, значит проводят кесарево сечение.
Меры профилактики
Чтобы не допустить предлежания, необходимо отказаться от операций на матке, включая аборты.
Также нужно регулярно посещать гинеколога и контролировать работу половой системы, не допускать заболеваний и воспалений, своевременно проходить лечение.
Бывает, что избежать низкого прикрепления или отслойки не всегда удается даже при правильном функционировании всех органов и отсутствии операций в анамнезе.При диагностированном центральном предлежании и других клинических формах патологии женщине следует соблюдать осторожность, чтобы не вызвать появление крови. Для этого рекомендуют придерживаться основных правил:
- не перенапрягаться, исключить тяжелые физические нагрузки;
- не прыгать;
- не ездить по неровным дорогам;
- не летать на самолетах.
Также нужно избегать стрессов, стараться не переживать и не нервничать, настраиваться на позитивный лад. Несколько раз в сутки следует отдыхать — ложиться на спину, а ноги поднимать вертикально, опираясь ими на твердую поверхность, например, стену. Такое положение позволяет расслабиться и снять нагрузку с нижней части живота.
Предлежание плаценты при беременности
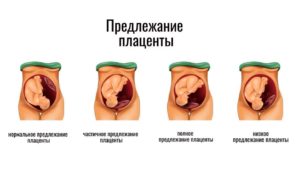
Предлежание плаценты при беременности — это патология, которая подразумевает расположение плаценты в нижнем сегменте матки в области маточного зева. Частота осложнений 0,5-0,8% от всех родов. По статистике 3% женщин и 5% детей погибают по причине данной патологии.
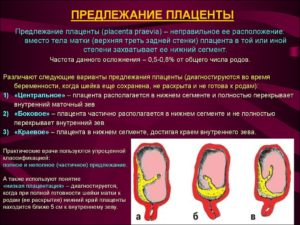
Предлежание плаценты бывает центральное или полное, боковое и краевое.
Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты.
Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты».
Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
https://www.youtube.com/watch?v=olfxHFRP0sI
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают.
Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге.
Но наблюдение акушера-гинеколога, все же необходимо.
Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.
Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение.
Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи.
Обильные кровотечения при предлежании угрожают жизни женщины и плода.
