Чем лечить миозит при беременности
Как лечится миозит при беременности?
Миозит, или, говоря простым языком, воспаление скелетных мышц – заболевание, с которым наверняка сталкивались многие. Так как воспаление может быть вызвано рядом причин, говорить об однозначной опасности патологии при беременности нельзя. Именно поэтому определяющее значение в этом случае имеет диагностика. Поговорим о диагностических нюансах и схеме лечения миозита при беременности.
Классификация миозита
В медицинской практике существует несколько классификаций миозита. Первая определяется этиологией заболевания. Согласно ей, миозит бывает:
- инфекционным – вызван вирусами, острыми и хроническими болезнями;
- паразитарным – развивается под влиянием токсико-аллергических агентов;
- аутоиммунным – формируется на фоне заболеваний аутоиммунного характера;
- гнойным – гнойные процессы, спровоцированные проникновением в организм патогенных микроорганизмов;
- травматическим.
Вторая классификация основывается на характере протекания и стадии развития патологии:
- острый – резкое поражение, выраженная болезненная симптоматика, длится от нескольких дней до 2-3 недель;
- хронический – развивается в результате длительного отсутствия терапии, при этом симптоматика довольно слабо выражена.
Кроме этого, миозит разделяют на типы, согласно локализации воспалительного процесса:
- шейный;
- спинной;
- грудной;
- икроножный.
Внимание: при беременности наиболее распространен спинной миозит ввиду значительно увеличившейся нагрузки на мышцы спины.
Причины миозита во время беременности
Особенность патологии в том, что факторами риска могут стать самые разные ситуации: от стрессовых периодов до физических травм. Перечислим наиболее распространенные причины развития патологии во время беременности:
- действие гормона релаксина, расслабляющего связки;
- смещение центра тяжести;
- активный рост матки;
- переохлаждение мышц, сквозняки;
- механические травмы;
- мышечные судороги;
- вирусные, инфекционные заболевания;
- паразитарное поражение скелетных мышц;
- аутоиммунные процессы в организме;
- общее психоэмоциональное перенапряжение;
- продолжительное статичное нефизиологичное положение тела, когда конкретные группы мышц испытывают повышенную нагрузку.
Одним из наиболее тератогенных при беременности является гнойный миозит. Он характеризуется бактериальным поражением мышц, сопровождается гнойным «расплавлением» мышечной ткани и распространением в направлении сосудисто-нервных пучков. Тем не менее угрозу для плода представляют и инфекционные, аутоиммунные миозиты.
Клиническая картина патологии у беременных
Во время вынашивания ребенка миозит у женщины проявляется так же, как и у всех остальных людей. Основной характерный симптом – это ощутимый болевой синдром, чаще локализованный.
При пальпации больной мышцы, а также при резких движениях интенсивность боли возрастает. Так происходит по причине включения защитного напряжения пораженных мышц и ограничения подвижности суставов.
Утром, после продолжительного ночного сна, боли также могу быть более выраженными, резкими.
Рекомендуем прочитать, можно ли есть финики беременным.
Читайте: какое значение имеет щитовидная железа для благополучного протекания беременности.Помимо болевого синдрома, миозит нередко сопровождается:
- инфильтрацией участков кожи;
- повышением температуры тела;
- образованием уплотнений мышц, узелков, тяжей;
- частичной или тотальной атрофией скелетных мышц, при длительном нарушении двигательной активности.
В случае развития миозита шеи возрастает риск перехода воспалительного процесса на соседние мышцы – гортани, глотки, пищевода, что крайне нежелательно при беременности, так как, помимо мышечной боли, женщину начинает мучить кашель, возможно затруднение глотания пищи, нередка отдышка.
Диагностика заболевания
Чтобы правильно поставить диагноз, целесообразно использовать комплексную диагностику – инструментальную и лабораторную. Во время беременности не все диагностические методы уместны, поэтому в большинстве случаев врач ограничивается несколькими:
- сбор анамнеза;
- внешний осмотр;
- общий и биохимический анализ крови;
- серологический анализ крови;
- ультразвуковое исследование (УЗИ) мышц и сосудов нижних конечностей по показаниям;
- электромиография (ЭМГ) – оценка электроактивности мышц.
Внимание: рентгенография в период беременности противопоказана, так как есть риск тератогенного влияния рентгеновского излучения на плод.
Методы лечения миозита в период гестации
Схема лечения миозита в большинстве случаев индивидуальна. После детальной диагностики, осмотра и сбора анамнеза доктор назначает, как правило, комплексную терапию. Прогноз практически всегда благоприятный.
Важно: при беременности терапия специфическая, так как большая часть медицинских препаратов запрещена. Подбирая терапию, доктор прежде всего обратит внимание на срок гестации и особенности течения беременности.
Так, для снятия болевых ощущений и воспаления разрешено использовать Парацетамол как наименее опасный препарат для внутриутробного развития и роста плода. Для купирования боли при мышечных спазмах допустимо принять Но-шпу, которая оказывает спазмолитическое действие.
Крайне осторожно для лечения миозита при беременности нужно подбирать мази.
Внимание: категорически запрещено использовать мази на основе змеиного или пчелиного яда.
Оптимальными методами терапии в период беременности считаются:
- постельный режим;
- массажи;
- сухое тепло;
- физиотерапия;
- мануальная терапия;
- иглоукалывание, но только если нет противопоказаний;
- использование народных рецептов, например, растирание пораженной мышцы яблочным уксусом.
Узнайте, безопасен ли Метронидазол при беременности.
Читайте: почему возникает экзенцефалия плода.
Советуем узнать, можно ли принимать Флюкостат беременным.
В ситуации обнаружения гнойного миозита рекомендовано хирургическое вмешательство и антибиотикотерапия. Все процедуры проводятся в условиях стационара под строгим, постоянным контролем квалифицированных специалистов.
Хронический миозит и беременность
Когда женщина страдает от хронического миозита, целесообразно пройти соответствующее лечение или профилактику заболевания на этапе планирования, то есть до наступления беременности. В противном случае нужно быть особенно внимательной к своему организму в этот период, чтобы не спровоцировать ухудшение состояния. Для этого важно придерживаться ряда рекомендаций:
- соблюдать щадящий режим;
- выполнять специальную лечебную физкультуру, начиная со 2 триместра беременности под руководством обученного инструктора;
- с разрешения врача-гинеколога делать курсы массажей;
- придерживаться здорового, сбалансированного рациона;
- заниматься плаванием, йогой;
- своевременно лечить инфекционные и вирусные заболевания;
- избегать сквозняков и переохлаждений.
Помните, что во время беременности все методы лечения и профилактики следует использовать только после консультации с врачом. Любое самолечение может спровоцировать серьезные осложнения не только у будущей мамы, но и у малыша.
Миозит – заболевание, безусловно, неприятное и доставляет максимум неудобств, но даже во время беременности при условии своевременного, правильно подобранного лечения с ним удается успешно справиться без последствий. Берегите себя!
Какие мази помогут вылечить миозит? Возникновение миозита при беременности: симптомы, лечение и диагностика
Воспалительный процесс, протекающий в скелетных мышцах носит название миозит. Это заболевание довольно редко встречается — примерно 1 случай на тысячу. Оно подразделяется на острую и хроническую формы.
Также различают локальный и диффузный миозит. Воспаление в мышцах скелета могут возникнуть через различные факторы.
Среди них самыми распространенными являются переохлаждение, долгое нахождение в неудобной позе, травмы.
Характерными для данного заболевания являются боли которые могут отдавать в спину. Болевой синдром усиливается при движении. Со временем может возникнуть ограничение подвижности суставов. В запущенных случаях может возникнуть атрофия мышц.
Полимиозидом называется патологический процесс, который включает боли во многих мышцах. В зависимости от места возникновения боли недуга разделяют на шейный и поясничный. По происхождению – на профессиональный и простудный. Чтобы избежать осложнений нужно следить за своей осанкой, закалять организм, заниматься зарядкой, уделять время для отдыха на природе.
Причины возникновения недуга могут быть самыми разнообразными. Например:
- Сильный психический стресс.
- Инфекционные заболевания, а именно грипп, ОРВИ, трихинелез, токсикоплазмоз.
- Профессиональные факторы.
- Остеохондроз.
- Появление в мышцах паразитов.
- Сильные нагрузки, травмы мышц или занесения инфекции.
- Сахарный диабет.
- Возрастные и наследственные факторы.
- Отравление токсинами или медикаментами.
Среди разновидностей болезни выделяют гнойный, токсический, инфекционный, дерматичный, паразитарный и травматический тип. Наиболее распространенным является травматический тип.
Симптомы, которые сопровождают возникновение болезни:
- Боль в шее или пояснице.
- Повышение температуры тела.
- Покраснение кожи.
- Усиление болевых ощущений на холоде.
- Ограниченная подвижность.
- боль.
- Уменьшение объемов мышц.
- Слабость в мышцах.
- Появление узлов.
- Отек мышц.
- Повышенная чувственность кожи.
Для того чтобы избежать этого не приятного заболевания нужно проводить профилактику. Для этого в холодное время года нужно тепло одеваться, делать гимнастику, долечивать до конца вирусные заболевания, избегать сквозняков и переохлаждения. В зависимости от того где ощущается боль миозит разделяют на грудной, поясной и недуг конечностей.
Если не лечить заболевание, то могут атрофироваться мышцы, которые отвечают за человеческую жизнедеятельность в целом. Также следует использовать разные гели. К примеру, Розтиран – гель, которая имеет в себя эфирные масла и ее можно использовать даже для детей от двух годиков. Еще одним функциональным гелем считается Диклофенак.
Он достаточно известен и разрешен для применения деткам от 6 лет.
- Межреберный миозит: как вылечить народными и медикаментозными методами
- Воспаление мышцы ноги: причины, симптомы, лечение миозита
- Грудной миозит: причины заболевания, симптомы, виды лечения
Чем лечить миозит шеи
Миозит шеи появляется в результате множества факторов практически у каждого. Как известно, шейный миозит, прежде всего, является процессом воспаления тканевых мышц шеи.
В большинстве случаев заболевание можно самостоятельно вылечить, не обращаясь при этом к врачам.
Специалисты считают, что если шейные боли были спровоцированы миозитом, а не другими болезнями, то лечение миозита шеи лекарствами происходит довольно быстро.
Причины и симптомы
Проявление шейного миозита наблюдается чаще всего во время стресса, резкого переохлаждения, неудачных резких поворотов шеи, сидения либо лежания в неестественном положении.
Болезненные ощущения в шее могут возникнуть впоследствии перенесенных инфекций, нарушений процессов обмена либо впоследствии выполнения работы в неестественном положении.
Бывают случаи, когда при травме в рану попадает инфекция, впоследствии чего возникает миозит с гнойными выделениями. К симптомам данного осложнения относится:
Согласно статистике, после получения повреждения либо перенапряжения заболевание прогрессирует на протяжении считанных минут. При длительных инфекционных простудах заболевание становится хроническим.
Изначально миозиту предшествуют сильные боли, становящиеся невыносимыми при поворотах шеи. Пытаясь ощупать шею, можно ощутить какие именно участки были поражены.
В большинстве случаев у людей симптомы начинают появляться утром, поскольку за ночь шея отекает, при этом появляется довольно сильная пульсирующая боль.
Обычно миозит полностью проходит после нескольких дней, но если пренебрегать его лечением, то возникает рецидив, в результате чего заболевание затянется.
При попадании в травмированные участки инфекции возможны проявления лихорадки, а также болей в плечах и грудной клетке.
Часто миозит шеи наблюдается у детей школьного возраста. Заболева
Источник
Профилактика
Чтобы избежать появление миозита необходимо уделить особое внимание профилактике заболевания:
- Избегать переохлаждения и сквозняков.
- При сидячей работе делать упражнениям для мышц.
- Избегать перенапряжения для мышц во время физической нагрузки.
- Заболевания, которые провоцируют возникновение миозита лечить своевременно.
- Заниматься гимнастикой, велосипедным видом спорта, плаванием.
- Следить за своей осанкой.
Виды миозита в зависимости от причины возникновения
В зависимости от причины возникновения выделяют виды миозита:
- Паразитарный миозит — мышечная ткань поражается паразитами. Характерно повышение температуры тела, боль во всех участках пораженных мышц (верхние и нижние конечности — икроножные мышцы, ягодичные мышцы, грудная клетка, язык, нижнечелюстные мышцы.)
- Травматический миозит — наступает в результате травмы, больших нагрузках на суставы, в результате чего поражаются мышечные волокна и происходит кровоизлияние, либо прогрессирует воспалительный процесс. Признаками такого заболевания является высокая температура, отек мышц, слабость пораженной мышцы.
- Острый инфекционный миозит — вид заболевания, при котором наблюдается прогресс после перенесенных различного вида вирусных инфекций. Основные проявления — болезненные ощущения в мышцах, диарея, понижение массы тела.
- Дерматомиозит — поражение кожного покрова, капилляров, ткани мышц и внутренних органов. В результате воспалительного процесса усиливается слабость мышц конечностей, шеи, а при осложнениях возможность самостоятельно передвигаться и выполнять простые действия утрачивается.
- Ювенильный дерматомиозит — эта форма миозита у детей встречается довольно часто, сопровождается лихорадкой, недомоганием, слабостью в острой форме.
Дерматомиозит рук
По характеру течения выделяют:
- Хронический миозит — воспаление после проведения лечения полностью не устраняется, протекает с вялым проявлением признаков и может прогрессировать в результате неблагоприятных факторов (переутомление, переохлаждение и др).
- Острый миозит — резкое возникновение боли и воспаления после травмы или сильной нагрузки на мышцы.
Проявления полимиозита
По характеру патологии:
- Локальный миозит — развитие воспалительного процесса одной мышцы. Наблюдается резкая боль при надавливании и движении пораженной области. В результате постоянного напряженного состояния подвижность суставов и конечностей ограничена.
- Полимиозит — поражение группы мышц, при котором наблюдается мышечная боль с нарастающей силой, к примеру, в поясничных и плечевых мышцах.
Чем лечить миозит мышц: препараты, народные средства и питание? Возникновение миозита при беременности: симптомы, лечение и диагностика
Миозит — заболевание мышечной ткани, которое имеет воспалительный, травматический, хронический характер и сопровождается болезненными ощущениями и слабостью во всем теле. Чаще всего заболевание присутствует в мышцах шеи, спины, плеч, грудной клетки человека.
Мышечная ткань при миозите
Последствия
Самыми неприятными проявлениями миозита являются болевые ощущения и мышечное напряжение. При появлении первых признаков заболевания следует минимизировать нахождение на холоде и физическую активность. В противном случае, болезнь может перетечь в затяжную форму.
Отсутствие лечения приводит к воспалению новых групп мышц и кожи, появлению интенсивной слабости в мышцах и их укорачиванию. Самым опасным последствием заболевания является атрофия мышц.
: “Миозит и миалгия”
Основные симптомы болезни у детей
Очень часто распознать миозит спины у детей можно только следя за их поведение. Это связано с тем, что маленьким пациентам тяжело рассказать о том, что и где у них болит.
Есть местные и общие симптомы болезни у детей.
Общие симптомы миозита спины предвидят наличие болевого синдрома, повышенной температуры, слабости и иных признаком, которые указывают на общую интоксикацию.
Местные симптомы проявляются зависимо от того, где размещается воспаление. Но такие симптомы не отличаются, независимо от формы миозита спины.
Такие симптомы — это наличие:
| ограничения движений, поскольку присутствуют резкие боли; |
| выраженного спазма мышц; |
| покраснений и повышения местной температуры кожи в самой пораженной области. |
Нередко можно заметить наличие первых признаков миозита спины в утреннее время, после, казалось бы, нормального предварительного состояния. Малыш начинает вести себя по-другому.
Ему присуща вялость, он капризничает, начинает плакать. Если попробовать поменять положение, ребенок начинает плакать больше. Очень часто наблюдается повышение температуры.
При этом не обязательно, чтобы присутствовала вирусная или бактериальная инфекция.Когда врач осматривает ребенка, то выявляется напряжение конкретной мышечной группы. Не обходится без спастического состояния, резких болей при ощупывании тела. Часто область кожи над областью воспаления горячая, наблюдается ее покраснение.
Какие препараты помогут взрослым?
Лечение миозита спины у взрослых направлено на то, чтобы процесс воспаления был устранен. Предвидится и лечение главной болезни или фактора, который спровоцировал развитие воспаления.
Если говорить о традиционных средствах, то для того, чтобы снимать воспаление, рекомендованным будет использование не стероидных противовоспалительных средств:
- «Диклофенака».
- «Кеторолака».
- «Ибупрофен».
- «Мовалиса».
Лучше пользоваться этими средствами как уколами. Но не стоит применять их больше, чем неделю. Это может привести к появлению лекарственных язв в ЖКТ.
В первую очередь специалисты рекомендуют не давать нагрузок на область пораженной мышцы. Движения туловища должны быть ограничены.
Также хорошим эффектом будут отличаться препараты, которые имеют венотонирующее и ангиопротекторное действие. Таким лекарством может быть «L-лизин эсцинат». Благодаря ему убираются отеки мягких тканей, устраняется воспалительный процесс, уменьшается болевой синдром.
Если болезнь вызывает бактериальная флора, то следует применять такие препараты как антибиотики. Иногда не обходится без оперативного вмешательства, например, при наличии гноя в межфасциальной области.
Лечение паразитарных воспалений мышц предвидит применение антигельминтных лекарств. Если заболевание отличается аутоиммунным характером, то в процессе терапии будут необходимы стероидные гормоны и иммуносупрессоры.
Мази в процессе терапии миозита спины дают согревающий эффект и обезболивают. Применение согревающих мазей («Финалгона», «Зострикса», «Апизатрона», «Капсикама») рекомендовано для того, чтобы снимался спазм и разогревались мускулы. Они применяются в той ситуации, когда недуг вызывают длительные нагрузки.
Неправильное нанесение мази вызывает ожоги покровов кожи.
Мази, снимающие воспаление, можно принимать при разных формах недуга сразу после диагностирования. Они обеспечивают снятие боли, предупреждают появление отеков, борются с устранение воспаления.
Шейный остеохондроз при беременности ☝ что делать, как и чем лечить
При остеохондрозе становятся менее эластичными межпозвоночные диски, они истончаются. Из-за этого расстояние между позвонками сокращается, защемляются нервные корешки, что провоцирует болевые ощущения, нарушение подвижности позвоночника и другие нарушения.
Также из-за сдавления нервных корешков возникает рефлекторный спазм мышц, который еще больше усиливает боли и затрудняет кровообращение. По мере истончения межпозвонковых дисков на позвонках в качестве защитной реакции начинают образовываться остеофиты – костные наросты в виде шипов.
Остеофиты при остеохондрозе. Нажмите на фото для увеличения
- наследственная предрасположенность;
- повышенная нагрузка на позвоночник;
- неправильное питание;
- низкая физическая активность.
Данные факторы, за исключением наследственности, могут быть напрямую связаны с беременностью.
- Из-за нахождения в утробе плода поясничный отдел позвоночника терпит большую нагрузку. Поэтому поясничный остеохондроз появляется при беременности особенно часто.
- Если женщина еще и обладает избыточным весом, присутствует двойной риск начала или обострения неприятного недуга.
- Очень многие при вынашивании ребенка неважно себя чувствуют, что заставляет их меньше двигаться. Это повышает риск развития или обострения остеохондроза в любом позвоночном отделе.
Особенно это касается женщин, которые до беременности занимались спортом. Резкая перемена образа жизни не лучшим образом сказывается на общем состоянии опорно-двигательного аппарата.
- Организму в этот период требуется больше витаминов и минералов, чем обычно. Если полезных веществ не хватает, ухудшится состояние ногтей, волос, кожи, зубов, а также повысится риск появления остеохондроза.
Если вы предрасположены генетически к такой болезни опорно-двигательного аппарата, примите необходимые профилактические меры.
Остеохондроз при беременности имеет такие же проявления, как и вне этого периода.
| Шейный | Болевые ощущения в шее, которые могут «отдавать» в плечиГоловокружение, боли в голове«Мушки», мелькающие перед глазамиЧувство онемения рук |
| Грудной | Болевой синдром в грудной клеткеБоль может «отдавать» в область сердца |
| Поясничный | Болезненность в пояснице, которая может переходить в область крестца и ног |
Отделы позвоночника и нервы позвонков. Нажмите на фото для увеличения
Лечение остеохондроза при беременности затруднено тем, что многие медикаменты в это время запрещены к применению. Например, не рекомендуется прием таких средств:
- нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Мелоксикам), особенно в 1 и 3 триместрах беременности;
- миорелаксанты (Мидокалм, Тизалуд);
- хондропротекторы (Терафлекс, Хондроксид, Артра).
Большинство народных средств для приема внутрь также противопоказаны.
Само заболевание полностью вылечить невозможно.
- занятия лечебной физкультурой;
- ношение ортопедической обуви;
- массаж;
- сбалансированное питание;
- местные средства от позвоночных болей (однако мазь трудно подобрать, так как для многих медикаментов не проводилось тестирование на предмет безопасности в период беременности).
При наличии шейного остеохондроза можно использовать компрессы с народными средствами. При поясничном они запрещены, так как способны принести вред ребенку, равно как и при грудном – поскольку могут плохо сказаться на выработке молока в дальнейшем.
Под поясницу при сидении рекомендуется подкладывать специальную подушку, разработанную для беременных.
Подушка для беременных под поясницу
- Ходьба на месте – 30 секунд.
- Ноги шире ширины плеч. Неглубоко приседайте, расставляя колени в стороны и вытягивая руки перед собой. 10 повторений.
- Шагните вперед правой ногой, верните ее на место. Левой ногой сделайте то же самое. По 7–10 повторений.
- Исходное положение – стоя ровно, ноги находятся на ширине плеч. Поверните тело влево, руку отведите назад. Проделайте это же движение в другую сторону. По 7–10 повторений в каждую из сторон.
- Исходное положение – лежа на спине. В коленях согните ноги. Приподнимите таз над полом. Опустите. Сделайте движение 5 раз.
- Сцепите руки перед собой, потянитесь вверх, вправо, влево.
- Руки сцепите в замок сзади, потянитесь вверх, расправив и вытянув спину.
Иллюстрация упражнений из списка выше (по пунктам)
Правильно подобранная обувь, благодаря высоким амортизационным свойствам:
- благотворно воздействует на позвоночник;
- способна снять чрезмерную нагрузку с него, особенно с поясничного отдела.
Варианты ортопедической обуви для беременных. Нажмите на фото для увеличения
Массаж
Когда женщина пребывает в положении, может использоваться специальный массаж спины для беременных. Его выполняет квалифицированный специалист в медучреждении.
Ни в коем случае не обращайтесь к сомнительным массажистам, так как они могут только навредить.
- витамин A – участвует в процессе усваивания кальция и фосфора;
- витамины группы B – улучшают деятельность нервной системы, будут полезны для снятия симптоматики остеохондроза, связанной с защемлением нервных корешков;
- витамин C – участвует в синтезе коллагена – вещества, которое отвечает за эластичность межпозвонковых дисков;
- витамин D – является структурным компонентом костной ткани;
- медь – защищает хрящевую ткань, из которой состоят межпозвонковые диски, от свободных радикалов (активные молекулы, которые легко вступают в химические реакции; их избыток нарушает обмен веществ в тканях), стимулирует насыщение клеток кислородом и улучшает обмен веществ в них, участвует в процессе выработки организмом коллагена;
- селен – предотвращает разрушение костной ткани, из которой состоят межпозвонковые диски;
- кальций – повышает минеральную плотность костной ткани.
Поскольку формирующийся в утробе плод также нуждается в этих витаминах и минералах – организму матери их может не хватать.
Увеличьте количество продуктов, содержащих эти полезные вещества, попросите своего акушера-гинеколога подобрать вам витаминно-минеральный комплекс.
| Говяжья печень, сливочное масло, желтки яицС продуктами, богатыми витамином А, стоит быть осторожнее, так как передозировка этого вещества может быть не менее опасной, чем его недостатокПо поводу количества употребляемых продуктов, содержащих это вещество, лучше проконсультироваться с диетологом |
| Молоко, хлеб, злаки, рыба, птица |
| Шиповник, смородина, киви, зелень, болгарский перец |
| Молочные продукты, говяжья печень, яичные желтки, жирная рыба, печень трески |
| Морепродукты, орехи, семена подсолнечника, крупы |
| Мясо и морепродукты, бразильские орехи |
| Молочные продукты, шпинат |
витамина С в продуктах. Нажмите на фото для увеличения
Мази от боли
Многие из них не рекомендуются при беременности из-за отсутствия данных об их безопасности для плода.
Наиболее безопасная мазь – Меновазин. Она оказывает охлаждающий и легкий обезболивающий эффект.
Мазь почти не всасывается в кровь при местном применении, поэтому не повредит плоду. Однако перед ее использованием все равно посоветуйтесь с врачом.
Их используют только при развитии шейного остеохондроза, так как при беременности нежелательно накладывать компрессы на область груди и поясницы.
| Отвар корня лопуха | 2 ст. л. корней залейте 200 мл кипяткаНастаивайте в течение 2 часов, затем процедите | Смочите марлю отваромНаложите на больной участок шеиОставьте на 15–20 минут |
| Отвар петрушки (корни и зелень) | 1 ст. л. растений залейте 0,75 л кипяткаНастаивайте в течение 30–60 минут, процедите. | |
| Отвар корня одуванчика | 1,5 ч. л. корней залейте 1 ст. кипяткаПрокипятите 10 минутОстудите, процедите |
Слева – корень лопуха, по центру – корень петрушки, справа – корень одуванчика. Нажмите на фото для увеличения
Что нужно знать об остеохондрозе при беременности?
По месту локализации болезни различают шейный, грудной, поясничный остеохондроз.
Симптомами шейного остеохондроза могут быть: сильные головные боли, а также боли в плечах или руках; внезапные головокружения и мелькающие в глазах цветовые пятна или «мушки».
Заболевание грудного отдела позвоночника возникает крайне редко и проявляется болями в подреберье при ходьбе, груди, между лопатками, болезненностью дыхания. Косвенными признаками могут быть ломкость ногтей и шелушение кожи.
Поясничный остеохондроз при беременности заявляет о себе ноющей болью или резкими прострелами в поясницу – люмбаго (боль может распространяться и ниже: на паховую область и бедра), судорогами мышц и спазмами ступней ног, нарушением потоотделения, чувством жжения или покалывания нижних конечностей.Вы обнаружили у себя один из вышеперечисленных симптомов? У вас имеется веское основание для посещения доктора. К какому именно врачу обратиться? Для первого визита можно выбрать обычного терапевта, который после осмотра и беседы направит вас к более узким специалистам: ортопеду, хирургу, неврологу, рефлексотерапевту и т.д.
Как лечить остеохондроз при беременности
Остеохондроз – не только сущее наказание для беременных, но и настоящая головная боль для лечащего врача.
Дело в том, что практически все лекарственные препараты запрещены к применению во время вынашивания ребенка, как и основной достоверный метод диагностики заболевания – магнитно-резонансная томография, а физиопроцедуры, способные облегчить состояние больного, могут спровоцировать выкидыш или преждевременные роды.
Основным способом диагностики остеохондроза у беременных становится клинический осмотр.
Опытный врач может подтвердить болезнь, ориентируясь на изменения рефлексов и физиологических изгибов позвоночника (асиметрию линии таза, ягодичных складок и т.д).
На основании собранного анамнеза – сведений об образе жизни пациентки, наличии заболеваний, аллергических реакций, а также характере и локализации болей – назначается лечение.
Медикаментозное лечение остеохондроза при беременности возможно лишь несколькими лекарственными препаратами, такими как Траумель (инъекции или мазь), Парацетамол.
Они снимут воспаление, отечность и болезненность пораженного болезнью участка позвоночника. В случаях крайней необходимости назначают лекарства, в состав которых входит диклофенак натрия.
Их применяют в первом и втором триместрах и то, только после предварительных консультаций с терапевтом, гинекологом и неврологом.
Следующим этапом лечения станет физкультура. Комплекс специально разработанных упражнений поможет «разгрузить» позвоночник, нормализовать кровообращение и обмен веществ. Основные упражнения из комплекса ЛФК позаимствованы из йоги и не требуют значительных физических нагрузок. Длительность выполнения каждого не должна превышать 30-40 секунд.
- Рыбка. Женщина садится на колени, на выдохе привстает и осторожно откидывается назад. Немного стоит в такой позиции и на вдохе возвращается в исходное положение.
- Кошка. Исходное положение – стоя на четвереньках. На вдохе спина выгибается вверх, на выдохе опускается обратно.
- Круговые движения плечами полезны не только при остеохондрозе беременных. Это упражнение прекрасно помогает избавиться от скопившегося за рабочий день напряжения абсолютно всем людям.
- Скрутка. Исходное положение – стоя, ноги на ширине плеч. Аккуратно поворачиваем корпус вслед за рукой вправо, влево. Таз остается на месте.
При остеохондрозе шейного отдела позвоночника упражнения нужно проводить под контролем специалиста, в противном случае можно добиться обратного эффекта и только усилить болезненные ощущения.
Использование бандажей и корсетов наиболее положительно зарекомендовало себя при обострении поясничного остеохондроза. Иногда специалисты советуют также носить ортопедическую обувь – в совокупности с бандажом (корсетом) это помогает правильно распределить нагрузку по позвоночнику.
Привлечение мануального терапевта к лечению не всегда приветствуется представителями традиционной медицины. Но многим этот способ лечения значительно облегчает состояние.
Народные средства принято применять при шейном остеохондрозе. Согревающие компрессы на основе отвара лопуха, зверобоя, петрушки, корня одуванчика помогают унять боль и улучшают микроциркуляцию крови в больной области. Компресс накладывается на 15-20 минут, а для лучшего прогревания шея дополнительно оборачивается полотенцем.
Активный образ жизни, занятия йогой или посильные физические нагрузки, правильное питание помогут держать мышцы в тонусе, избежать резких прибавок в весе и, как следствие, послужат хорошей профилактикой болезней позвоночника.https://www..com/watch?v=DGa_P2sF4rI
Помните, что остеохондроз во время беременности не поддается лечению, однако облегчить состояние и не допустить прогрессирования болезни можно, но только вместе с врачом.
Возникновение миозита при беременности: симптомы, лечение и диагностика
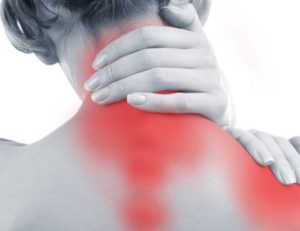
Миозит
Такое заболевание как миозит неприятен сам по себе, а во время беременности он становится настоящим испытанием для женщины. Воспаление мышц способно вызвать частичную потерю движения, что очень неудобно в таком положении.
Чаще всего подобные проблемы встречаются у женщин с избыточным весом, или у тех, кто и до беременности страдал болями в спине. В основном миозит в этот период имеет чисто физиологический характер, связан с большой нагрузкой на позвоночник из-за больших размеров живота.
Мышцы бедер и таза при этом расслаблены под влиянием гормона релаксина.
Причины возникновения миозита во время беременности
Факторы, влияющие на состояние спины:
- Физиологические – состояние, которое возникает во время беременности, обусловлено нагрузками на спину и остальные группы мышц. Совершенно не опасен для женщины и ребенка. Как правило, симптомы исчезают после родов.
- Патологические – возникают из-за внутренних болезней органов. В таком состоянии необходимо пройти соответствующее лечение.
Физиологические источники боли могут быть разными, среди них выделяют следующие:
- действие гормона. Во время беременности в организм выделяет релаксин, гормон, расслабляющий и размягчающий связки. Как правило, болевые ощущения могут сопровождать женщину от начала беременности, но заканчиваются они к 20 неделе;
- тело подвержено изменениям. Из-за роста живота, меняется центр тяжести, что влияет на осанку. Могут появляться боли в спине;
- возрастание массы. Стремительный набор массы тела не проходит бесследно, нагрузка ложится на ноги и спину;
- долгое пребывание в стоячем положении;
- рост матки. Растущая матка начинает сдавливать кровеносные сосуды и нервы, которые окружают позвоночник. Первые два триместра проходят нормально, и только к третьему боли становятся сильно заметными, особенно в когда тело находится в горизонтальном положении;
- усиленное давление. Появляется на позднем сроке, когда масса плода увеличивается.
- Примерно на 37 неделе у женщины могут начаться тренировочные схватки. Это еще не основные схватки, но очень на них похожие. Матка приходит в тонус с определенным интервалом. Появляются характерные боли в спине и животе.
Миозит может начаться и от обычного сквозняка. Также возникновению миозита способствует сквозняк, неудобное положение во время сна. При этом возникает резкая боль, возможны прострелы в пораженной мышце. Иногда это лишает мышцы подвижности.
Миозит обычного характера, который не связан с поражениями мышц инфекциями, аутоиммунными болезнями и интоксикацией, ни чем не угрожает беременности.
Для того чтобы избавиться от заболевания такого типа, особое лечение не потребуется. Стоит лишь придерживаться не сложных рекомендаций. Несмотря на подобные обстоятельства, не стоит лечить болезнь самостоятельно.
Консультация врача необходима, он же и назначит соответствующее лечение.
В рацион питания должны быть включены продукты, с высоким содержанием салицилатов. Это вещество способно снять спазм, содержится в растениях, овощах и фруктах.
Поэтому уместно будет применять в пищу морковь, свеклу, картофель и сладкий перец. Обязательная норма воды в день при миозите должна достигать до 2, 5 л.
С воспалительными процессами в организме помогут бороться рыба, отвар шиповника и кислые соки.
Терапевтические процедуры при миозите у беременных
Во время беременности не все лекарственные препараты уместны для внутреннего применения. Поэтому лечение миозита должен проводить специалист. Все препараты, употребляемые при беременности должны соответствовать текущему триместру. Мазь «Доктор Мом» способно обеспечить безопасное лечение миозита. Эта мазь содержит природные компоненты, она не представляет никакой угрозы малышу.
Применение нестероидных противовоспалительных препаратов строго запрещено. В список запрещенных лекарств во время беременности входят: ибупрофен, диклофенак, кеторолак, нимесулид, баралгин, анальгин.
Единственный препарат, которым можно лечить миозит в это период, это парацетамол. К плоду этот препарат проникает, но ни чем не угрожает ему. Но злоупотреблять данным препаратом не стоит.
При сильных болях лечение нужно продолжить с врачом.
При атаке мышечных спазм можно разрешено лечение но-шпой (дротоверин). Это лекарство окажет спазмолитический эффект и станет хорошим анальгетиком.В этот период строго запрещены мази: апизартрон, випросал, димексид. Все они содержат яд змей и пчел, что может негативно сказаться на ребенке.
Продолжить лечение помогут тепловые процедуры и массаж. Эффективным будет и сухое тепло (грелки), прикладываемое к пораженной мышце.
Профилактика недуга:
- чтобы уменьшить давление и нагрузку на спину, беременная должна носить удобную обувь без каблуков, желательно на плоской подошве;
- следить за своим весом. Чтобы не набрать лишних килограммов, нужно тщательно следить за своим питанием. За всю беременность оптимально набранный вес должен не превышать 10-12 кг;
- осанка при ходьбе, или долгом положении тела в вертикальном состоянии, должна быть ровной. Необходимо тщательно за этим следить;
- сон должен быть здоровым. Спать лучше всего следует на левом боку, под живот и между колен лучше положить подушку. Если женщине удобно спать на спине, чтобы избежать болей, под поясницу подкладывается жесткая подушка. Однако, лучше всего приобрести специальную подушку для беременных;
- необходимо носить специальный бандаж;
- движения не должны быть резкими, не стоит носить тяжести. Если нужно поднять какой-то предмет, лучше всего будет для этого присесть;
- место для сидения должно быть жестким. Под поясницу стоит подложить подушку;
- очень полезным считается ходьба, прогулки на свежем воздухе. Однако, следует беречь себя от переохлаждения. Существует множество спортивных комплексов и упражнений разработанных специально для беременных женщин;
- различные массаж и физиопроцедуры делаются только с разрешения врача.
Если боль не физиологического характера, то лечение должно проводиться после тщательного осмотра врача и под его полным наблюдением. В отдельных случаях может понадобиться госпитализация.
Статья проверена редакцией Ссылка на основную публикацию
статьи:
