Грыжа плода 12 неделе
Что такое физиологическая пупочная грыжа у плода? — Грыжа Мед
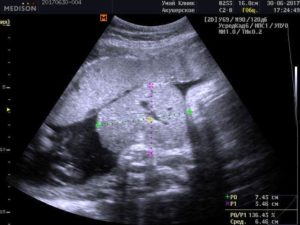
Среди пороков внутриутробного развития ребенка довольно часто встречается физиологическая эмбриональная грыжа. Патология чаще всего выявляется у мальчиков и составляет примерно тысячу случаев на 6-10 тысяч новорожденных, причем 35% из них – недоношенные дети.
Выявление нарушений развития эмбриона
Эмбриональная грыжа может быть выявлена еще на внутриутробной стадии развития плода: брюшная стенка и ее патология хорошо видны на УЗИ. Другой метод ранней диагностики – анализ крови беременной женщины на АФП (альфа-фетопротеин). Повышенный уровень указывает на аномалию развития плода.
Однако следует помнить, что до 13 недель кишечник эмбриона может выходить за границу брюшной полости и провоцировать выпирание пупочного канатика.
Это считается физиологической нормой: кишечник в промежутке между шестой и десятой неделями эмбрионального развития мигрирует внутрь пупочного канатика.
При нормальном течении беременности петля толстого и тонкого кишечника обычно самостоятельно втягивается в брюшную полость.Если в 10 недель процесс ретракции (втяжения) кишечной петли не начался, то развитие будущего малыша идет с нарушениями. Как правило, омфалоцеле сочетается с патологией сердца, мочеполовой системы, скелета, диафрагмы и даже мозга. Множественные нарушения на ранней стадии роста эмбриона фиксируются примерно в половине случаев.
Обнаружив у плода сочетание омфалоцеле и пороков внутренних органов, врач, скорее всего, предложит прекратить беременность. Это связано с тем, что подобная патология считается очень тяжелой и может привести к самопроизвольному аборту, внутриутробной смерти плода, рождению нежизнеспособного ребенка.
Самостоятельное закрытие грыжи
По статистике, врожденная эмбриональная грыжа не представляет опасности для жизни и здоровья: почти все малыши поправляются сами. Но только в том случае, если патологическое образование в размере – не более 1,5 сантиметров.
После рождения ребенка брюшная стенка укрепляется, кишечник начинает стабильно работать, малыш растет, становится более активным, и это тоже положительно влияет на исчезновение дисфункции.
Можно надеяться на самостоятельное закрытие пупочного кольца через несколько недель после рождения.
Но у этого процесса есть возрастное ограничение: если по достижении трехлетнего возраста грыжа самостоятельно не закрылась, врач принимает решение об операции.
Если грыжа больше 1,5 см, то для выбора метода ее лечения разработана следующая классификация:
- Малая грыжа не более 5 см
- Средняя грыжа не более 10 см
- Крупная грыжа более 10 см.
Операция может быть проведена еще в период новорожденности. Это касается малых и средних грыж. Оперативное лечение большой грыжи, как правило, проводят в возрасте трех-пяти лет.
Чем опасны врожденные эмбриональные грыжи? Осложнениями: формированием кишечной непроходимости, ущемлением, воспалительными и опухолевыми процессами. В таком случае требуется немедленная операция.
Причины и симптомы омфалоцеле
Чаще всего омфалоцеле формируется в результате редких генетических болезней, таких как синдром Эдвардса (провоцирующий множественные пороки развития) или синдром Патау (неизлечимое наследственное хромосомное заболевание).
Кроме того, патология брюшной стенки может развиться на фоне заражения инфекцией в период беременности, приема лекарственных препаратов, курения, алкоголизма.
Болезнь является показанием для плановой операции кесарева сечения, которая при отсутствии экстренных ситуаций может быть проведена на сроке в 36 недель.Болезнь омфалоцеле может быть осложненной и неосложненной. Неосложненная при визуальном исследовании напоминает не покрытую кожей опухоль. Прозрачное пупочное кольцо, в районе которого образование хорошо просматривается, позволяет разглядеть то, что находится в грыжевом мешочке: кишечные петли и части внутренних органов.
На фото новорожденный с физиологической эмбриональной грыжей
В свою очередь, при осложненном омфалоцеле оболочки грыжевого мешочка разрываются, причем это случается как в утробе матери, так и в момент рождения. В результате выпадения органов происходит смертельно опасное инфицирование полости брюшины.
Понять, что такое омфалоцеле, несложно: при рождении у малыша обнаруживается выпирающая из пупочного отверстия грыжа размером от 4 до 12 сантиметров, в мешочке которой содержится либо только кишечник (при легком течении), либо большинство внутренних органов (тяжелое течение). Как правило, болезнь сочетается с другими множественными пороками развития.
Оперативное лечение омфалоцеле
Избавиться от болезни можно только оперативным путем. Хирург закрывает дефект как можно раньше, после рождения. Перед операцией выявляются сопутствующие пороки сердца, легких, печени, почек, прочих внутренних органов.
Если омфалоцеле небольшое, то оперируют его однократно, скручивая пупочный канатик. Но при больших размерах выпирания хирургическую операцию провести очень сложно. В этом случае из-за нарушения нормального развития плода живот новорожденного настолько мал, что требуется сначала расширить его объем за счет имплантанта.
Вероятность летального исхода операции в случае обнаружения сопутствующих пороков внутренних органов достигает 20 процентов. Если аномалий других органов не выявлено, прогноз хирургического лечения благоприятный.
В данном видео рассказывается о результатах хирургического лечения врожденного дефекта врожденной диафрагмальной грыжи у ребенка:
Омфалоцеле
Омфалоцеле – врожденная аномалия передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка.
Клинически патология проявляется эвентрацией петель кишечника, желудка, печени и других органов, прикрытых висцеральной брюшиной, через грыжевые ворота в участке пупочного кольца. Антенатальная диагностика включает в себя УЗИ ОБП, определение уровня α-фетопротеина, амниоцентез с дальнейшим кариотипированием.
Лечение хирургическое, предусматривает радикальное или поэтапное погружение содержимого грыжевого пешка обратно в брюшную полость с последующей пластикой передней брюшной стенки.
Омфалоцеле (эмбриональная грыжа, грыжа пупочного канатика) – аномалия развития, при которой происходит выпячивание органов брюшной полости, укрытых висцеральной брюшиной, сквозь переднюю брюшную стенку. Впервые данную патологию описал французский хирург А. Паре в 1634 году. В среднем заболеваемость составляет порядка 2,2:10000 новорожденных.
Точную частоту, с которой встречается омфалоцеле, установить невозможно, поскольку в большинстве случаев такие беременности прерываются. У мальчиков данная патология возникает в 1,5 раза чаще, чем у девочек. Наибольшая склонность наблюдается у представителей европеоидной расы – 85% от всех случаев омфалоцеле.Для представителей негроидной расы этот показатель составляет 13%, монголоидной – 2%. Примерно 55% случаев патологии диагностируется при беременности у женщин в возрасте старше 35 лет. Общая летальность зависит от сопутствующих расстройств и колеблется от 9 до 60% новорожденных.
При изолированной форме и адекватном лечении прогноз для жизни и здоровья ребенка благоприятный.
Причины омфалоцеле
Омфалоцеле – это гетерогенное заболевание, при котором нарушается процесс внутриутробного вправления физиологической пупочной грыжи. Патогенетически это может быть результатом пороков развития пупочного кольца и передней брюшной стенки, генетических аномалий, неполного погружения органов обратно в брюшную полость или дефектов строения кишечника.
При внутриутробном развитии кишечника плода, а именно – в процессе его трансформации от первичной кишечной трубки до зрелых петель происходит его физиологической разворот. Данный процесс начинается с 5 недели беременности.
От этого момента и до 10 недели кишечник сильно увеличивается в объеме, из-за чего не помешается в брюшной полости. Петли давят на брюшную стенку, формируя физиологическую пупочную грыжу. К концу 10 недели абдоминальная полость стремительно прибавляет в объеме, на фоне чего происходит самостоятельное вправление эвентрации.
Если данный механизм нарушается силу различных патологических изменений, возникает омфалоцеле.
Способствовать возникновению данной патологии могут вредные привычки матери (алкоголь, курение, наркотики), нерациональный прием медикаментов, беременность после 35 лет, при которой растет риск хромосомных аномалий – синдромов Патау, Эдвардса.
Довольно часто омфалоцеле выступает в роли одного из симптомов таких патологий, как синдром Беквита-Видемана, пентада Кантрелла, синдром амниотических тяжей, порок развития стебля тела, OEIS комплекса.
Крайне редко удается установить наследственную склонность, что свидетельствует о возможной генетической предрасположенности.
В педиатрии в зависимости от размера дефекта и его содержания выделяют следующие формы омфалоцеле:
- Малая. Диаметр – до 5 см. Наиболее распространенная форма. Содержит 1-2 кишечные петли. В основном выступает в роли проявлений хромосомных аномалий.
- Средняя. Размер дефекта пупочного кольца – от 5 до 10 см. В составе грыжевого мешка содержатся 2-4 кишечные петли.
- Большая. Дефект передней брюшной стенки составляет более 10 см. Помимо петель кишечника через него выходит часть печени, желудок и другие органы.
По наличию сопутствующих патологий выделяют:
- Изолированное омфалоцеле. Грыжа пупочного канатика – единственная развившаяся внутриутробная патология.
- Сочетанная форма. Помимо дефекта пупочного кольца у ребенка присутствуют хромосомные мутации (25-35%), пороки развития сердечно-сосудистой (15-50%) и мочеполовой систем (до 15%). Характерны грыжи пищеводного отверстия диафрагмы и дисплазии тазобедренных суставов, другие скелетные аномалии.
Омфалоцеле является врожденной патологией, которая диагностируется еще в антенатальном периоде. После родов общее состояние ребенка зависит от сопутствующих заболеваний и срока гестации. При омфалоцеле характерны преждевременные роды, масса тела ребенка 1500г и меньше.
Объективные признаки визуализируются уже с момента рождения. Определяется дефект передней брюшной стенки, который локализирован по срединной линии на уровне пупочного кольца.
В этом месте находится образование, представленное петлями тонкого и толстого кишечника, возможно – желудком и печенью, покрытыми висцеральными листком брюшины. В 10-20% наблюдается анте- или интранатальный разрыв грыжевого мешка. Пуповина также входит в состав омфалоцеле. Абдоминальные мышцы развиты нормально.
Другие возможные пороки развития зависят от сопутствующих патологий и могут включать в себя деформации позвоночного столба и конечностей, макроглоссию, макросомию, атрезию ануса и т. д.В современных условиях наличие омфалоцеле определяется еще в I триместре беременности благодаря инструментальным и лабораторным методам исследования. Ведущую роль играет УЗ-диагностика. В зависимости от аппарата установить наличие данной патологии можно уже на 11-14 неделе.
Основной признак – эвентрация петель кишечника, печени, желудка за пределы брюшной полости в участке крепления пуповины к брюшной стенке. Все вышедшие органы покрыты мембраной, состоящей из брюшины, вартонового студня и амниотической оболочки. Наличие данной мембраны важно для проведения дифференциальной диагностики с гастрошизисом.
При внутриутробном разрыве грыжевого мешка петли кишечника прикрывает только амнион. Также на потенциальное развитие омфалоцеле может указывать размер ворот физиологической грыжи, составляющий свыше 7 мм в диаметре. УЗИ позволяет выявить другие проявления присутствующих генетических патологий.
Повторные исследования проводятся каждые 2-3 недели, т. к. возможно самостоятельно закрытие дефекта в более поздние сроки.
Лабораторная диагностика омфалоцеле осуществляется при помощи биохимического исследования крови с измерением уровня α-фетопротеина. При врожденных пороках развития этот показатель будет значительно выше нормы для имеющегося срока беременности. Для подтверждения генетических аномалий показано проведение амниоцентеза с дальнейшим кариотипированием.
Лечение омфалоцеле
При антенатальной постановке диагноза омфалоцеле роды проводятся в специализированном перинатальном центре в условиях развернутой операционной.
https://www.youtube.com/watch?v=vdfMylCRQWs
При малых и средних размерах дефекта пупочного кольца и отсутствии угрожающих жизни матери и ребенка состояний родоразрешение может осуществляться через естественные родовые пути.
Во всех других ситуациях показано кесарево сечение в связи с большим риском интранатального разрыва грыжевого мешка. Дальнейшая терапевтическая тактика зависит общего состояния ребенка, размеров пупочной грыжи и сопутствующих патологий.
Консервативная терапия используется при невозможности провести хирургическое вмешательство. Как правило, она применяется при больших формах омфалоцеле и комбинации с множественными тяжелыми аномалиями развития. Лечение заключается в формировании плотной корки и рубца, что трансформирует данную патологию в массивную вентральную грыжу, которую в дальнейшем оперируют.
С этой целью применяют дубящие средства (5% перманганат калия, нитрат серебра), которые наносят на вертикально зафиксированный за пуповину грыжевой мешок 2-3 раза в день. Консервативное лечение используется крайне редко, т. к. при нем имеется большая вероятность инфицирования и сепсиса, риск разрыва оболочек, массивной спаечной болезни в дальнейшем.Предпочтение отдается раннему оперативному вмешательству.
Хирургическая тактика при омфалоцеле напрямую зависит от размеров дефекта брюшной стенки, операции могут проводиться в один или несколько этапов. Начинают такое лечение на протяжении первых 1-2 дней жизни ребенка.
При одномоментном вмешательстве выполняется погружение содержимого грыжевого мешка в абдоминальную полость и послойное зашивание брюшной стенки с ее пластикой и формированием пупка. Такая тактика – метод выбора, при омфалоцеле малых и средних размеров с минимальной торакоабдоминальной диспропорцией.
В других случаях прибегают к поэтапному лечению. Первый этап – подшивание силиконового мешка с силопластиковым покрытием и помещением в него содержимого грыжевого мешка. По мере постепенного погружения органов в абдоминальную полость данный мешок перевязывают, уменьшая его в объеме.
На 5-15 день выполняется второй этап – удаление мешка и формирование минимальной вентральной грыжи посредством ушивания дефекта. В возрасте 5-7 месяцев эта грыжа удаляется, после чего осуществляется полноценная пластика брюшной стенки.
Патологии позвоночника у плода – особенности диагностики и прогноз
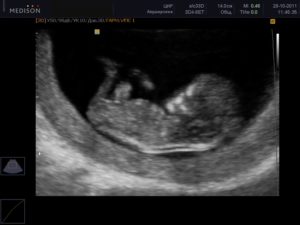
Патологии позвоночника у плода в числе всех нарушений развития выявляются на скрининговом исследовании в подавляющем большинстве случаев. Чаще всего патологии позвоночника локализуются в поясничной зоне, несколько реже – в зоне шеи, нечасто – в грудном отделе и в области крестца.
Популяционная частота дефектов позвоночника и спинного мозга плода – 1 случай на 1000.
Врожденные дефекты позвоночника и спинного мозга
Диагностика дефектов позвоночника и спинного мозга плода – сроки и виды исследований
Поскольку параллельно с нарушениями развития позвоночного столба чаще всего обнаруживаются и изменения со стороны спинного мозга, что приводит к очень тяжелым последствиям – гибели плода внутриутробно на поздних сроках, смерти ребенка сразу после рождения или в раннем возрасте, или же глубокой инвалидности при выживании, трудно переоценить важность своевременного и качественного скрининга беременных женщин.
Скрининговое исследование позволяет диагностировать аномалии развития внутриутробно и принимать решение о целесообразности дальнейшего ведения беременности, рассмотреть возможности коррекции обнаруженных дефектов, прогнозировать исход болезни по объективным показателям диагностики.
- Патология шейного отдела позвоночника, отсутствие шеи и полное недоразвитие переднего мозгового пузыря. Продольное сканированиеСкрининговый контроль беременности базируется на ультразвуковом исследовании, как самом доступном и эффективном методе.
- К УЗИ подключаются также дополнительные исследования – эхография (3D и 4D), доплерометрия.
- При любых патологических изменениях плода, выявленных на УЗИ, в настоящее время назначается МРТ плода и плаценты.
- В отдельных случаях может потребоваться анализ околоплодных вод – материал для исследования извлекают путем амниоцентеза.
Чаще всего диагностика ограничивается УЗИ-исследованием, как самым достоверным в любом триместре беременности.
- Первое скрининговое УЗИ-исследование проводится после 11-й недели беременности. Уже на этом сроке можно выявить деформации формирующегося позвоночника по контуру мягких тканей над ним, и с большой долей вероятности диагностировать его расщепление, а также миелоцеле, менингоцеле или менингомиелоцеле. Если на УЗИ заметно нарушение мягких тканей и кожи плода в зоне деформации позвоночника, то диагноз не подлежит сомнению.
Дефект позвоночника на 3D УЗИ — спинномозговая грыжа
Второе скрининговое исследование проводится на 16-18 неделе, которое может подтвердить вышеназванные диагнозы, потому что позвоночник к этому времени более отчетливо дифференцирован на снимках УЗИ.
Второй скрининг также позволяет выявить дефекты нервной трубки плода, что выражается в анэнцефалии и амиелии (отсутствии головного и спинного мозга) – эти патологии часто сопровождают рахишизис (расщелина позвоночника).
На первом-втором скрининге можно выявить также дополнительные образования в зоне позвоночника или наличие добавочных позвонков.
- Третий скрининг проводится на 32-36 неделях беременности может выявить дефекты позвоночника, спинного мозга и мозговых структур плода с высокой степенью вероятности при нарушении анатомических пропорций сегментов, неправильных контурах и при наличии образований.
При подозрении на дефекты позвоночника или другие патологии плода после первого скринингового исследования беременной назначается индивидуальная диагностическая программа с дополнительными исследованиями и консультированием специалистов.
Дизрафия — расщепление позвоночника, или spina bifida
Костные структуры позвоночника плода хорошо визуализируются с 15 недели беременности – именно с этого срока можно с высокой долей вероятности диагностировать дефекты позвонков на УЗИ.
Ткани позвоночника плода от 15 недели имеют центры окостенения, которые в норме на поперечном срезе заметны параллельными линейными структурами. При дефектах позвоночника на УЗИ будет заметно их расхождение.
Продольными срезами на исследовании можно выявить наличие и размеры грыжевого образования.
Необходимо отметить, что расщепление позвоночника может быть разной степени выраженности, и не все дефекты будут заметны на УЗИ.
Миеломенингоцеле – спинномозговая грыжа
На визуализации УЗИ видно образование с жидкостью на задней поверхности позвоночника плода.
Стоит иметь в виду, что открытая щель позвоночника не имеет образования с жидкостью над дефектом. Если спинной мозг с оболочками не выбухает в зияющий просвет, то определить патологию на УЗИ довольно сложно, и во многих случаях она остается недиагностированной до родов.
Синдром Клиппеля-Фейля
Это – генетически обусловленная патология, которая проявляется значительным укорочением шеи из-за врожденного сращения шейных и верхнегрудных позвонков. Патологию у плода можно заметить уже в первом триместре беременности при внимательном рассмотрении визуализации шейного отдела – он представляется единым образованием, без отдельных сегментов.
При подозрении на данную патологию назначаются дополнительные диагностические исследования.
Дети с данным заболеванием вполне жизнеспособны, умственное развитие не страдает. Но заболевание неизлечимо, и дефекты не могут быть скорректированы впоследствии.
На визуализации МРТ-исследования плода на последних сроках беременности иногда возможно заметить следующие патологии развития позвоночного столба и спинного мозга:
Сирингомиелия и гидромиелия
Просветы в структуре спинного мозга (единичный или множественные) или полости с жидкостью.
Внутриутробно или в раннем детстве диагностируется очень редко.
Спондилолиз (односторонний или двусторонний)
Эта патология характеризуется недоразвитием дужек позвонка с одной стороны или с обеих сторон. В результате дефекта смежные позвонки становятся более подвижными относительно друг друга, и один из них соскальзывает вперед. Позвоночный канал в месте дефекта сужается, возникает угроза сдавления спинного мозга и корешков.
Внутриутробно данная патология диагностируется крайне редко, хотя возникает дефект на стадии формирования структур позвоночника, в первые месяцы внутриутробного развития.
Неправильное формирование отдельных позвонков или добавочные позвонки
Данные дефекты формируют неправильное строение позвоночного столба ещё внутриутробно, что проявляется врожденным сколиозом у ребенка сразу при появлении на свет.
Дефекты строения позвонков и добавочные позвонки и полупозвонки иногда могут быть замечены на визуализации УЗИ или МРТ плода.
Шейное ребро
Дефект встречается у 0,5% новорожденных.
Патология характеризуется наличием фиброзных отростков на шейных позвонках (чаще – на 7-м, реже на 6-м). Может быть односторонним и двусторонним, эти ребра могут быть полными и неполными, истинными, напоминающими настоящие ребра и соединяющиеся с грудной клеткой, или ложными.
Внутриутробно шейные ребра могут быть замечены на УЗИ или картинке МРТ, если они достаточно развиты и формируются, как костные ткани настоящих ребер.
Совсем маленькие по размерам рудименты могут оставаться незамеченными и при рождении ребенка, и в более позднем возрасте.
30 декабря 2016
Грыжа плода 12 неделе
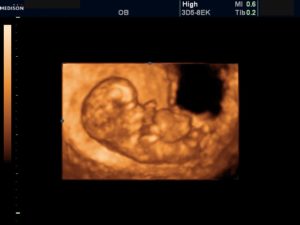
оно мне тоже говорили такое чуть ли не на аборт посылали, у ребёнка все хорошо просто кишечник ещё не вошел в животик ещё это нормально на таком сроке, у меня уже 23 неделя и все замечательно пинается во всю)))
У меня 36 недель у нас грыжа. Называется Омфолацелле. Ну как бы это не очень хорошо очень тщательно сдавайте анализы и ходите регулярно на узи. Как бы я не хотела вас утешить. Нам будут делать кс и сразу оперировать.
Если вам интересно что да как мы можем поговорить по ватсапу. Потому что я уже все в доль и поперек перечитала по этому поводу. Роды назначили на 9 февр кс.
Bantik, у неё же физиологическая грыжа, не омфолоцеле .
Bantik, спасибо, будут дальше вопросы свяжусь с вами. Но пока ставят физиологическую эмбриональную грыжу. То есть физиологическая,я так понимаю, в пределах нормы это еще на таком сроке.
главное не нервничать и дождаться 16 недель там уже будут смотреть отклонения с животиком, я все таки надеюсь что все у вас хорошо, просто узисты некоторые пугают зачем то, когда по идее это в норме.
OksanaOrlova23n, спасибо, я тоже надеюсь только на хорошее, иначе никаксрок по месячным ставят 11 недель, а узистка 10. Типа маленький, назначили повторно через 2 недели узи. Я думаю маленький потому чтт предположительно овуляция произошла позднее.
тем более на 10 неделе вообще это не считается грыжей. я все сама узнавала, не волнуйтесь!!
В 10 недель на УЗИ тоже показало. как раз на этом сроке формируется желудок и кишечник, это норма. Опасно, если после 13 недель останется. Просто не все делают в 10-11 недель, вот и не знают, что такое бывает) идите на скрининг, все будет хорошо☺️☺️☺️До 12 недели часть кишечника выпадает в пуповину и это не патология а норма! В 12 недель все встает на свои места)
Омфалоцеле: что это такое, диагностика и лечение пуповинной грыжи
Современные методы исследования, и ультразвуковой в первую очередь, позволяют выявлять на ранних стадиях патологии развития детей в утробе и успешно их излечивать.
Рекомендуем прочесть: После приема антибиотиков когда можно кормить грудью
В этой статье мы опишем одну из таких патологий – омфалоцеле, расскажем, что это такое и каким образом можно излечить врожденный порок развития.
Омфалоцеле плода: описание
Омфалоцеле переводится с греческого как omphalos – пупок, kele – грыжа, припухлость, выбухание. Таким образом, омфалоцеле – это выхождение (выпячивание) внутренних органов плода за пределы брюшной стенки, покрытых растянутыми элементами пуповины. Является врожденной аномалией развития. Происходит из-за неправильного развития мышц брюшной стенки.
Дефект локализуется по серединной линии, содержание брюшной полости выпячивается через пупочное кольцо. В грыже могут находиться такие органы: кишечник, желудок, печень. Обязательно там присутствуют сосуды пуповины, вартонов студень (эмбриональная соединительная ткань пупочного канатика). Стенки грыжевого мешка имеют две оболочки – амнион и брюшину.
Размеры грыжи варьируются от небольших – как теннисный мячик, до огромных – величиной с большой футбольный мяч. В легких случаях омфалоцеле плода в пуповинных оболочках может содержаться лишь несколько петель кишечника, в тяжелых – туда выпадают все органы брюшной полости.
Другие названия этого дефекта – эмбриональная грыжа, пуповинная грыжа, пупочная грыжа, грыжа пупочного канатика.
Пупочную грыжу плода диагностируют при ультразвуковом исследовании и АФП-скрининге.
После родов дефект виден невооруженным глазом. Чаще этой патологией страдают мальчики. Нередко такие дети рождаются преждевременно и с маленьким весом.
Смертность зависит от наличия других пороков и составляет от 9 до 60% малышей.
Виды и формы пуповинной грыжи
В зависимости от размеров и формы грыжевого выпячивания выделяют несколько видов омфалоцеле.
Изолированная и сочетанная форма
При изолированной форме у плода встречается лишь грыжа пупочного канатика и не наблюдается других отклонений.
Сочетанная форма эмбриональной грыжи означает, что такое омфалоцеле диагностируется у плода совместно с другими пороками и хромосомными аномалиями. Чаще всего пуповинная грыжа сопровождается пороком развития сердца, мочеполовой системы, скелетными дисплазиями.
Малые, средние и большие
По размерам бывают малые, средние и большие пуповинные грыжи. Малые грыжи наблюдаются чаще, чем большие. Это выпячивания размером до 5 см. Средние имеют величину 5-10 см. Как правило, в малых и средних грыжевых мешках находятся лишь петли кишечника.
Большие вырастают более 10 см. Они содержат, кроме кишечника, печень и другие органы.
Грибовидные, шаровидные, полушаровидные
По форме грыжевого выпячивания выделяют:
Причины развития омфалоцеле плода: почему появляется пуповинная грыжа
При развитии кишечника у эмбриона он проходит три этапа поворотов либо вращений. Таким образом, из первичного состояния кишечной трубки образуется кишечник в окончательном виде.
Первое вращение происходит на сроке пять недель и длится до 10-й недели. В этой фазе кишечник быстро увеличивается и не может помещаться в брюшной полости, поскольку там уже находится больших размеров печень. Поэтому петли кишечника выталкиваются в пупочное кольцо и образуют физиологическую грыжу у плода.
Рекомендуем прочесть: Циндол или зеленка при ветрянке
Можно говорить о том, что выпячивание кишечника за область брюшной полости на стадии утробного развития с шестой по десятую неделю является нормой и не представляет предмета для беспокойства.
Позднее живот ребенка вырастает до необходимых размеров, чтобы в нем вмещались все внутренние органы. И тогда кишечник возвращается в абдоминальную полость. Физиологическая грыжа у плода на 10-й неделе вправляется. Если этого не произошло, то можно говорить о патологии развития плода.
Основными причинами являются нарушения вращения кишечника и замыкания брюшной стенки, неправильное развитие брюшной полости, генетические расстройства. Все эти процессы приводят к тому, что часть органов ребенка остается в пуповине.
Таким образом, механизм развития грыжи пупочного канатика напрямую связан с нарушениями эмбрионального развития. Физиологическое омфалоцеле является нормой для развития плода на 6-10-й неделе. На последующих стадиях внутриутробного развития органы естественным образом должны втянуться назад в брюшную полость. Контроль состояния необходимо произвести на 13-й неделе.Омфалоцеле у плода могут также провоцировать такие причины:
- когда мать употребляет некоторые лекарства либо делает это бесконтрольно;
- возраст матери старше 35 лет;
- вредные привычки у женщины;
- другие сопутствующие аномалии развития.
Первые симптомы болезни
Сегодня эмбриональная грыжа выявляется на ранних сроках беременности при помощи ультразвука. Врач ставит такой диагноз на основе того, что наблюдает выход кишечника и других органов за область брюшной стенки и вхождение их в пуповинную полость.
Органы брюшной полости окутаны оболочкой, поверхность которой покрывают пуповинные сосуды. Наличие данной проблемы можно установить на сроке 11-14 недель.
Также заподозрить развитие у эмбриона грыжи можно при повышении у беременной уровня α-фетопротеинапри биохимическом анализе крови.
Диагноз «физиологическое омфалоцеле» может ставиться в сроке до 11 недель и при размерах грыжи до 7 мм.
Об омфалоцеле как серьезной патологии у плода, требующей консультации гинеколога, генетика и хирурга, можно говорить в сроке с 13-й недели, размерах грыжи более 7 мм и сопутствующих аномалиях других органов.
В 25% случаев подозрения на развитие у ребенка пуповинной грыжи наблюдается внутриутробная задержка роста плода.
Как диагностировать омфалоцеле: преднатальная диагностика грыжи пупочного канатика
Окончательный диагноз ставится после проведения следующих исследований и анализов:
- нескольких результатов УЗИ;
- результатов скринингового исследования и данных биохимического анализа крови, которые получены в один день на сроке 11-13 недель. Это необходимо, чтобы выявить риск наличия у плода хромосомных аномалий;
- пункции амниотической оболочки.
Лечение грыжи пупочного канатика
При диагностировании омфалоцеле плода в зависимости от показаний роды могут быть обычными и с помощью кесарева сечения, лечение проводят консервативным или хирургическим способом.
Для этого новорожденного кладут в специализированное хирургическое отделение, где проводят его комплексное обследование на наличие сопутствующих патологий.
Также изучают точные размеры и содержимое грыжевого мешка, чтобы определиться с дальнейшим комплексом лечебных мероприятий.
Консервативное лечение
При постановке диагноза омфалоцеле, врач, изучив всю имеющуюся информацию, определяет, как лечиться. Консервативный вид лечения применяется при наличии других пороков, когда оперативное вмешательство невозможно.
Грыжевой мешок обрабатывают нитратом серебра либо иными эпителизирующими средствами, препятствующими инфицированию и способствующими развитию грануляционной ткани. Есть описание подобного лечения с применением пластикового покрытия.
Процесс консервативного лечения довольно длительный. Через какое-то время грыжу все равно придется прооперировать, когда ребенка вылечат от других пороков.
Хирургическое вмешательство
При омфалоцеле операцию проводят в первые 24-48 часов жизни ребенка. Если наблюдается грыжа с узкими грыжевыми воротами, то оперативное вмешательство осуществляется в первые 12 часов, поскольку существует риск развития кишечной непроходимости.
Операция сопровождается искусственной вентиляцией легких, введением обезболивающих и антибактериальных препаратов. Может проходить радикально или в несколько этапов. Заключается в погружении органов, содержащихся в грыжевом мешке, в брюшную полость и последующей пластике передней брюшной стенки.
В послеоперационный период ребенка переводят в реанимационное отделение новорожденных и тщательно за ним наблюдают.
Возможные последствия
Говоря о лечении омфалоцеле плода и его последствиях, необходимо упомянуть о том, что после операций выживают в среднем 70,9% детей. Если родоразрешение проходило естественным путем и в положенные сроки, грыжа имела малые размеры и отсутствуют какие-либо другие пороки, то выживаемость малышей составляет 90% и более.
У 65% прооперированных диагностировались послеоперационные осложнения в виде обструкции кишечника, грыжи передней брюшной стенки, сепсисов.
Также в отдаленные периоды после оперативного вмешательства у детей может наблюдаться кишечная непроходимость, гастроэзофагеальный рефлюкс, нарушения питания.
Развитие успешно прооперированного ребенка с омфалоцеле в дальнейшем проходит наравне со сверстниками, без осложнений.С целью профилактики развития у плода омфалоцеле будущим родителям необходимо проходить медико-генетическую консультацию, планировать беременность. Беременные должны придерживаться здорового образа жизни. Для раннего выявления патологии важно регулярное посещение женской консультации, прохождение плановых УЗИ, измерение α-фетопротеина крови.
Физиологическая грыжа у плода
но надеяться нужно на лучшее
до сих пор не понятно, от чего это произошло, инфекция какая-то. но ребеночка нет((
сейчас у врача наблюдаюсь , она сказала про эту ситуацию «вот что значит сделать плохо УЗИ на таком ответственном сроке, что якобы все можно было увидеть и тогда и грыжа эта САМА НЕ РАССАСЫВАЕТСЯ» и можно было прервать еще тогда, а не ходить с животом 5 месяцев. ((((
это моя ситуация.
но я очен ь надеюсь,что у вас все будет хорошо.
просто сделайте узи еще раз у хорошего врача.
Источники: http://www.askmamas.ru/answers.php?qid=213902http://griju.net/vidy-gryzh/pupochnaya/omfalocele-diagnostika-i-lechenie.htmlhttp://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/fiziologicheskaja_gryzha_u_ploda/
Рубрика «Эмбриональная грыжа»
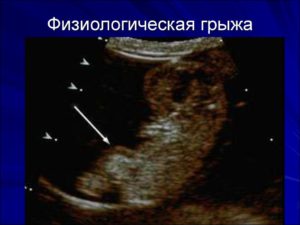
Эмбриональная грыжа — это порок развития, который возникает у плода еще в период внутриутробного формирования.
В большинстве случаев подобный дефект возникает из-за слабости мышечного и связочного аппарата, неспособного справиться даже с нормальным брюшным давлением. Чаще подобные грыжи возникают у недоношенных детей.
Нередко младенцы появляются на свет уже с выраженными признаками такого дефекта. Чаще подобные аномалии развития возникают у мальчиков.
Эмбриональная грыжа — это порок развития, который возникает у плода еще в период внутриутробного формирования.
Причины возникновения болезни
Появление грыжи живота связано с тем, что к 12 неделе беременности петли кишечника плода еще не заходят в брюшную полость. Часто подобный дефект появляется у детей, имеющих трисомию в 18 и 21 паре хромосом. При наличии данных генетических мутаций подтверждается синдром Дауна и Эдвардса.
Процесс формирования кишечника из простой трубки в полноценный орган начинается с 5 недели. В норме он сильно увеличивается в размере и проникает в брюшную полость.
Если этот процесс затягивается, петли начинают давить на переднюю стенку брюшной полости, становясь причиной формирования грыжевого мешка.
Считается, что способствует образованию грыжи живота у плода следующие неблагоприятные факторы:
- прием алкоголя будущей матерью;
- курение;
- использование некоторых медикаментов;
- беременность после 35 лет;
- наличие генетических аномалий у женщины.
Некоторые исследователи этого заболевания указывают на возможность наследственной предрасположенности к развитию данного дефекта. Если у обоих родителей была подобная аномалия при рождении, риск ее появления у их ребенка высок.
Симптомы заболевания
Нередко даже во время беременности врачи могут определить, есть ли пупочная грыжа у плода, используя существующие методы перинатальной диагностики. После появления ребенка на свет подобный дефект становится более очевидным. К ярким проявлениям грыжи живота относятся:
- выпячивание области пупка;
- увеличение образования при плаче или напряжении ребенком брюшных мышц;
- повышенный диаметр пупочного кольца.
Из-за наличия грыжи живота ребенок становится беспокойным. Он может ощущать боли. Это негативным образом отражается на качестве сна младенца и его общем самочувствии. В тяжелых случаях у ребенка могут наблюдаться приступы тошноты и симптомы, указывающие на непроходимость кишечника.
Из-за наличия грыжи живота ребенок становится беспокойным. Он может ощущать боли. Это негативным образом отражается на качестве сна младенца и его общем самочувствии.
Диагностика
Если данная аномалия развития имеет выраженный характер, есть возможность выявить ее еще в 1 триместре благодаря лабораторным и инструментальным методам исследования, которые могут быть задействованы без вреда для плода.
Мощные аппараты УЗИ позволяют определить данную патологию на 11-14 недели гестации и составить точный прогноз возможных отклонений у ребенка. В лабораторных анализах крови матери выявляется повышенный уровень а-фетопротеина.
Грыжу живота у новорожденного ребенка в первые часы его жизни выявляют педиатры, работающие в родильном отделении. Внешних проявлений заболевания достаточно для постановки диагноза. Может быть показано проведение УЗИ исследования органов брюшной полости младенца.
Классификация
Наиболее распространенная классификация омфалоцеле, т. е. врожденных грыж живота, в первую очередь учитывает размеры дефекта. Согласно этому параметру, выделяются малая, средняя и большая формы патологии. Наиболее часто встречается малая форма грыжи, при которой дефект не превышает 5 см. В грыжевом мешке в этом случае содержится не более 1-2 петель кишечника.
Грыжа средних размеров подтверждается, когда дефект достигает размеров от 5 до 10 см. В грыжевой мешок могут выпадать от 2 до 4 петель кишечника. Наиболее опасными являются большие грыжи, размер которых превышает 10 см. В такие дефекты могут выпадать не только петли кишечника, но и печень, желудок и другие органы.
Грыжи живота подразделяются на изолированные и сочетанные. В первом случае, кроме данного дефекта, не выявляется никаких дополнительных врожденных патологий. При сочетанной грыже живота обнаруживаются хромосомные мутации, провоцирующие и другие нарушения, в т. ч. пороки сердечно-сосудистой системы, дисплазия тазобедренных суставов и т. д.
Наиболее распространенная классификация омфалоцеле, т. е. врожденных грыж живота, в первую очередь учитывает размеры дефекта.
Способы лечения
При внутриутробном выявлении грыжи у плода и определения степени выраженности дефекта, его опасности для матери и ребенка врачи могут рекомендовать тот или иной путь родоразрешения.
Если дефект невелик, допускается естественное родоразрешение, но при больших дефектах требуется кесарево сечение.
Физиологическая эмбриональная грыжа может лечиться как консервативными, так и оперативными методами, в зависимости от объемов образования и общего состояния ребенка.
В ряде случаев устранить подобную проблему можно, используя бандаж, массаж и другие физиотерапевтические методы. Если состояние ребенка удовлетворительное, при малых и среднего размера грыжах может быть рекомендовано проведение пластики грыжевых ворот и вправление выпавших органов.
При больших образованиях назначается консервативная терапия, т. к. в этом случаев наблюдается выпячивание в образование и внутренних органов.
При таких дефектах оперативное вмешательство откладывается до времени, когда ребенку исполнится 3-5 лет.
До этого усилия направляются на формирование поверх дефекта плотной корки, трансформирующей его в вентральную грыжу, которую в дальнейшем можно прооперировать без вреда для здоровья ребенка.Для достижения такого эффекта используют препараты, содержащие дубильные вещества. Наиболее часто применяется для обработки пораженной области нитрат серебра и перманганат калия. Поверх обязательно накладывают асептические повязки.
В ряде случаев устранить подобную проблему можно, используя бандаж.
Массаж
При грыжах малого размера большую пользу может принести массаж. Он способствует притоку крови к брюшной стенке и скорейшему заращиванию дефекта. Массаж назначается в комплексе с ЛФК. Перед началом процедуры необходимо вправить содержимое грыжевого мешка мягким нажатием пальцами на пораженную область.
Массаж выполняется безболезненными мягкими движениями, которые не должны вызывать у ребенка дискомфорт. Манипуляции можно выполнять только теплыми руками. Допускаются легкие поглаживания живота по кругу. Хороший эффект дает массаж разглаживающими движениями в зоне косых мышц.
Кроме того, рекомендуется делать массаж встречными движениями ладоней вверх и вниз по заднебоковой части грудной клетки. Техника проведения массажа и выполнения ЛФК должна быть тщательно рассмотрена под контролем специалиста. В дальнейшем данные процедуры выполняются на дому.
Выкладывание на животик
При небольших грыжах устранить дефект помогут процедуры выкладывания на животик.
В таком положении давление снизу будет препятствовать прободению петель кишечника в полость грыжевого мешка и даст возможность развивающимся мышцам и связкам быстрее зарастить имеющийся дефект.
Это упражнение нередко применяется в качестве профилактики появления подобных дефектов и для снижения интенсивности симптомов кишечной колики.
Упражнение можно начинать делать с первых дней жизни ребенка. Его укладывают на мягкую поверхность и оставляют в таком положении на 10-15 минут. Позднее длительность процедуры можно увеличивать. В таком положении ребенок инстинктивно начинает напрягать мышцы плеч, рук, ног, спины и шеи. При этом минимален риск повышения давления в брюшной полости и увеличения имеющегося грыжевого мешка.
При небольших грыжах помогут процедуры выкладывания на животик.
Питание малыша
Лучшим вариантом питания для новорожденного ребенка является грудное молоко. Если мать будет выполнять все рекомендации врача, касающиеся подбора своего рациона, у ребенка не будет возникать проблем с пищеварением. При отсутствии грудного молока ребенок переводится на искусственное вскармливание.
Профилактика
Физиологическая пупочная грыжа у плода тяжело поддается профилактике. Для снижения риска ее появления у ребенка семейным парам рекомендуется планировать беременность, проходя все необходимые обследования до ее наступления.
Женщине обязательно нужно заблаговременно отказаться от вредных привычек.
Для недопущения появления подобной патологии у плода будущей матери следует своевременно становиться на учет в женской консультации, проходить плановые обследования и выполнять рекомендации врача.
