Киста пуповины у плода чем грозит каковы причины
Кисты пуповины. Опухоли пуповины и пупочные грыжи
Формирование органа начинается со второй недели вынашивания, по мере увеличения плода увеличивается и пуповина.
Длина этого органа может достигать 60 сантиметров, диаметр 2 сантиметров. Поверхность покрыта особыми плодными оболочками. Трубка эта достаточно плотна, на ощупь походит на плотный шланг.
Так как основной функцией органа является снабжение плода питательными веществами и отведение продуктов обмена веществ, основа его – это кровеносные сосуды: 2 артерии и вена. Изначально формируется 2 вены, но в процессе развития плода одна из них закрывается.
Сосуды очень хорошо защищены от пережатия и разрыва. Они окутаны оболочкой из густого желеобразного вещества, именуемого вартоновым студнем. Это же вещество несет функцию передачи некоторых веществ из крови плода в околоплодную жидкость.
По вене к плоду поступает артериальная кровь, богатая питательными веществами и кислородом, по артериям уже отработанная венозная кровь отводится из организма плода в плаценту, которая осуществляет функцию очистки (печень плода пока еще не в состоянии справиться с этой работой).
Кроме вышеперечисленных элементов, в пуповине присутствуют:
- Желточный проток – по нему к эмбриону поступают питательные вещества из желточного мешка,
- Урахус – соединительный канал между плацентой и мочевым пузырем.
Киста
Это достаточно редко встречающаяся патология, причем определить кисту с точностью, обычно, возможно, только после появления ребенка на свет.
Образование это может быть в единичном экземпляре или их может быть несколько. Чаще всего образуются они в вартоновом студне.
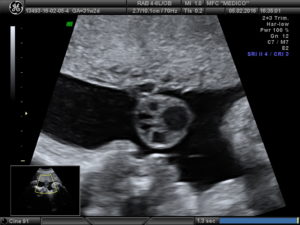
При ультразвуковом обследовании кисты заметны. Они никак не влияют на кровообращение между плодом и плацентой.
В большинстве случаев кисты комбинируются с пороками формирования плода, поэтому при наличии кист рекомендуется пройти генетический анализ.
Кисты разделяются на ложные и истинные.
Ложные – без капсулы, находятся в ткани вартонова студня. Они достаточно малы и обнаруживаются во всех сегментах пуповины. Причины появления таких кист часто остаются неизвестными. Иногда же они появляются на месте гематомы или отёка.Истинные кисты формируются из частичек желточного протока. Такие кисты имеют капсулу, могут быть достаточно крупными – до одного сантиметра в диаметре. Они формируются всегда возле тельца плода. Не всегда можно отличить ложную кисту от истинной.
Самой редкой разновидностью кист пуповины являются пупочно-брыжеечные кисты. Такие образования появляются, если нарушается формирование плода на ранних стадиях беременности. В таком случае между мочевым пузырем и урахусом (составляющая пуповины) образуется полость, в которой скапливается моча плода. В медицине описано всего десять подобных случаев.
Принято считать, что кисты сосудистых сплетений могут возникать под влиянием таких факторов, как:
- инфекционные заболевания матери на ранних сроках беременности;
- нарушение кровоснабжения плода.
Проблемы с кровоснабжением могут появляться из-за неправильного положения ребенка в утробе, патологий пуповины (отсутствие одной артерии, узлы, гематомы, обвитие) и плаценты (гипо- или гиперплазия, частичная отслойка, предлежание).
Предлагаем ознакомиться: Заеды у взрослого причины и лечение
Предполагается, что недостаточное кровоснабжение органов плода и, в частности, структур головного мозга может приводить к излишней выработке спинномозговой жидкости и, как следствие, ее скоплению – образованию кисты.
Однако есть и другое мнение, сторонники которого считают формирование кист сосудистых сплетений нормальным явлением, характерным для развития мозга. Иными словами, для их образования нет никаких причин, они не являются патологией.
Анализ крови из пуповины (кордоцентез)
Процедура проводится под контролем ультразвука. С помощью толстой иглы прокалывается пуповина в том месте, где она прикрепляется к плаценте и берется проба крови.
Чаще всего данный анализ назначают в тех случаях, когда ультразвуковое обследование на поздних сроках вынашивания выявляет нарушения развития. В таких случаях необходимо провести анализ кариотипа (
) плода. Результат с помощью особых методов анализа можно получить уже через двое – трое суток после забора крови.
Еще несколько лет назад кордоцентез (исследование пуповинной крови плода) использовали для определения гемофилии, талассемии, гемоглобинопатии, синдрома Дауна. Сегодня для этих целей используют анализ околоплодных вод, а также биопсию ворсинок хориона (БВХ).
Одним из первых этапов родов является отхождение околоплодных вод. Иногда течение воды захватывает пуповину, которая проникает в шейку матки или даже во влагалище. Именно такую ситуацию именуют выпадением.
Явление это опасно тем, что плод продвигается по шейке матки и может пережать пуповину, то есть перекрывается движение крови и кислорода в его организм.
Выпадение более характерно при ранних родах, при предлежании.
Обнаруживается выпадение, после того как выйдут воды. Роженица может почувствовать во влагалище «что-то постороннее». Если в этот момент женщина находится не в роддоме, ей следует стать на четвереньки, опереться на локти и срочно вызвать скорую помощь.
В некоторых случаях пуповину вводят на место. Иногда же назначают оперативное родоразрешение.
Диагностика и лечение
Зачем же вообще обращать внимание на кисты сосудистых сплетений и отмечать их в ходе УЗИ? Дело в том, что сами по себе такие кисты не опасны, но они являются так называемыми маркерами хромосомных аномалий (ХА) – признаками возможного наличия у плода генетических отклонений. К другим маркерам относятся:
- гиперэхогенный кишечник;
- увеличение желудочков головного мозга;
- неправильная форма головы;
- кистозная гигрома шеи;
- неиммунная водянка;
- расширение почечной лоханки;
- увеличение толщины воротникового пространства;
- аплазия или гипоплазия носовой кости;
- гиперэхогенный фокус в сердце;
- симметричная задержка развития.
Если выявляется один из перечисленных маркеров ХА, вероятность наличия у плода пороков развития составляет не более 8%. Сочетание нескольких признаков повышает ее до 53%. Когда обнаруживаются 8 маркеров, в 92% случаев рождается ребенок с тяжелыми генетическими отклонениями.
Кисты сосудистых сплетений выявляются чаще всего у детей с синдромом Эдвардса (30–80%), реже они сигнализируют о синдроме Дауна (8%) или Патау (2%). Однако обнаружение только лишь кисты сосудистого сплетения не позволяет поставить какой-либо определенный диагноз.
При выявлении кисты на сроке 18–20 недель медики занимают выжидательную позицию. Как правило к 24–28 неделе этот маркер исчезает сам по себе – на этот срок женщине назначают дополнительное УЗИ. Если имеются основания предполагать, что киста возникла из-за инфекции, которой переболела мать, женщине назначают анализы для проверки ее состояния.
Сочетание кисты с другими маркерами ХА является показанием к проведению дополнительных исследований. Беременную могут направить на экспертное УЗИ, аминоцентез, кордоцентез, порекомендовать ей пройти ДОТ-тест.
Возможные последствия
Для того чтобы по сосудам пуповины нормально проходила кровь, необходимо поддерживать определенный уровень
в вартоновом студне. Во время
в организме резко увеличивается количество
– гормона, провоцирующего родовую деятельность. Сосуды сжимаются и кровоток прекращается – начинается атрофия органа, протекающая на протяжении нескольких часов после появления ребенка на свет.
Уже через 15 минут после рождения малыша, кровообращение в пуповине останавливается (
). В этом процессе определенную роль играет и температура среды – при охлаждении сосуды также сжимаются.
В девяти случаях из десяти подобная киста самостоятельно рассасывается задолго до рождения ребенка. Обычно на третьем плановом УЗИ на 30–34 неделе ее не обнаруживают. Никакого влияния на физическое или умственное развитие новорожденного она не оказывает.
Если киста сохраняется и после рождения, младенец осматривается, в том числе с помощью ультразвука, в 3, 6 и 12 месяцев. Иногда, если КСС сочетается с другими неврологическими нарушениями, специалист назначает ребенку препараты для активизации мозгового кровообращения и нормализации выработки ликвора. Это поможет кисте рассосаться без последствий для малыша.
Меры профилактики
Поскольку доподлинно не известны причины образования КСС, а сама по себе такая киста не считается патологией, специфических мер профилактики не существует.
Женщине рекомендуется вести здоровый образ жизни, правильно и полноценно питаться, гулять на свежем воздухе, заниматься гимнастикой для беременных и делать дыхательные упражнения, принимать комплексные витаминные препараты по назначению врача.
Особое внимание стоит обратить на защиту от всевозможных инфекций. Не стоит посещать людные места, особенно в период сезонного подъема заболеваемости ОРВИ и гриппом. В интимной жизни есть смысл использовать презерватив.
У новорожденных
Остаток перерезанной пуповины довольно быстро засыхает и уже через несколько дней отпадает самостоятельно.
В месте его прикрепления остается маленькая ранка. За ней нужно ухаживать специально и тогда ранка заживет без проблем.
Обычно достаточно ежедневной обработки области пупка зеленкой,
, не мочить до тех пор, пока не отпадет остаток пуповины. Следует также давать «подышать» пупку во время смены
по минутке.
Но иногда заживление ранки осложняется. Требуется помощь врача:
- Если тельце вокруг ранки припухло и покраснело,
- Если из ранки вытекает зловонная, напоминающая гной жидкость.
Нормой является, если до полного заживления из ранки выделяется немного сукровицы.
Обвитие
- Периодические стрессы,
- Нехватка кислорода.
При первом случае в организм плода попадает повышенное количество
, заставляющего его активно двигаться.
Во втором же случае недостаток кислорода причиняет дискомфорт плоду, что также заставляет его больше двигаться, усиливая кровообращение и тем самым получать больше кислорода.
Ребенок может сам «запутаться» в пуповине, а через некоторое время распутаться. Поэтому данное состояние не всегда является опасным.
Обвитие можно обнаружить с помощью
с пятнадцатой недели вынашивания. Для того чтобы определить насколько сильно тельце малыша сдавливается, делается допплерометрия. В том случае, если существует вероятность кислородного голодания, обследование проводится не один раз.
Как предотвратить обвитие?
- Больше бывать на свежем воздухе, гулять, делать легкую гимнастику,
- Избегать стрессов,
- Делать специальную дыхательную гимнастику,
- Вовремя посещать консультации гинеколога и проходить все необходимые обследования.
Длинная или короткая
Нарушение длины пуповины – это наиболее часто встречающаяся аномалия органа. Норма – это 50 сантиметров, то есть приблизительно длина тела новорожденного малыша.
Чаще пуповина бывает слишком длинной – 70 и даже 80 сантиметров. При такой длине существует вероятность выпадения части пуповины во время излития вод (
). Также слишком длинная пуповина может способствовать обвитию вокруг шеи. Но нет доказательств того, что именно длина влияет на степень вероятности обвития. Если петли обвиваются не туго, то роды могут пройти нормально, и никакой опасности для жизни малыша нет.
Если длина пуповины меньше 40 сантиметров, а иногда даже до 10 сантиметров, говорят об укорочении. При такой короткой пуповине существует высокая вероятность неправильного положения плода. Короткая пуповина может создавать тугие петли на шейке малыша.
Ложный и истинный узлы
формируется на первых неделях вынашивания. В этот период плод еще совсем мал и его активное движение вызывает «запутывание» пуповины.
Опасность такой узел представляет во время родов, так как при прохождении плода по родовым путям узел может затянуться, плод начнет задыхаться. Если ребенок не появится на свет очень быстро, он может умереть. Такое случается в десяти процентах случаев.
Ложный узел – это увеличение диаметра пупочного каната.
Это неопасное состояние, которое никак не мешает нормальному развитию плода и родам.
Грыжа
Это достаточно редкое нарушение развития плода. При
какие-либо внутренние органы плода развиваются под оболочкой пуповины. Чаще такое случается с
. Обычно при ультразвуковом обследовании это нарушение обнаруживается. Однако иногда оно бывает очень незначительным. В таких случаях существует опасность травматизации органов во время перерезания пуповины. Поэтому перед перерезанием
должен очень тщательно изучить область пупка и часть пуповины, находящуюся в непосредственной близости к тельцу ребенка.
Очень часто подобное нарушение комбинируется с другими пороками развития. Лечится грыжа только хирургическим методом.
Пупочная киста: виды, диагностика, лечение и профилактика
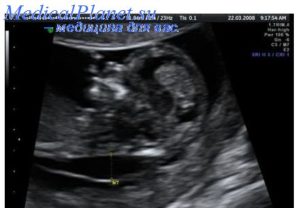
Киста пуповины – это весьма редкое образование во время беременности. Подобный диагноз зачастую ставится исключительно после родоразрешения. Такие новообразования появляются зачастую именно в вартоновом студне.
При этом, эхографически подобные аномалии являются анэхогенными образованиями, которые находятся в структуре пуповины, при этом, не нанося вреда ходу кровеносных сосудов.
Такие патологии бывают как единичные, так и множественные и относятся к типу ЭГМ хромосомных дефектов.
Сразу стоит отметить, что такая киста на пуповине при беременности может быть нескольких видов: истинная и ложная.
Говоря о первых — это образования, которые выстланы эпителиальными клетками, в то время как вторые являются отеком желеобразного вещества.
Самые большие опасения у специалистов вызывают только патологии, имеющие крупный размер. Это обусловлено тем, что с ростом аномалий, они начинают сдавливать сосуды, чем нарушают кровообращение.
Стоит знать! Легче всего на УЗИ обнаружить образования, имеющие более крупные размеры.В опасной форме киста пуповины встречается достаточно редко. Подтвердить окончательно ее наличие можно будет только после самих родов. При наличии образований крупных размеров, они могут стать причиной необходимости проведения досрочных родов, которые проводятся за счет операции кесарево сечения. Патологии, имеющие небольшие размеры, зачастую исчезают к концу второго триместра.
Виды
Всего же бывает несколько типов пупочных кист:
- Истинные кисты пуповины. Они появляются из оставшихся частей аллантоисного протока (в некоторых случаях из остатков желточного). Во время проведения ультразвукового исследования, они имеют анэхогенное содержимое. При этом истинные образования могут иметь размер от полсантиметра и в некоторых случаях достигают размеров в 10 см. Зачастую они развиваются в непосредственной близости от самого тела плода. Однако проведение дифференцированного УЗИ является возможным не всегда.
- Пупочно-брыжеечная киста. Такое кистозное образование представляет собой единичное образование в виде полости, которая является не только кистой пуповины развивающегося плода, но одновременно его мочевого пузыря. Зачастую, наличие сообщения аллантоиса и урахуса обрывается еще в период начала 2 триместра беременности. Однако при наличии нарушений физиологического процесса образуется единая полость, которая создает сообщение мочевого пузыря с урахусом и остатками аллантоиса. Это и будет являться кистой, внутри которой будет находиться моча плода.
Образования такого рода являются весьма редкими, за счет этого частота их появления составляет не более 2.5 случаев на 100 тысяч родов.
На сегодня было выявлено только порядка нескольких десятков случаев проведения перинатальной УЗИ пупочно-брыжеечной кисты.
Здесь также важно сказать, что зачастую при этом первоначально ставился ложный диагноз наличия омфалоцеле, за счет того, что они имеют очень похожие эхографические картины.
3. Ложные кисты пуповины образуются за счет локального разжижения вартонового студня, в то время как истинные появляются из остатков аллантоиса.
При этом в обоих случаях кист, их появление характерно именно в первом триместре беременности. Обнаруживаются они чаще всего за счет проведения трансвагинального сканирования.
К тому же, большинство из них имеет небольшие размеры и к концу триместра они исчезают.
Увеличить.
Причины
Развитие кисты пупочной во время беременности, происходит, также как и множество иных подобных заболеваний, пока по неизученным причинам.
Но самые распространение факторы, негативно влияющие на процесс развития пуповины – это наличие различных пороков в развитии плода, а также присутствие хромосомных аномалий. Их часто обнаруживают на первом скрининге.
Наличие данной патологии пуповины, при отсутствии отклонений у самого плода требует очень тщательной диагностики здоровья матери (кордоцентез), а также получение консультации генетика ([mask_link]https://lab-dnk.ru/tests-and-prices/ustanovlenie-o[/mask_link]).
Важно! Развивается киста пуповины также за счет наличия вредных привычек у взрослых, таких как алкоголь или курение.
Диагностика
Прежде всего, для поставки правильного диагноза необходимо проведение целого комплекса диагностики:
- Анализ акушерско-гинекологического анамнеза;
- Проведение УЗИ плаценты, а также плода, для определения локализации, аномалии и её параметров;
- Кардиотокография, во время которой будет проведена синхронная запись сердечных сокращений растущего плода, а также его активности и маточных сокращений. В том случае, когда более редкие сердечные сокращения плода не происходит синхронно с маточными сокращениями, то в этом случае возможно наличие сдавливания сосудов пуповины кистой. Данная ситуация очень опасно для жизни малыша;
- Допплерометрия, которая заключается в проведении исследования кровотока пуповины;
- Проведение исследования плаценты, а также самой пуповины уже после родов.
Лечение
Хорошего медикаментозного лечения, которым бы устранялась киста пуповины, нет. Госпитализация с последующим постоянным наблюдением врачей необходима в случае, если образование имеет средний размер, а также тенденцию к росту.
В определенных случаях, когда развития кистозного образования приводит к тому, что у плода наблюдается гипоксия, а также недостаточное кровоснабжение проводится немедленное оперативное родоразрешение.
Для этого применяется операция кесарево сечения.
Осложнения и последствия
В случае развития такого образования и его роста, это может привести к следующим осложнениям:
- Развитие острой гипоксии плода, а также перерастание её в хроническую форму (нехватка организмом ребенка кислорода);
- Фетальное кровотечение;
- Отставание внутриутробного развития плода, когда его размеры на конкретном сроке задерживаются в росте от положенного;
- Гибель плода внутри утробы.
Сохранение частей пуповины у ребенка, в виде:
- Дивертикула Меккеля. Он является слепым выростом кишки, который имеет одно входное отверстие, однако при этом не имеет выходного. При этом является остатком желточного протока;
- Кишечно-пупочного свища;
- Кисты желточного протока;
- Пузырно-пупочного свища;
- Кисты урахуса.
Профилактика
Прежде всего, профилактика появления кисты пуповины заключается в максимально полном исключении влияния различных вредных факторов на организм матери, не только с ранних сроков беременности, но и периода до этого:
- Планирование, а также подготовка к самой беременности;
- Рациональное, а также очень сбалансированное питание, с употреблением продуктов, насыщенных клетчаткой и отказом от жареной, острой и различной консервированной пищи;
- Своевременное посещение акушера-гинеколога;
- Необходимо вовремя начать посещение женской консультации, то есть не позднее 12 недели;
- Иметь полноценный сон;
- Полностью отказаться от курения, алкоголя и любых накротиков;
- Нужно исключить чрезмерные физические нагрузки, а также нервные ситуации;
- Принимать витамины и различные успокаивающие средства, в небольших дозах по назначению врача.
Беременность при кисте в голове: опасна ли и как проходят роды — Медицинский центр Здоровье г. Новочеркасск
Киста при беременности является распространенным заболеванием, о специфике которого поговорим, а также о том, как киста во время беременности влияет на организм женщины и ее будущего малыша.
Беременность – очень специфичное физиологическое состояние женщины, во время которого иммунитет может ослабевать и вероятность появление болезней увеличивается.
Но в то же время, именно при беременности, зачастую, организм способен к самоизлечению болезней, которые до этого не поддавались терапии.
Особенности влияния на организм тех или иных образований, зависят от их видов и механизмов возникновения.
Риски осложнений при беременности с кистой
Фолликулярная киста не препятствует наступлению беременности и часто рассасывается на первом триместре. Опасность осложнений существует, только когда увеличивается ее размер.
Киста желтого тела (функциональная) развивается из-за недостатка прогестерона, что может стать причиной выкидыша. И если такая киста разрастается до больших размеров – такая угроза вполне реальна.
Дермоидная киста яичника и беременность, также как и параовариальная киста, вполне совместимы, так как этот вид образований не воздействует на гормоны женщины. В данном случае главная опасность состоит в увеличении размера опухолей. Осложнения могут возникнуть, когда дермоидная киста достигает крупных размеров (более 6 сантиметров).
Эндометриоидная киста яичника
Зачастую зачатие при цистаденоме и эндометриоидной кисте маловероятно, но все же не исключается.
Когда женщины беременеют с эндометроидными кистами, но в размере таковые до 1,5 сантиметров, в этом случае их не удаляют, на протяжении беременности ведется тщательное наблюдение.Эти образования считают самыми опасными, так как они могут разрастаться до 25 см, причиняют постоянную и сильную боль женщине.
В случае больших размеров существует большой риск разрыва опухоли.
Внутри эти образования содержат водяную слизь или кровянистое содержимое, которое при разрыве заливает полость брюшины, возникает воспаление и инфицирование.
В этом случае есть большая вероятность заражения, что грозит здоровью женщины, а беременность подвергается риску. Для предотвращения таких проблем оперативное вмешательство проводят независимо от срока беременности.
Кисты при беременности на яичниках очень часто рассасываются, а вероятность появления их уже после зачатия не очень большая. Но, несмотря на это, патология распространенная и обязательно требует внимательного лечения.
Патологии левого и правого яичников
Киста левого яичника. Увеличить.
Что касается локализации, то вероятность появления кисты на яичнике во время беременности одинаковая, как в правом яичнике, так и в левом яичнике. Причинами этому являются болезни матки и гормональные нарушения.
В медицинской практике выявлена тенденция, при которой образования левого яичника мешают процессу зачатия и в большей степени становятся причиной бесплодия.
Обязательным для госпитализации, как правило, являются острые и тянущие боли слева, резкое повышение температуры. В этих случаях может быть угроза разрыва кисты и необходима незамедлительная медицинская помощь.Если на правом яичнике есть небольшая киста, то угрозы выкидыша нет. Болевые ощущения возникают при росте опухоли или воспалении. Часто симптоматику путают с аппендицитом, поэтому при возникновении боли справа, беременной необходимо обратиться к врачу. Врач делает УЗИ, проводит осмотр для постановки точного диагноза.
Лечение во время беременности
Метаболический синдром. Увеличить.
При беременности на ранних сроках, в ходе которой возникла опухоль, существует два варианта лечения:
- Лечение гормональными препаратами на основе прогестерона, в случае отсутствия выраженных симптомов и жалоб. Этот гормон препятствует росту кисты, снижает угрозу выкидыша и поддерживает беременность.
- Оперативное вмешательство – удаление кисты в яичнике при наличии выраженных симптомов, при неэффективности медикаментозной терапии, в случае обострения, воспаления, интенсивного роста опухоли.
Используемые формы прогестерона:
| Перорально | 32,7 |
| Вагинально | 21,8 |
| Инъекции | 16,4 |
| Вагинально + инъекции | 10,9 |
| Вагинально + перорально | 9,1 |
| Перорально + инъекции | 5,5 |
| Вагинально + перорально + инъекции | 3,6 |
Операцию яичника при беременности врачи стараются проводить в период, когда плацента уже полностью сформирована, — в начале 2-го триместра.
В общем можно сказать, что при наличии показаний дермоидная, эндометриоидная и ретенционные кисты подлежат хирургическому удалению. В некоторых случаях проводится лапаротомия кисты яичника, но чаще всего используется наименее травматичный метод – лапароскопия яичника.
Отметим, что тактика лечения при кисте яичника всегда зависит от конкретной ситуации, и врачи часто расходятся во мнении нужно ли проводить операцию, если опухоль никак себя «не проявляет» и в ряде других случаев.
В таком вопросе, как беременность и кисты яичника — главным является, как сохранение ребенка, так и здоровье женщины.
И конечно решение о методах лечения принимается исходя из состояния, общей картины заболевания и клинических симптомов.
Возможные осложнения
Оперативное вмешательство может грозить осложнениями для будущей мамы, основными из которых являются:
- Болевые ощущения на месте швов;
- Воспаление и выделения из влагалища;
- Прерывание беременности;
- Аллергическая реакция.
Перечисленные последствия лапароскопии могут отсутствовать, но пациентке необходимо знать о симптомах осложнений, чтобы оценить ситуацию и при необходимости обратиться за помощью. В послеоперационный период важно соблюдать все рекомендации врача и придерживаться курса лечения, тогда риск осложнений минимален.
Зачатие с одним яичником
В исключительных случаях во время операции кисты могут удалять яичник. Для женщин, прошедших такую операцию становится волнующим вопрос, а возможна ли беременность с одним яичником? И ответ на этот вопрос положительный.
Главными условиями являются, регулярная овуляция, проходимость маточной трубы со стороны яичника, и стабильный гормональный фон.
В этом случае беременность вполне возможна, но важно также, чтобы показатели спермы были в норме. Единственное, что сам процесс зачатия может быть не таким быстрым, как с двумя яичниками, но тем не менее шансы довольно высоки. Отсутствие одного яичника в случае, если беременность наступила, не будет являться причиной проблем с вынашиванием и родами.
Роды с кистой яичника
Точно ответить на вопрос можно ли рожать с кистой может только ваш лечащий врач, поскольку все зависит от вида кисты, ее размера, симптомов, общего состояния беременной.
Во время родов кистозное образование в яичнике может прорваться, тогда существует угроза заражения, развитие перитонита.
Если по показаниям необходима операция, то также может проводиться кесарево сечение, в процессе которого удаляют кисту, в этом случае родить естественным путем, как правило, невозможно.
- Поскольку во время беременности существует множество тонкостей лечения, а также риск ее прерывания по многим причинам, то для всех женщин планирующих беременность рекомендуем проходить обследование и лечить заболевания еще на стадии планирования ребенка.
- Желательно консультироваться с несколькими врачами, поскольку медицинская практика обширна, у врачей она может отличаться и для совершения определенных действий нужно, чтобы конкретная ситуация была изучена всесторонне.
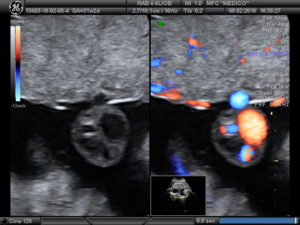
Киста сосудистого сплетения головного мозга у плода, ее причины, симптомы и следствия
После прохождения УЗИ беременные женщины иногда очень пугаются, получив заключение врача, гласящее, что обнаружена киста сосудистого сплетения головного мозга у плода. Это пугающее название созвучно другим, более серьезным проблемам, как, например, сосудистая киста. Такой результат УЗИ не несет угрозы и в 99,9% случаев киста не опасна плоду и его будущей жизни.
Что такое киста сосудистого сплетения головного мозга у плода
Описание патологии
Название «киста» для этого образования, скорее даже явления, не совсем оправданно. В этом случае под кистой понимается скопление жидкости, продуцируемой самим сосудистым сплетением.
Оно представляет собой особое образование, возникающее на ранних этапах формирования плода еще в стадии эмбриона.
Сосудистое сплетение служит базой для формирования нервной системы будущего человека, оно вырабатывает специальную жидкость, называемую ликвором, которая питает будущий головной мозг ребенка.
По неизвестным до сих пор причинам у некоторых эмбрионов возникает так называемая киста сосудистого сплетения головного мозга у плода. По факту это скопление жидкости в самом сплетении, которое выглядит на УЗИ как киста. Оно встречается с частотой от 1 до 3% всех случаев обследования беременных, иногда киста может быть односторонней или двусторонней, единичной или множественной.
В крайне малых количествах случаев обнаружения кисты сосудистого сплетения она может быть свидетельством наличия у плода неких аномалий, связанных с мутационными процессами на генетическом уровне.
Однако нужно отметить, что сам по себе факт наличия такой кисты не связан напрямую с генетическими аномалиями, она может появляться и у совершенно нормального, здорового плода. Обнаружение кисты не говорит о том, что будущий ребенок имеет наследственные заболевания, но генетические нарушения могут сопровождаться образованием подобных образований в сосудистом сплетении.
Следует сразу успокоить обеспокоенную будущую маму и родственников. Несмотря на пугающее название, такая киста не несет никакой угрозы для будущего ребенка.
Причины возникновения кисты сосудистого сплетения головного мозга у плода
Возможные причины появления кисты
Полностью причины образования кисты неизвестны, но есть предположения, что она возникает просто как результат чрезмерного продуцирования ликвора самим же сосудистым сплетением. Так как эта киста не имеет тенденции ни к росту, ни к перерождению в другие опухолевые формы, она не считается заболеванием и не является диагнозом.
На самом деле и кистой в прямом смысле она тоже не является, поэтому она не может ни лопнуть, ни нагноиться, ни давить на окружающие органы. Более того, киста сосудистого сплетения чаще всего диагностируется у плода до 20 недели жизни, а затем бесследно исчезает, не оставляя никаких последствий.
Лишь в редчайших случаях ребенок рождается с этой кистой, однако в подавляющем большинстве зарегистрированных фактов наличия новорожденных с кистой сосудистого сплетения она самостоятельно исчезает через 2 – месяца жизни малыша.
Есть ничтожно малый процент взрослых людей, у которых можно обнаружить одно или несколько подобных образований, которые не оказывают никакого влияния на состояние здоровья человека.Киста может быть одиночной или парной (левой и правой), а также сопровождаться появлением нескольких подобных образований.
Она никак не сказывается на развитии ребенка и не влияет на его будущие умственные и физические возможности и способности.
Опасность могут представлять кисты, носящие очень похожее название, но никак не связанные с рассматриваемым состоянием. Они называются сосудистые кисты, и не имеют ничего общего с рассматриваемым нами состоянием.
Обнаружение и наблюдение кисты сосудистого сплетения головногомозга у плода
Даже если в момент рождения регистрируется киста, она никак себя не проявляет в дальнейшем и ребенок может считаться здоровым при отсутствии других заболеваний. Он развивается и растет точно так же, как и другие дети его возраста.
Сосудистые же кисты в основном связаны с инфекционными заболеваниями у матери и могут как самостоятельно исчезать, так и никак не проявлять себя до момента естественной смерти уже в пожилом возрасте. Однако кисты, появление которых спровоцировано вирусом, намного чаще дают негативные реакции – начинают расти, перерождаться или отрицательно влиять на состояние здоровья ребенка.
Единственная артерия пуповины — какие могут быть последствия для будущего ребенка
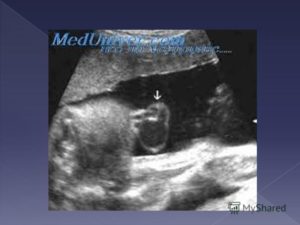
Аномалия строения пуповины, когда вместо двух артерий формируется одна, называется единственная артерия пуповины.
Пуповина является основной магистралью, обеспечивающей приток крови с жизненно необходимыми для плода веществами, микроэлементами и кислородом от матери и выведение отработанной крови.
Она соединяет плаценту (детское место) с передней брюшной стенкой плода и состоит из трех сосудов, покрытых специальной защитной оболочкой (вартонов студень).
Через пупочную вену плод получает кислород и все питательные вещества, необходимые для его нормального развития.
Две пупочные артерии осуществляют отток крови насыщенной углекислым газом и продуктами обмена обратно к плаценте.
Поэтому наличие особенностей строения или аномалии пуповины имеют большое влияние на жизнеспособность и динамику развития плода, а также на исход беременности.
Что такое единственная артерия пуповины плода?
Единственная артерия пуповины – это аномалия строения пуповины, когда вместо двух артерий формируется одна.
Отсутствие одной пупочной артерии бывает:
- врожденная аплазия – изначальное отсутствие одной артерии в пуповине;
- атрофия артерии — патология возникает в процессе беременности, в результате полного прекращения функционирования сосуда.
Единственная артерия пуповины плода считается достаточно распространенной патологией:
- 1 случай из 200 одноплодных – 0,5% ;
- 1 из 20 многоплодных беременностей – 5%.
Причины возникновения этой патологии
В акушерстве эту аномалию пуповины определяют как синдром единственной пупочной артерии («single umbilical artery»).
Вероятность его появления увеличивается:
- при сахарном диабете;
- при многоплодной беременности;
- при патологии почек, печени, сердца и сосудов у будущей маме.
Причины развития синдрома единственной артерии пуповины – это состояния и факторы, которые отрицательно влияют на закладку сосудов и дифференцировку тканей на ранних этапах внутриутробного развития.
Причины появления аномалий сосудов пуповины до конца не изучены, но наиболее частыми предрасполагающими и провоцирующими факторами являются:
- хромосомные нарушения (аберрации);
- тяжелые соматические и инфекционные заболевания будущей матери в первом триместре беременности;
- интоксикации;
- сахарный диабет;
- вредные привычки (курение, злоупотребление алкоголем, прием наркотических и других сильнодействующих препаратов);
- воздействие радиации, неблагоприятная экологическая обстановка, профессиональные вредности на производстве;
- многоплодная беременность.
Наиболее опасным периодом внутриутробного развития с высоким риском для возникновения врожденных сосудистых аномалий плаценты считается 6-9 неделя гестации — период формирования будущей плаценты.
Атрофия функционирующей артерии пуповины может возникать:
- при тромбозах;
- при сдавлении ее опухолью (тератома, гемангиома) или гематомой;
- при появлении узлов одной артерии.
Эти состояния возникают крайне редко под влиянием нескольких патологических факторов и требуют постоянного динамического контроля состояния плода и будущей матери.
Симптомы и диагностика единственной артерии пуповины
Клинические признаки наличия этой аномалии в большинстве случаев отсутствуют, а диагностика осуществляется инструментальными методами обследования:
- скрининговые (плановые) или срочные УЗИ;
- доплерометрия — определение основных показателей кровотока в пуповине.
Определить наличие данной патологии можно на 20-21 неделе беременности путем ультразвукового обследования пуповины в поперечном сечении.
Диагностика проводится при полном мочевом пузыре.
При обнаружении патологии назначается дополнительное обследование – доплерометрия для уточнения отсутствия ослабления кровотока.
После выявления сосудистой аномалия пуповины у плода – необходим постоянный контроль течения беременности до момента родов.
Проводятся повторные регулярные допплерометрические обследования, чтобы своевременно диагностировать изменение кровотока в артерии пуповины и избежать осложнений состояния плода.
Последствия и осложнения при выявлении этой аномалии
В 70% случаев это состояние не оказывает отрицательного влияния на внутриутробное и послеродовое состояние ребенка – единая артерия полностью справляется с повышенной нагрузкой и диагностирование этого порока в большинстве случаев не является поводом для беспокойства.
И все же в 25-30% случаев эта аномалия развития пуповины может сочетаться с другими пороками развития и генетическими нарушениями:
- хромосомные болезни;
- врожденная патология сердца и сосудов;
- пороки мочевыделительной системы;
- аномалии органов брюшной и грудной полости.
Поэтому при диагностировании единственной артерии пуповины необходимо провести комплексное обследование плода для исключения наличия других аномалий.
При этом важно помнить, что изолированный синдром единственной артерии пуповины не является показанием к прерыванию беременности и не считается маркером синдрома Дауна и других хромосомных заболеваний.
Но сочетание этой патологии с другими пороками развития имеет высокий риск для жизни и дальнейшего развития ребенка.
Последствия сочетанных пороков развития:
- внутриутробная гибель плода (замершая беременность);
- задержка внутриутробного развития (ЗВУП);
- хроническая внутриутробная гипоксия плода;
- внутриутробная гипотрофия.
Ведение беременности при наличии единственной артерии пуповины
Наиболее важными моментами при наличии синдрома единственной пупочной артерии считаются:
- Постоянный динамический контроль течения беременности акушером – гинекологом;
- Полное обследование беременной и плода при первичном обнаружении патологии.
Необходимые дополнительные инструментальные исследования:
- дополнительное УЗИ на 28 неделе и плановое обследование на 32-34 неделе беременности;
- доплерометрия.
При любых патологических изменениях состояния будущей мамы, нарушениях кровотока в сосудах пуповины или определении признаков задержки внутриутробного развития плода — рекомендуется нахождение беременной в стационаре под круглосуточным наблюдением специалистов.
Правильная тактика поведения беременной при данной патологии
Многие беременные женщины после диагностирования данной аномалии находятся в растерянности: не знают, что делать и как эта патология может повлиять на внутриутробное развитие и здоровье малыша в будущем.
Прежде всего, нужно успокоиться и уяснить, что единственная артерия пуповины выполняет повышенную нагрузку, а лишние переживания, тяжелая работа и стрессы крайне отрицательно воздействуют на кровоток.
Поэтому очень важно:
- соблюдать определенный режим дня;
- полностью исключить любые психоэмоциональные перенапряжения;
- освободиться от выполнения тяжелой работы, подъема тяжестей;
- гулять на свежем воздухе;
- не допускать развития запоров.
В большинстве случаев одна артерия пуповины редко влияет на здоровье ребенка в будущем, а рождение малыша с отклонениями развития при диагностировании данной аномалии развивается крайне редко.
При выполнении всех рекомендаций специалистов и постоянном контроле состояния плода – для дальнейшей жизни ребенка количество артерий пуповины не имеет никакого значения.
Пуповинная патология что это
Частота патологии пуповины по данным различных источников от 15 до 38% на все случаи родов. Состояние становится причиной асфиксии, антенатальной гибели или смерти в раннем послеродовом периоде. Но влияние наличия аномалии пуповины изучено не полностью, а методы диагностики несовершенны. Поэтому многие патологические изменения становятся заметны только после рождения ребенка.
Понятие нормы
Пуповина – это временный орган, который является частью фето-плацентарного комплекса и обеспечивает питание и дыхание плода на протяжении всей беременности. В норме она образована тремя сосудами – две артерии и одна вена. По артериям кровь оттекает к плаценте, а венозный сосуд обеспечивает поступление крови, насыщенной кислородом, к плоду.
На всем протяжении сосуды окружены соединительной тканью – Вартоновым студнем, у них отсутствует иннервация. Поэтому ток крови происходит за счет сложных механизмов, которые называют пуповинным пульсаром.
Формирование пуповины начинается уже со 2 недели беременности, а полностью заканчивается к 28 неделе гестации. Ее длина в норме 40-70 см. Прикрепляется ближе к центру плаценты. Она имеет небольшую извитость, может быть немного закручена по спирали. Слишком или недостаточно извитая форма рассматривается как вариант патологии.
Толщина пуповинного канатика у новорожденного около 2 см. Он гладкий, упругий, напоминает резину. В стенках сосудов много рецепторов к окситоцину. Их сужение запускается с момента начала родов. После родов кровоток в нем сохраняется в течение 5-20 минут и постепенно под действием более низкой температуры окружающей среды, прекращается.
Диаметр самой пуповины – понятие вариабельное. Оно увеличивается с 6 по 8 месяц гестации за счет Вартонова студня, а затем начинает постепенно снижаться. Более стабильным показателем является диаметр сосудов:
- пупочная артерия в средней трети 3-4 м;
- вена – 7-9 мм.
Все показатели нормы рассчитываются для доношенной беременности.
Что относится к патологии
Единой классификации аномалий не существует, разные исследователи предлагают свои варианты. Чаще всего прибегают к следующему делению на виды:
- изменение длины: менее 40 см и более 70 см;
- нарушение взаимного расположения сосудов – чрезмерное закручивание или его отсутствие;
- извитость: гипоизвитость, гиперизвитость;
- обвитие вокруг шеи плода – полное, неполное (о данной патологии мы рассказывали в отдельной статье);
- обвитие вокруг живота, конечностей;
- предлежание (расположение по оси шейки) и выпадение;
- истинный узел – образование петли, в которую зажимается отрезок пуповины;
- ложный узел – расширение участка, в котором могут находиться гиперзивитые сосуды, части Вартонова студня;
- кисты или отек Вартонова студня;
- недоразвитие: полное отсутствие (ахордия), сохранение эмбриональных остатков;
- аномалии прикрепления пуповины к плаценте: краевое, оболочечное, расщепленное.
К патологиям сосудов пуповины относят следующие состояния:
- единственная пупочная артерия;
- гипоплазия одной артерии;
- увеличение числа артерий более 2;
- персистенция правой или двоих пупочных вен;
- артериовенозный шунт;
- аневризма сосудов.
Воспаление или травма могут привести к развитию тромбоза сосудов, появлению гематомы или фунисита. Редко возникают опухолевые новообразования – гемангиома, тератома.
Одна из аномалий развития пуповины — обвитие вокруг шеи плода
Наиболее часто среди сосудистых патологий встречается синдром единственной пупочной артерии. Он сочетается с пороками сердечно-сосудистой, пищеварительной и нервной системы.
Факторы риска
Причины развития патологий пуповины полностью не изучены. Предполагается негативное влияние некоторых внешних и внутренних факторов:
- молодой возраст (до 20 лет);
- первая беременность;
- большие физические нагрузки, работа, которая связана с длительным сохранением вертикального положения.
Риск увеличивается при особом акушерском статусе:
- многоводие;
- маловодие;
- большая или недостаточная масса тела плода;
- тип предлежания;
- характер прикрепления плаценты.
Часто патология сосудов пуповины является следствием генетических аномалий плода. Они запускают цепочку изменений, начиная от внутренних органов, заканчивая аномалиями плацентарного комплекса. Некоторые изменения строения пуповины не угрожают состоянию плода, но они будут маркерами хромосомных патологий и внутренних пороков.
Воздействие вредных факторов в начале гестации, употребление токсичных веществ, сказывается на развитии эмбриона и формировании его провизорных органов.
Проявления во время беременности и родов
Симптомы со стороны матери в период вынашивания не проявляются. Если патология не была диагностирована, то клинические признаки могут стать заметными только во время родов.
Патология пупочного канатика редко встречается изолированно одного вида, часто это сочетание нескольких аномалий: тощая пуповина будет избыточно извита, с истинными узлами.
Оболочечное прикрепление может сочетаться с аномалиями расположения сосудов. Сочетание нескольких типов отклонений становится причиной острой гипоксии плода на последних сроках беременности или во время родов.
Частая причина – сдавление сосудов. Оно проявляется следующими симптомами:
- сердцебиение плода внезапно учащается более 160 ударов в минуту или снижается менее 110, чаще это наблюдается во время схватки и долго сохраняется после нее;
- ребенок начинает активно толкаться, после на смену приходит внезапное уменьшение двигательной активности вплоть до полного прекращения;
- наличие мекония в околоплодных водах.
Последний признак на УЗИ проявляется в виде изменения эхогенности амниотической жидкости. В родах при отхождении передних вод они мутные или с примесью хлопьев зеленого, коричневого цвета.
Истинный узел пуповины плода
Аномалия строения пупочного канатика может стать причиной хронической гипоксии плода. Ее признаками являются следующие:
- сердцебиение при регулярном измерении не превышает 120 ударов в минуту;
- низкая двигательная активность плода;
- задержка внутриутробного развития.
Абсолютно или относительно короткая пуповина приводит к задержке второго периода родов. В норме у первородящих он не должен превышать 60 минут, при повторных родах – до 30 минут. При короткой пуповине возможно длительное врезывание головки, поэтому они затягиваются.
На этом этапе вероятна отслойка плаценты, которую укороченная пуповина будет увлекать за собой. Состояние проявляется внезапно начавшимся кровотечением, в большинстве случаев ребенок гибнет от острой гипоксии.
Для роженицы отслойка плаценты угрожает не только массивным кровотечением. Осложнением его становится развитие ДВС-синдрома. В плаценте содержится много веществ, влияющих на свертывание крови.
При отслойке они высвобождаются, проникают в кровь, что становится причиной гиперкоагуляции – усиленного образования тромбов с целью остановки кровотечения.
Но ресурсы свертывающей системы быстро истощаются, развивается гипокоагуляция и еще большее кровотечение.
