Степень зрелости легких плода по неделям норма
Пренатальная оценка зрелости легких плода на 3-d узи | блог rh
23.02.2017 «Статьи»
АВТОРЫ: Sha-Sha Wang, Xue-Ye Tian, Hong-Wei Yan, Ting Yuan, Xiao-Ye Zheng, Zhen Han
Введение
Зрелость легких плода имеет жизненно важное значение для выживания новорожденных детей и определяет их внеутробную жизнь. Респираторный дистресс синдром (РДС) и связанные с ним осложнения вызывают смерть новорожденных в 28% случаев.
Однако, широкое пренатальное применение глюкокортикоидов уменьшили заболеваемость РДС.
Точная оценка дородовой зрелости легких плода, особенно во время беременности с высокой степенью риска, имеет решающее значение для улучшения неонатального выживания.
Идентификация фосфолипидов в амниотической жидкости, включая фосфатидилглицерол, фосфатидилэтаноламин и соотношение лецитин/сфингомиелин (L/S соотношение), является основным методом определения дородовой зрелости легких, который широко применяется в медицинской практике.С 1980-х годов многие исследовали использование ультразвука для контроля зрелости легких плода.
Исследование эхогенности легких плода, дыхательноподобных движений плода, допплеровского спектра, связанного с назальным потоком жидкости при дыхательноподобных движениях плода (BRNFF) и данных объема легких связаны с анализом зрелости легких плода, однако до сих пор нет единого набора сонографических критериев.
В Китае для ультразвукового исследования развития легких плода нет нормативного диапазона показателей, как определения объема легких, например.
Таким образом, данное исследование было проведено (I) для оценки возможности и точности ультразвуковых показателей оценки зрелости легких плода; (II) установления границ нормы объема легких плода и сравнения эхогенности легких к эхогенности печени плода (FLLIR) в китайской популяции.
МЕТОДЫ
Пациенты
Проведено проспективное исследование у женщин с одноплодной беременностью. Данное исследование было одобрено Комитетом по этике Сиань Цзяо-Tong University, провинция Шаньси, Китай.
В целом 1188 беременных женщин (с гестационным сроком 20 недель) были отобраны в отделении акушерства и гинекологии в больнице Сиань Цзяо-Tong University в период с июня 2008 года по июнь 2011 года.
У женщин с регулярным менструальным циклом срок гестации определяли от первого дня последней менструации, а у женщин с нерегулярным менструальным циклом гестационный возраст определяли на УЗИ данными измерения копчико-теменного размера (КТР) плода на 8-12 неделе беременности.
Критерии включения беременных были (I) один плод; (II) индекс массы тела беременной в пределах 19.8-26.0; (III) отсутствие в анамнезе хронической артериальной гипертензии; и (IV) отсутствие в анамнезе сахарного диабета (тип I или тип II) до беременности. Критерии исключения: (I) пороки развития плода, (II) самопроизвольный аборт, (III) внутриутробная гибель плода, (IV) инфекция в амниотической жидкости, и (V) уменьшенное количество амниотической жидкости.Ультразвуковое исследование и клинические параметры
УЗИ проводили на аппарате Philips HDI-4000, оборудованном конвексным датчиком частотой 3,5 МГц.
Рассчитывали допплеровский спектр, связанный с назальным потоком жидкости во время дыхательных движений плода, объем легких плода, параметры тока крови в легочной артерии, а также эхогенность легких.
Амниотическая жидкость была получена от беременных путем амниоцентеза или во время родов. Измерение фосфоглицеридов в амниотической жидкости проводили с помощью тонкослойной хроматографии.
Расчет соотношения эхогенности легких к эхогенности печени плода (FLLIR)
Проводили исследования в положении плода на спине, датчик был размещен параллельно позвоночнику плода таким образом, что легкие плода и печень были на той же глубине. Удовлетворительные изображения были сохранены (полученные на одинаковом усилении (50 дБ). Все изображения были зафиксированы в конце вдоха беременной и в состоянии покоя плода.
Оценка эхогенности проводилась гистограммой Adobe Photoshop (2003 Adobe Systems, 8.0.1 версия). Для сравнения использовался фиксированного размера квадратный образец (0,5 см х 0,5 см, 24 пикселей × 24 пикселей) печени и легких на той же глубине, избегая при этом больших кровеносных сосудов. Программное обеспечение автоматически обеспечивает гистограмму зоны отбора проб.
Средние серые значения легких плода и печени регистрировали для расчета соотношения интенсивности легких к печени плода. Среднее из трех измерений, полученных на разной глубине, регистрировали как конечный результат.
Объем легких
Объем легких плода в состоянии покоя измеряли с помощью виртуального компьютерного анализа (VOCAL) на 3-D УЗИ. Метод был использован для получения последовательных шести секций каждого легкого вокруг неподвижной оси, от верхушки к основанию на 30° от предыдущего среза.
Контур каждого легкого автоматически рисуется в шести плоскостях, чтобы получить измерения объема 3-D. Стартовой плоскостью вращения для каждого легкого был самый большой переднезадний диаметр.После автоматического расчета предел каждой плоскости был рассмотрен и скорректирован вручную. Программное обеспечение может автоматически восстановить 3D изображения и рассчитать объем (Рис.1).
Рассчитали объем левого и правого легкого и определили общий объем легких путем получения суммы объемов обоих легких. Результаты были сохранены в базе данных ультразвукового аппарата.
Рис.1. Измерение объема легких у плода с гестационным сроком 29 недель и 3 дня с помощью функции VOCAL 3-D УЗИ. (А) правое легкое; (B) левое легкое.
Гемодинамические показатели легочной артерии
Измерение кровотока в легочной артерии было проведено в поперечном срезе грудной клетки плода на уровне среза четырех камер сердца, с использованием цветного и спектрального допплера.
Гемодинамические параметры легочной артерии, такие как максимальная скорость (Vmax), пульсационный индекс (ПИ), индекс резистентности (ИР), и S/D соотношение были измерены в период полного покоя плода.
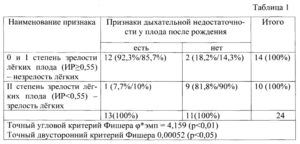
Контрольный объем установлен следующими параметрами: ширина 2, PG > 1 ммоль/л) был получен в случае зрелых легких плода.
Обсуждение
На сегодняшний день нет единого сонографического стандарта исследования легких плода.
В нашем исследовании мы использовали 3-D индексы для определения маркеров зрелости легких плода у женщин с нормальной беременностью и сравнили уровень фосфоглицеридов в амниотической жидкости.
Мы обнаружили, что FLLIR > 1.1, FLV > 50 мл и регулярные дыхательные движения после 34 недель беременности коррелируют со зрелостью легких плода.
Поскольку легкие и печень плода находятся в одинаковых средах и эхогенность печени является относительно стабильной, FLLIR может служить полезным показателем зрелости легких. Для того чтобы свести к минимуму ошибки в эксперименте, мы рассматривали эхограммы легких и печени плода на той же глубине три раза, и определили средние данные в качестве конечного результата.Эхогенность легких и печени увеличивается с гестационным возрастом FLLIR > 1,1, что указывает на зрелость легких.
Функция VOCAL на 3-D УЗИ считается лучшим способом измерения объема легких.
Исследование показало, что результаты, рассчитанные с использованием 3-D УЗИ имеют погрешность 1,1, объем легких> 50 мл, а также регулярный допплеровский спектр, связанный с назальным потоком жидкости во время дыхательных движений плода, являются надежными показателями зрелости легких плода, аналогичными фосфолипидному анализу амниотической жидкости. Для проведения исследований рекомендуем использовать аппарат от компании GE Voluson E8.
Степень зрелости легких плода по неделям норма
Внеутробное существование зависит от степени зрелости легких плода и способности к успешному поддержанию оксигенации. Созревание легких влечет изменения их анатомии, биохимических и физиологических параметров.
Начиная с 24-й недели беременности терминальные бронхиолы делятся на три или четыре респираторные бронхиолы. В этот период начинают пролиферировать пневмоциты II типа, участвующие в синтезе сурфактанта.
Сурфактант и зрелость легких
Сурфактант необходим для нормального функционирования легких плода.
Он состоит из фосфолипидов,нейтральных липидов, белков, углеводов и солей и играет большую роль в уменьшении поверхностного натяжения альвеол, поддерживая их в расправленном состоянии на уровне внутреннего альвеолярного диаметра, а также снижая внутриальвеолярное количество жидкости. Синтез сурфактанта осуществляется в пневмоцитах II типа при слиянии молекул холина. Рециркуляция включает резорбцию и секрецию.
Ранее наиболее важным фосфолипидом считали фосфатидилхолин (лецитин), но в настоящее время признана роль других компонентов, таких как фосфатидилинозитол и фосфатидилглицерол.
Эти вещества синтезируются и продуцируются в прогрессирующем количестве по мере увеличения гестационного возраста плода.
В результате постоянного выхода содержимого трахеи в амниотическую жидкость их содержание к моменту родов возрастает.
Определение концентрации этих веществ в амниотической жидкости, полученной с помощью амниоцентеза, позволяет прогнозировать вероятность развития РДС у новорожденного.
Концентрация лецитина (Л) начинает быстро повышаться после 35-й недели, тогда как содержание сфингомиелина (С) после этого срока остается относительно стабильным. Концентрации лецитина и сфингомиелина измеряют с помощью тонкослойной хроматографии, а результаты выражают в соотношении Л/С.
На его значение влияет присутствие в амниотической жидкости крови или мекония: меконий снижает соотношение, а кровь нормализует его до показателя 1,4.
Концентрацию фосфатидилинозитола и фосфатидилглицерола можно определить с помощью двумерной тонкослойной хроматографии. фосфатидилинозитола, фосфатидилглицерола и соотношение лецитина и сфингомиелина составляют легочный профиль.
РДС редко развивается, если соотношение Л/С превышает 2 и имеется фосфатидилглицерол, а если Л/С менее 2 и фосфатидилглицерол отсутствует, вероятность развития РДС превышает 90%.Если соотношение Л/С указывает на незрелость легких (Л/С
Степень зрелости легких у плода
Как же расшифровать этот показатель, и когда он действительно важен?
Стоит отметить, что оценка легких малыша проводится уже со второго триместра. В данном случае норма степени зрелости легких у плода должна соответствовать сроку беременности. Для оценки этого критерия существуют три основных степени, где 0 – легкие только начинают развиваться, а 2 – легкие ребенка практически полностью сформированы и развиты.
Первоначально определяется степень зрелости легких у плода на 33-ей неделе. Для определения того насколько она развита и сформирована, эхогенность сравнивается с печенью.
Так, например, 2 степень легких у плода и вовсе свидетельствует о том, что эхогенность печени ниже.
Но даже в тот момент, когда эти показатели равны – на 1-ой степени, легкие практически сформированы и малыш почти готов к рождению и возможности дышать кислородом.
Сглаженная шейка матки На протяжении всей беременности организм женщины постепенно меняется. Основные изменения проходят именно в матке, которая меняет форму, размер, стр.
Какие фрукты можно беременным Беременность – короткий, но очень ответственный период в жизни женщины. За девять месяцев материнский организм полностью подготавливает малыша к жи.
Матка на 7 неделе беременности С момента зачатия и с каждым последующим днем организм женщины постепенно меняется, готовясь к последующему вынашиванию будущего чада. Какими же ос.
Степень зрелости плаценты по неделям (таблица). Нормы и отклонения зрелости плаценты
Плацента – важный орган беременной женщины, который формируется и существует на протяжении всего времени роста плода. После появления новорождённого на свет детское место отторгается. Этот уникальный временный орган связывает мать и ребёнка во время беременности. Именно благодаря плаценте малыш получает необходимые питательные вещества.
Детское место, как и любой живой организм, формируется, созревает и стареет. Каждый из этих физиологических процессов должен происходить в своё время. В таком случае беременность будет протекать успешно, а ребёнок будет здоров.
Если будущая мама хочет узнать, какой, к примеру, должна быть степень зрелости плаценты в 33 недели беременности, ей следует воспользоваться специальной таблицей с нормативными показателями. Такая схема будет приведена в статье ниже.
Благодаря ей можно узнать, правильно ли развивается детское место.
Когда формируется плацента?
Слово placenta в переводе с латыни означает «лепёшка». Этот орган назвали так благодаря его дисковидной приплюснутой форме.
Примерно на десятый день после зачатия клетки, предназначением которых является обеспечение связи между мамой и плодом, начинают активно делиться. Вследствие этого происходит выработка специальных ферментов.
Их задачей является создание в полости матки благоприятных условий для последующей возможности насыщения ребёнка питательными веществами из организма мамы. После этого формируется постоянный кровообмен между беременной и малышом.
Рост плаценты становится настолько активным, что размеры этого органа на начальных стадиях даже превышают величину эмбриона.
Далее происходит постоянное увеличение массы и рост ворсинчатого древа детского места. Продолжается разветвление кровеносных сосудов вследствие разделения каждого их отростка на несколько новых.Такой временный орган заканчивает процесс роста уже почти перед самыми родами. Правильность развития детского места характеризуется таким показателем, как степень зрелости плаценты по неделям.
Таблица с соответствующим описанием характеристик будет представлена ниже.
Рекомендуем прочесть: У Ребенка Сильно Болит Ухо Что Делать
Для чего нужна плацента?
Основной задачей плаценты является обеспечение жизнедеятельности плода в течение всего периода беременности. Детское место выполняет следующие важные функции:
- обеспечивает иммунологическую защиту плода, пропуская необходимые антитела беременной женщины к малышу, но при этом удерживает определённые клетки иммунной системы матери, которые могли бы запустить механизм отторжения эмбриона, приняв его за чужеродный объект;
- выводит токсины;
- защищает малыша от негативного влияния окружающей среды, вредного воздействия бактерий и вирусов;
- выполняет функции железы внутренней секреции, синтезируя определённые гормоны, которые необходимы для удачного протекания беременности;
- снабжает плод кислородом и выводит образующийся углекислый газ;
- доставляет ребёнку питательные вещества и помогает избавиться от продуктов жизнедеятельности.
Состояние плаценты оказывает крайне важное влияние на состояние малыша и на процесс протекания беременности в целом. Для поддержания здоровья этого органа нужно беречь его от вредных воздействий различного характера.
К примеру, рекомендуется избегать скоплений большого количества людей, ведь даже банальные ОРВИ или ОРЗ могут быть опасными. Будущей матери не следует курить.
Если у женщины имеются половые инфекции, от них нужно избавляться.
Нормативная толщина плаценты
С самого начала беременности плацента активно растёт и развивается. К 16-18 неделе этот орган становится полностью функциональным. Толщина детского места незначительно увеличивается изо дня в день.
Своего максимума этот показатель достигает к 34 неделе. Если беременность протекает благополучно, то ещё через пару недель рост и увеличение толщины плаценты останавливаются, а иногда даже идут на спад.
Этот показатель, характеризующий состояние детского места, может быть определён исключительно путём ультразвуковой диагностики. Измерять следует участок с наибольшей толщиной.
Если толщина детского места на конкретном сроке беременности не соответствует нормативным показателям, значит, функционирование этого органа нарушено. При этом может страдать и ребёнок.
Ещё одним показателем, с помощью которого можно оценить состояние детского места, является степень зрелости плаценты по неделям. Таблица с нормативными значениями поможет грамотно оценить ситуацию. А сейчас рассмотрим случаи, когда толщина детского места отличается от стандартной.
Если толщина плаценты больше нормы
Причиной чрезмерного утолщения плаценты у беременной женщины может быть анемия, гестоз, резус-конфликт, сахарный диабет. Также негативное влияние на состояние детского места оказывают инфекционные заболевания.
Причём опасность существует даже в том случае, когда будущая мама является просто переносчиком бактерий.
Если беременная курит, употребляет алкоголь или наркотические вещества, то толщина её плаценты также может быть увеличена.
Рекомендуем прочесть: Как отучить от ночных кормлений на гв
Темпы старения детского места с такой патологией ускорены, а значит, этот орган справляется со своими функциями недостаточно эффективно.
Если плацента утолщена, она отекает, структура её стенок становится другой, происходит нарушение гормонального фона. Результатом таких изменений является недостаточное обеспечение ребёнка кислородом и питательными веществами.
Это может стать причиной задержки внутриутробного развития малыша, гипоксии, преждевременных родов или даже гибели плода.
Основываясь на результатах ультразвуковой диагностики, допплерографии или кардиотокографии, доктор назначает беременной женщине с утолщённым детским местом препараты, которые стимулируют маточно-плацентарный обмен и поддерживают нормальное развитие малыша. Если состояние плода не внушает опасений, врач может ограничиться более пристальным наблюдением за будущей мамой.
Если толщина плаценты меньше нормы
Тонкая плацента может свидетельствовать о гипоплазии детского места. Так называется состояние, когда этот орган недостаточно развит и не способен эффективно справляться со своими функциями.
Чрезмерное уменьшение толщины плаценты может быть как особенностью конституции беременной (чаще всего так происходит у женщин некрупного телосложения), так и являться следствием ряда других причин. К примеру, такая патология может возникнуть после того, как будущая мама перенесла инфекционное заболевание. Также могут сказаться гипертония, гемолитическая болезнь или атеросклероз.
Если недостаточная толщина плаценты является следствием какого-либо заболевания будущей мамы, на увеличение этого показателя можно повлиять путём излечения соответствующей болезни. В остальных случаях доктор применяет медикаментозную терапию, направленную на минимизацию возможных негативных последствий развития ребёнка.
Настало время рассмотреть такой важный показатель, как зрелость плаценты.
Что такое зрелость плаценты?
Созревание плаценты – естественный процесс, сопутствующий росту этого органа. Развитие детского места происходит таким образом, чтобы оно могло полноценно и своевременно обеспечивать потребности плода.
Степень зрелости детского места – это важнейший показатель. С его помощью можно оценить состояние плацентарного комплекса. Также эта характеристика помогает вовремя выявить патологические изменения в структуре детского места, которые могут оказать негативное влияние на плод.
Если беременность протекает нормально, то за её период плацента проходит 4 степени зрелости. Подробное описание каждой из них следует ниже.
Степень зрелости плаценты по неделям (таблица)
Различают 4 степени зрелости детского места. Каждая из них соответствует определённому периоду развития этого органа.
Ниже приведена сводная схема, описывающая каждую степень зрелости плаценты по неделям. Таблица содержит характеристики структуры детского места и хориальной ткани на различных сроках беременности.
Степень зрелости плаценты
Нормативный срок беременности
Источники: http://surgeryzone.net/info/informaciya-po-akusherstvu-i-ginekologii/stepeni-zrelosti-legkix-ploda.htmlhttp://pregnancy-club.ru/baby/pregnancy/stepen-zrelosti-legkikh-u-plodahttp://.ru/article/224894/stepen-zrelosti-platsentyi-po-nedelyam-tablitsa-normyi-i-otkloneniya-zrelosti-platsentyi
На какой неделе беременности легкие ребенка раскрываются и готовы к самостоятельному функционированию, а что такое патологии – агенезия, аномальное кровоснабжение

Возможность ребенка к жизни вне условий материнской утробы напрямую связана с тем, насколько созрели его легкие, способны ли они к поддержанию необходимой степени оксигенации.
Во время созревания меняется анатомия органа, его биохимические и физиологические параметры.
Также образуется определенное вещество – сурфактант, который является одним из основных показателей степени развития легких.
Какие существуют степени зрелости легочной ткани ребенка в материнской утробе, и с чем они связаны
С того момента, как началась 24 неделя развития малыша, его терминальный отдел бронхиол начинает делиться на несколько респираторных бронхиол. В это же время пневмоциты, относящиеся ко 2 типу, начинают активно размножаться и способствовать синтезу сурфактанта. При недостаточном развитии легочной ткани, она не способна раскрыться при первом вдохе новорожденного.
Что называют степенями зрелости легких у ребенка
Степенью зрелости легких ребенка в утробе матери называется важный показатель, указывающий на присутствующие или отсутствующие внутриутробные патологии, а также на готовность ребенка к рождению.
Этот показатель связан с образованием в легких сурфактанта, вещества, не позволяющего стенкам альвеол легких слипнуться при первом вдохе новорожденного.
Помимо этого данный компонент выполняет защитную функцию, для предотвращения проникновения патогенов в альвеолы, сами же полости альвеол он защищает от попадания жидкого компонента плазмы.
[/stextbox]Начинает образовываться сурфактант на 24 неделе гестации, а после 36 недели – продукция резко усиливается. [/stextbox]Как определяется степень зрелости
Определение того, насколько созрела легочная ткань ребенка, достаточно сложный процесс. Специалисты могут проводить ряд исследований околоплодных вод, которые основаны на определении концентрации фосфолипидов в них. Основное внимание уделяется соотношению сфингомиелина к лецитину.
Самыми актуальными методами анализа являются:
- Спектрофотометрия.
- Подсчет индекса отношения лецитина к сфингомиелину.
- Определение креатинина.
- Пенный тест по Клеменсу.
- Счет жировых клеток у ребенка, эти же клетки называются «оранжевыми».
- Выявление тромбопластиновой активности жидкой оболочки плода.
- Исследование величины амниокрита.
- Ультразвуковое исследование.
Для оценки зрелости легочной ткани ребенка в материнской утробе, при угрозе раннего начала родов, может применяться такой метод как амниоцентез. Но поскольку он сопряжен с различными рисками, как для будущей мамы, так и для ее малыша, то вопрос о целесообразности его проведения решается строго в индивидуальном порядке.
Когда проводят диагностику
Мониторинг за созреванием легочной ткани начинают с 33-й недели вынашивания малыша. Это позволяет понять, насколько хорошо она уже сформирована, как происходит ее развитие и оценить риски для ребенка, связанные с возможными нарушениями дыхания, в случае преждевременных родов.
Степени зрелости
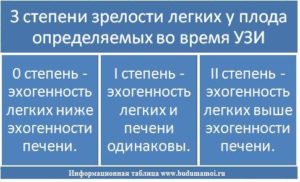
У нормально развивающихся легких структура однородная (гомогенная), а по мере развития альвеол эта эхогенность усиливается. В соответствии со степенью зрелости легких у малыша в утробе, выделяют 3 степени их эгоненности, выявляющиеся при проведении ультразвукового исследования – эхографии. Выраженность признака сравнивают с печенью.
0 степень
При нулевой эхогенности, способность ткани легких к отражению ультразвуковых волн, меньше чем у печени.
1 степень
Если у плода первая степень созревания легких, то отражение волн этой ткани одинаковая с печенью.
2 степень
Когда легкие достигают 3 степени созревания, их эхогенность превышает отражающую способность печени.
Помимо степеней зрелости, во время ультразвукового исследования, обращают внимание и на размеры легких, основываясь на параметрах грудной клетки. Также учитывают и соотношение между размером грудной клетки и окружности живота. Для определения соответствия этих данным сроку гестации, он соотносит их со специальной таблицей.
На какой неделе беременности ткань приобретает полноценный вид
Завершается развитие легочной ткани только к моменту 36 недели гестации. К этому периоду количество сурфактанта становится достаточным, для нормального дыхания ребенка, покинувшего материнскую утробу. При рождении плода раньше времени, недостаточный уровень этого вещества сопряжен с дыхательными нарушениями, требующими определенной врачебной помощи.
Типы патологии нераскрывшихся легких у плода при родах
Если у новорожденного не раскрылись легкие при попытке первого вдоха в процессе родов, это может быть связано с рядом болезней.
Агенезия легкого
Агенезией легкого называется порок развития ткани, когда в структуре нет определенных элементов. Может недоставать бронхов, некоторых сосудов, части или всей паренхимы.
При такой патологии нередко отсутствует даже часть главного бронха.
Такой порок наблюдается достаточно редко, но стоит учитывать, что поражение сразу обоих легких гарантирует летальный исход для ребенка сразу после появления на свет.
Нормальное легкое с аномальным кровоснабжением
При формировании нормальной легочной структуры, возможны нарушения в развитии сосудистого русла, снабжающего их кровью. В таких случаях, приток крови может идти к легочной ткани от сосудистого русла большого круга кровообращения.
Аномальное легкое с аномальным кровоснабжением
Аномалии развития легких часто проявляются в виде появления добавочного легкого или его доли. В случае с аномальным легким с аномальным типом тока крови, оно находится в плевральной или брюшной полости, или же в тоще диафрагмы, а кровь к нему поступает от сосудов, входящих в большой круг кровообращения.
Аномальное легкое с нормальным кровообращением
Когда формируется аномальное легкое с обычным кровотоком, то оно представляет собой легочную ткань, локализованную в верхней части плевральной полости. Легкое окружает собственная серозная оболочка и оно получает кислород за счет дополнительного бронха, идущего от трахеи. А ток крови поступает от ветвей легочных сосудов.
Смешанный тип патологии
В тяжелых случаях некоторые пороки и аномалии в развитии легочной ткани могут наслаиваться друг на друга. В таком случае они значительно затрудняют работу врачей с ребенком, как в материнской утробе, так и в период родов и после него. Помимо этого, смешанные патологии сильно увеличивают риск летального исходя для новорожденного, и требуют максимально быстрого определения.
Риски для недоношенных деток или при многоплодной беременности
Незавершенное созревание легочных структур плода сопряжено с определенными рисками, которые особенно выражены у новорожденных, появившихся на свет до необходимого срока или при многоплодной беременности.
У недоношенных малышей основной причиной летального исхода после рождения является респираторный дистресс синдром, причина которого – недозревшие легкие.
Поскольку сурфактант начинает синтезироваться лишь к концу 2 триместра, считается, что альвеолы у таких малышей вплоть до 34-36 недели недоразвиты, не существуют как полноценные структуры.
Газообмен в этих условиях резко понижен и велика вероятность слипания альвеол при рождении плода.При вынашивании женщиной нескольких плодов, причиной для переживаний специалистов выступает то, что у обоих плодов возможна задержка развития, или же один плод будет развиваться активнее, подавляя другой. В таком случае нередко формируется ситуация, когда из нескольких родившихся малышей, только один способен к нормальному дыханию вне утробы, а другим необходимо оказание помощи.
Что делать: лечение
Если специалист столкнулся с той ситуацией, что имеется угроза преждевременного рождения малыша и ему необходимо увеличить темп созревания легочной ткани малыша и выработку сурфактанта, он использует кортикостероидную терапию.
Врач может назначить внутримышечные инъекции дексаметазона или прием этого препарата в таблетированной форме. Но такой подход наиболее целесообразен при высоком риске ранних родах, когда сберегательная тактика, цель которой заключается в продлении беременности, не результативна. Помимо дексаметазона может использоваться преднизолон или дексазон.
Для того, чтобы помочь созреванию легких ребенка у беременной с гипертензивным синдромом, специалисты назначают терапию 2,4% эуфиллином с 20% глюкозой. Эффективность такого способа слабо выражена, у женщин гипертоников такой вариант считается фактически единственно верным.
Также могут назначаться такие препараты, как:
- Фолликулин.
- Лазолван.
- Лактин.
- Никотиновую кислоту.
Вопрос степени созревания легочной ткани у малыша в материнской утробе, достаточно важен в процессе обеспечения условий рождения плода, способного к нормальной жизнедеятельности, без нарушения в функциональной активности и строении дыхательной системы. Своевременно выявленные предпосылки к появлению ребенка с недоразвитыми легкими, поможет быстро начать соответствующую терапию и повысить его шансы на выживание.
Степень зрелости плаценты по неделям: таблица показателей нормы на разных сроках беременности

Плацента, или детское место, – это орган, без которого женщине невозможно выносить ребенка. Все жизненно важные процессы плода осуществляются через плаценту, она же служит связующим звеном между ребенком и будущей матерью.
Если этот важный орган функционирует правильно, то и беременность проходит без проблем, и ребенок развивается нормально.
По каким параметрам врачи оценивают состояние плаценты, как проходит ее созревание, какие показатели считаются нормой?
Что такое плацента, как и в какие сроки она формируется?
Плацента – это орган, временно образующийся в матке при наступлении беременности. На протяжении девяти месяцев она замещает функции различных органов плода, чтобы поддерживать его развитие.
Находясь в детском месте, малыш вовремя получает необходимое питание и кислород. Располагаясь в матке, плацента прикрепляется к ее задней стенке.
Гораздо реже наблюдается прикрепление органа к передней стенке.
Формирование детского места начинается на 10-й день после зачатия. В этот период происходит активное деление клеток, обеспечивающих связь между плодом и будущей матерью.
В процессе деления клеток вырабатываются особые ферменты, создающие благоприятную среду для развития плода. Настраивается система кровообращения, циркулирующая между плодом и организмом матери.
Окончательное формирование органа происходит к началу 16-й недели гестации, а рост продолжается до родов. Правильное развитие детского места отслеживается по срокам его старения.
Нормы толщины плаценты, причины слишком низкого или высокого показателя
На протяжении 9 месяцев детское место постоянно растет и развивается, изменяется и его толщина. Прибавки незначительны — в среднем на 2 мм в неделю.
Нормативные показатели выглядят так: 20-я неделя – 21,8 мм, 30-я – 30,5 мм, 36-я – 35,6 мм. В конце беременности плацента немного истончается, на 39-40 неделе ее толщина по норме составляет 34,1-33,5 мм.
Проверка параметра осуществляется с помощью ультразвука.
Возможные причины такого явления:
- инфекционные заболевания;
- гестоз;
- анемия;
- резус-конфликт;
- диабет;
- курение и употребление алкоголя;
- наркотики.
Если ультразвук или допплерография показали утолщение плаценты, врач назначает пациентке препараты, стимулирующие маточно-плацентарный обмен.
Они помогают купировать процесс увеличения толщины детского места и поддерживают правильное развитие легких и других органов плода. Полностью легкие ребенка созревают в 37-38 недель.
При отсутствии явных угроз для здоровья ребенка врач ограничивается тщательным наблюдением за ходом беременности.Истончение стенок плаценты медики часто связывают с гипоплазией органа (недостаточностью развития). Уменьшение толщины детского места по сравнению с нормой наблюдается у женщин, имеющих миниатюрное телосложение. Иные причины:
- инфекционные заболевания, перенесенные будущей матерью;
- гемолитическая болезнь;
- гипертония;
- атеросклероз.
Недостаточность толщины плаценты, спровоцированную болезнью, можно исправить своевременным лечением недуга. При факторах, не связанных с заболеваниями, врач назначает женщине препараты, действие которых направлено на обеспечение нормального развития плода и исключение негативных последствий для него. Вместе с исследованием параметров толщины органа особое внимание уделяется его зрелости.
Понятие зрелости плаценты
Созревание плаценты – это такой процесс, при котором обеспечивается полноценное развитие ребенка в утробе матери. Малыш растет, а это значит, что вместе с ним «взрослеет» детское место, удовлетворяя все его потребности.
Параметры взросления органа делятся по степеням. Что такое степени зрелости, сколько их? За время беременности плацента проходит 4 степени, для каждой из которых установлены свои нормативные параметры.
Что означают степени зрелости плаценты для здоровья плода?
Степени зрелости плаценты и их особенности
За время беременности орган проходит следующие стадии:
- 0 степень зрелости плаценты – с 1 по 30 неделю (см. также: 30 неделя — сколько это месяцев беременности?). В 0 степени зрелости плацента активно растет, у нее формируется однородная структура с гладкой мембраной.
- 1-я – с 27 по 36. Активный рост замедляется, происходит утолщение стенок органа.
- 2-я – с 34 по 39. Визуализируются эхогенные зоны органа, легкая волнистость трансформируется в хорошо выраженные рельефные линии.
- 3-я – наступает после 36 недели. Это период естественного старения плаценты, она готовится к родам и отторжению. Все визуальные показатели увеличиваются, сосуды расширяются.
Совсем недавно считалось, что ранняя степень зрелости детского места приводит к самопроизвольным выкидышам, гибели плода из-за не раскрытия легких, рождению детей с недостатком веса (рекомендуем прочитать: препарат «Дексаметазон» для раскрытия легких у плода). Последние исследования ученых опровергли эту взаимосвязь. Однако при третьей степени, наступившей ранее 35 недели беременности, врачи относят женщину к группе повышенного риска. Усиливается контроль за степенью зрелости легких плода.
Таблица норм показателя по неделям гестации
При правильно развивающейся беременности плацента должна соответствовать нормативным значениям по основным показателям. Каждая стадия роста органа отмечается изменениями его структуры, которые хорошо видны при исследовании ультразвуком (УЗИ). Главные параметры представлены в таблице по неделям гестации:
| Хориальная часть плаценты, прилегающая к плоду | Структура органа | Объемы отложений кальция |
| 0 степень (до 30 недели) | Гладкая, однородная | Отсутствуют |
| 1-я (27-36) | Волнистая, с некоторым количеством уплотнений | Микроскопических размеров |
| 2-я (34-39) | Присутствуют уплотнения и углубления | Хорошо различимые |
| 3-я (с 36 ) | Углубления доходят до базальной мембраны, есть кисты | Большое количество |
Причины раннего или позднего созревания плаценты
Аномально раннее «взросление» плаценты оказывает негативное воздействие на состояние плода. Какая опасность существует? Ребенок недополучает питательные элементы и испытывает нехватку кислорода.
На фоне нарушений затормаживается его развитие, малыш рождается с малым весом. Нарастающая гипоксия, когда легкие не раскрываются к моменту рождения, может привести к гибели ребенка.
К вероятным причинам ранней зрелости детского места относятся:
- нарушения в функционировании щитовидной железы;
- гипертония и сахарный диабет;
- многоплодие;
- отслойка органа;
- резус-конфликт;
- токсикоз на позднем сроке (гестоз);
- курение и употребление алкоголя.
О ранних сроках созревания плаценты врачи говорят в том случае, если до 32 недели констатируется 2-я ступень, или раньше 36 недели наступает 3-я.
К индивидуальным особенностям женского организма относится опережение сроков зрелости детского места, не связанное с плацентарной недостаточностью.
Выявленные отклонения требуют постоянного врачебного наблюдения, чтобы беременность завершилась успешными родами.
Патология позднего созревания органа встречается редко. Так, на 39-й неделе детское место может иметь вторую стадию старения вместо положенной по норме 3-й. Основными причинами задержки зрелости органа могут быть:
- первичная или вторичная форма сахарного диабета у беременной;
- резус-конфликт;
- курение и употребление алкогольных напитков во время вынашивания плода.
Чем опасно позднее созревание? Во-первых, нарушаются функции органа.
Работая неправильно, плацента не может исполнять роль природного фильтра, все токсины и продукты метаболизма остаются в крови плода и затормаживают его развитие.
Во-вторых, из-за критической концентрации вредных веществ развиваются патологии мозга, повышается риск смерти ребенка. В-третьих, легкие малыша открываются не полностью.
Детское место, как важнейшая составляющая беременности, находится под постоянным наблюдением врачей, начиная с 0 степени. Любые изменения в его структуре внимательно отслеживаются, что позволяет беременной женщине надеяться на сохранность плода и успешные роды. Правильная медикаментозная поддержка и здоровый образ жизни служат гарантами счастливого завершения беременности.
