Свободная жидкость в малом тазу что это такое у мужчин
Выпот в малом тазу у мужчин
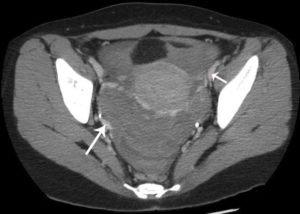
Выпот – это патологическое состояние, характеризующееся скоплением какой-либо биологической жидкости в одной из полостей тела. Выпот представляет собой симптом воспаления или избытка крови во внутренних органах или тканях, и лечение должно быть направлено на устранение основного заболевания.
Плевральный выпот
Плевральный выпот сопровождается болью в грудной клетке и одышкой. Это накопление следующих жидкостей в плевральной полости:
- Крови. Гемоторакс может происходить вследствие травм грудной клетки, аневризмы аорты или нарушений системы свертывания крови;
- Гноя. Эмпиема является осложнением пневмонии, разрыва пищевода, абсцесса брюшной полости или операции;
- Лимфы. Хилоторакс возникает при различных повреждениях основного лимфатического протока или при его закупорке опухолью.
Заболевания, которые могут спровоцировать плевральный выпот:
- Травмы грудной клетки;
- Операции на сердце;
- Опухоли;
- Сердечная недостаточность;
- Эмболия легочной артерии;
- Пневмония;
- Туберкулез;
- Гистоплазмоз;
- Криптококкоз;
- Бластомикоз;
- Кокциоидомикоз;
- Панкреатит;
- Цирроз печени;
- Ревматоидный артрит;
- Абсцесс под диафрагмой;
- Системная красная волчанка;
- Низкое содержание белка в крови.
Причиной выпота может стать некорректное введение внутривенных катеторов или пластиковых трубок, а также некоторые лекарственные препараты – гидралазин, прокаинамид, изониазид, фенитоин и другие.
Диагностика скопления жидкостей в плевральной полости включает в себя:
- Рентгенологическое исследование грудной клетки – выявляет жидкость;
- Компьютерная томография – подтверждает результаты рентгена, обнаруживает абсцесс легких, пневмонию или опухоль;
- Ультразвук – определяет расположение наименьшего количества плевральной жидкости, что облегчает врачу ее дренирование.
В случаях, когда источник плеврального выпота не удалось выявить во время этих процедур, проводят пункцию, биопсию или бронхоскопию. Пункция позволяет установить наличие в химическом составе жидкости грибов, бактерий и злокачественных клеток. Для этого иглой отделяют жидкость, одновременно дренируя полость.
Если образца для постановки диагноза мало, то делают открытую биопсию плевры – грудную клетку немного разрезают и берут ткань при помощи торатоскопа. Иногда прибегают к бронхоскопии – прямому визуальному изучению дыхательных путей посредством бронхоскопа.
По статистике, в 20% случаев причины выпота так и не удается определить.
В зависимости от тяжести выпота излишки жидкости устраняют иглой, катетером или пластиковой трубкой, подключенной к дренажной системе.
Выпот коленного сустава
Выпот коленного сустава обычно вызван воспалительными заболеваниями, травмами или чрезмерными нагрузками. Для определения причин накопления жидкости в колене требуется изучить ее образец. Появление выпота в суставе обусловливают такие факторы, как возраст, ожирение и род деятельности.
Риск повышается после 55 лет, так как у пожилых чаще возникают заболевания суставов. Дополнительная нагрузка на колени может возникать у людей с лишним весом или у профессиональных спортсменов. Со временем перегрузки приводят к повреждениям хряща, а это – распространенная причина выпота.
Жидкость может накапливаться после переломов костей, разрыва мениска или связок, а также при хронических болезнях:
- Неправильной свертываемости крови;
- Опухоли;
- Кисте;
- Остеоартрозе;
- Бурсите;
- Ревматоидном артрите;
- Септическом артрите;
- Подагре;
- Псевдоподагре.
Признаками выпота в суставе являются:
- Отечность. Вокруг коленной чашечки наблюдается набухание тканей, которое особенно заметно при сравнении больного и здорового колена;
- Скованность. Избыток жидкости препятствует свободному движению сустава и не позволяет полностью выпрямить ногу;
- Боль. Выпот может ограничивать передвижение. Иногда боль приводит к тому, что человек не может встать на ноги.
Диагностика заключается в проведении ряда процедур:
- Рентген. Показывает признаки артрита, деструкции сустава, переломы костей;
- Ультразвук. Выявляет заболевания сухожилий и связок;
- Магнитно-резонансная томография. Определяет незначительные повреждения суставов и тканей.
К инвазивным методам относятся анализ крови, аспирация сустава и артроскопия. Анализ крови позволяет диагностировать инфекционные и воспалительные заболевания, сопутствующие выпоту, например, болезнь Лайма или подагру.
Аспирация сустава, или артроцентез, проводится для того, чтобы в скопившейся жидкости проверить наличие бактерий, крови, кристаллов мочевой кислоты и других включений.
Образцы также могут быть взяты во время осмотра поверхности сустава при помощи артроскопа, который вводится в сустав.
Симптомы застоя крови в малом тазу у мужчин и методы его лечения
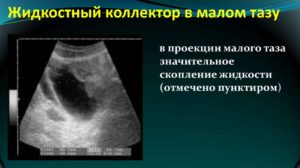
Здоровье органов во многом зависит от их клеточного иммунитета, который существенно ухудшается на фоне нарушенного кровообращения. Скопление крови в мочеполовом венозном сплетении приводит к патологическим изменениям в простате, яичках, мочевом пузыре, прямой кишке. В результате нарушается половая, репродуктивная, мочевыделительная функция.
Из-за замедленной циркуляции крови и лимфы ухудшается питание тканей, ослабляется мускулатура органов. Организм не в состоянии своевременно подавить воспаление, поскольку иммунные клетки доставляются в составе кровяной плазмы. Застой крови в малом тазу у мужчин является основной причиной эректильной дисфункции, простатита и ряда других патологий.
Лечение без коррекции образа жизни в данном случае будет малоэффективным.
Почему появляются застойные явления в малом тазу
Проблема застоя крови в области мочеполовых органов в медицине называется конгестией малого таза, венозным полнокровием. Термин происходит от лат. congestus – полный. То есть при конгестии происходит прилив и патологическое накопление крови в органах.
https://www.youtube.com/watch?v=vzsYevkX0wk
В норме мочеполовое венозное сплетение должно регулировать ток крови и противостоять гидростатическому давлению, которое возникает в вертикальном положении тела. Однако существует ряд факторов, под воздействием которых эта регуляция нарушается. К таковым относятся:
- Особенности анатомического строения. Структура венозного сплетения у каждого человека индивидуальна. Различают 3 основных типа: сетевой, переходный, магистральный. В первом случае больше всего предпосылок к застою крови.
- Патологии вен: врожденная слабость или недостаточная эластичность стенок, нарушение функционирования клапанов, которые не пускают кровь назад.
- Тромбозы тазовых вен, слишком густая кровь.
- Травмы головного и спинного мозга, при которых нарушается нервно-мышечная регуляция кровотока.
- Патологии органов малого таза: аденома простаты, простатит, воспаление прямой кишки.
- Метастазы и опухоли, препятствующие нормальному току крови в районе малого таза.
Существенную негативную роль в развитии синдрома тазового застоя играет малоподвижный образ жизни. Во время физической активности не только естественным образом укоряется кровоток, но и тренируются гладкомышечные волокна венозных стенок.
Венозная система малого таза
- Сидячий, малоподвижный 47%, 18 18 — 47% из всех
- Легкая активность (тренировки 1-3 раза в неделю и сидячая работа) 45%, 17 17 — 45% из всех
- Средняя активность (тренировки 3-5 раз в неделю или физическая работа) 5%, 2 голоса2 голоса — 5% из всех
- Высокая активность (высокие нагрузки каждый день) 3%, 1 голос1 голос — 3% из всех
В группе риска находятся следующие категории мужчин:
- С нарушением функций опорно-двигательного аппарата, вынужденные вести малоподвижный образ жизни.
- Редко эякулирующие.
- С сетевым типом мочеполового венозного сплетения.
- Занимающиеся деятельностью, требующей длительного пребывания в положении сидя.
- Имеющие лишний вес. Жир создает колоссальное давление на венозную сеть.
- Страдающие хроническими запорами, аденомой, имеющие другие опухоли органов мочеполовой системы.
Застой в малом тазу образуется постепенно. Сначала из-за медленного кровообращения происходит расширение сосудов сплетения, из-за чего в них скапливается все большее количество крови.
Фактически эти объемы уже выключены из общей системы кровообращения. Стенки сосудов из-за постоянного неестественного растяжения начинают менять свою структуру, в них развиваются склеротические процессы.
Вена уже не может полноценно сжиматься, в ней буквально стоит кровь.
Венозный застой является благоприятным фактором развития инфекций. В результате мужчина страдает от хронического конгестивного простатита, уретрита, цистита. Высок риск воспаления яичек, семенного бугорка.
Схема развития патологий у мужчин на фоне застоя крови в малом тазу
Примечания к рисунку:
- Гомеостаз – саморегуляция, способность организма поддерживать баланс происходящих в нем процессов;
- Гипоксия – кислородное голодание тканей;
- Гистогематический барьер – состоящий из различных клеток «фильтр» между кровью и другими биологическими жидкостями;
- Асептическое воспаление – без присутствия живых микроорганизмов;
- Гормональные дискорреляции – нарушение гормональной регуляции работы желез из-за потери их связи с сигнальными веществами.
Симптомы застоя крови в малом тазу у мужчин
Развитие застойных процессов в области малого таза можно определить по следующим признакам:
- Ухудшение эрекции. Член встает медленно, часто не достигает максимальной упругости.
- Снижение либидо.
- Ускоренное семяизвержение.
- Появление крови в сперме.
- Появление сосудистых сеток и вздувшихся вен под кожей нижних конечностей.
- Геморрой.
- Варикоцеле.
- Ощущение инородного тела в уретре, прямой кишке.
- Неадекватные болезненные эрекции (приапизм), которые исчезают после мочеиспускания, активного движения, эякуляции.
Врач высшей категории, уролог-андролог, кандидат медицинских наук Алексей Корниенко рассказывает что такое приапизм и от чего он возникает
Внутренне застой крови в органах малого таза проявляется разлитыми ноющими болями в крестце, промежности, над лобком. Чем дольше мужчина находится в сидячем или стоячем положении, тем сильнее дискомфорт. У некоторых наблюдаются нарушения мочеиспускания:
- Никтурия (ноктурия) – частое мочеиспускание во время сна;
- Поллакиурия – частые позывы к мочеиспусканию днем (самый частый симптом застоя);
- Странгурия (редко) – затрудненное и болезненное мочеиспускание.
Вышеперечисленные симптомы усугубляются после приема алкоголя, долгого отсутствия эякуляций или из-за половых излишеств.
Диагностика
С дискомфортом в паховой области мужчины традиционно обращаются к урологу. Проблема состоит в том, что большинство врачей сосредоточивают свое внимание на состоянии отдельных органов, чаще всего на простате.
Используя стандартный набор исследований, диагностируют застойный или идиопатический простатит, нейровегетативную простатопатию, атонию простаты. В итоге назначают лечение, которое оказывает лишь временный симптоматический эффект. Сам конгестивный процесс, как таковой, обычно не выявляют.
Многие просто не знают, к какой номенклатуре относится данная патология.
Для диагностики застоя крови в малом тазу необходимо оценить состояние поверхностной системы вен половых органов, нижних конечностей, живота, прямой кишки. Врач на ощупь может определить воспалительные участки по ходу расширенных вен.
Для установления типа венозного сплетения необходима флебография. Контрастное вещество вводят в лобковые кости или в поверхностную вену члена. Данные методы позволяют оценить архитектуру переплетения вен и артерий, обнаружить фистулы (патологические соединения) и тромбы.
Расширенные вены тазового сплетения на флебограмме
При наличии половых расстройств в виде преждевременной эякуляции, вялой эрекции, приапизма проводят кавернозографию. Другие методы диагностики застоя крови в малом тазу:
- Допплерография вен малого таза (УЗИ с допплером).
- Ректороманоскопия (исследование слизистой прямой кишки изнутри).
- Уретрография (рентген уретры после введения контраста).
- Урография (рентген почек и мочевыводящих путей после введения контраста).
- Реография простаты (исследование качества кровенаполнения сосудов).
- Цистомоскопия (осмотр мочевого пузыря изнутри).
Исследования проводят с целью исключения расширенных вен по ходу уретры, оценки венозного рисунка простаты, а также мочепузырного треугольника, шейки мочевого пузыря.
Во время диагностики важно исключить патологии неврологического характера. Для этого целесообразно направить пациента к невропатологу, который исследует кавернозный и кремастерный рефлекс.
При помощи урофлоуметрии (оценка характера потока мочи) и цистоманометрии (измерение давления в мочевом пузыре) выявляют нарушения рефлексов сокращения мочевого пузыря (арефлексию).
По статистике у 30% пациентов с симптомами венозного застоя обнаруживают арефлексию в виде спазма уретры, неполного раскрытия сфинктера, у 25% − гипорефлексюя со слишком расслабленными сфинктерами.Поскольку застойные процессы провоцируют патологические изменения простаты, то информационную ценность имеет анализ эякулята. Застой крови в малом тазу приводит к следующим изменениям в спермограмме:
- Уменьшение объема эякулята, увеличение его вязкости;
- Снижение доли подвижных сперматозоидов;
- Уменьшение плотности сперматозоидов.
Целесообразно взять кровь на гормоны. Для венозного застоя характерны следующие изменения:
Данные изменения происходят у 73% пациентов с венозным тазовым застоем.
Лечение
Лечение запущенного венозного застоя в малом тазу достаточно сложное. Потребуется комплекс хирургических и терапевтических мер. Задача – ликвидировать застой, обеспечить профилактику инфицирования органов мочеполовой системы, восстановить их клеточную структуру.
Консервативные методы:
- Ношение компрессионных чулок;
- Прием медикаментов;
- Гирудотерапия;
- Лечебная физкультура;
- Нормализация ритма половой жизни.
При застойном простатите назначают противовоспалительные и иммуномодулирующие препараты. Приапизм лечат курсовым приемом «Пантогама». Для повышения текучести крови прописывают «Эскузан», «Курантил», никотиновую кислоту.
Курение и алкоголь необходимо исключить, поскольку эти факторы провоцируют неадекватный прилив крови к малому тазу. Для укрепления стенок сосудов и улучшения микроциркуляции назначают «Копламин», «Венорутон», «Трентал», «Галидор», инфузионное введение гепарина.
С целью улучшения тонуса простаты и сфинктеров при нарушении мочеиспускания назначают «Имизин».
Важно обеспечить полноценный рацион. При венозном застое назначают витамины В1, В2, С, А, D, Е, Р, К, а также комбинированные препараты: «Таксофит», «Ундевит», «Пангексовит». Улучшить кровообращение помогают имбирь, томаты, чеснок, корица, цитрусовые, куркума, жирная рыба.
Физиотерапия
Физиотерапевтические методы являются обязательным компонентом лечения застоя крови в малом тазу. Хорошие результаты показывает магнито- и лазеротерапия. После курса из 10 процедур улучшается питание тканей и функциональность клеток. Положительное влияние на состояние простаты и яичек при венозном застое оказывает иглотерапия и лазеропунктура.
Упражнения для улучшения тока крови в тазовой области:
- Тазовый мостик. Колени сильно не разводить, удерживать верхнее положение по 3 сек.
- «Ножницы». Поясницу не прогибать.
- «Альпинист». Спина прямая, упор на руки, к груди поочередно подтягивают левую и правую ногу. Можно тянуть колено наискосок (правое к левому плечу).
- Приседания. Выполняются медленно на ровном дыхании, важно почувствовать растяжение паховой мускулатуры.
Тазовый мостикКлассические и перекрестные «ножницы»«Альпинист»Варианты приседанийМастер спорта по тяжёлой атлетике, спортивный психолог, тренер высшей категории со стажем работы более 20 лет Вячеслав Герасимов показывает упражнения для улучшения сосудистой динамики мышц малого таза
Каждое упражнение повторять до ощущения жжения в мышцах. Комплекс выполнять 4-5 раз в неделю.
При застое крови в малом тазу рекомендуется исключить длительное давление на простатическую область. Сидеть лучше либо на мягких поверхностях, либо на специальных приспособлениях – анатомических подушках «бубликах», используемых при геморрое.
Противогеморройная подушка
Любителям велосипедных прогулок рекомендованы специальные сиденья с вырезом.
Хирургическое лечение
Хирургическое лечение застоя малого таза применяется при наличии расширенных вен. Используют следующие методы:
- Удаление малой подкожной вены.
- Удаление большой подкожной вены.
- Перевязка венозных ответвлений.
- Удаление расширенных протоков.
При наличии варикоцеле делают операцию по Иваниссевичу или перевязывают наружную семенную вену. Если имеются пахово-мошоночные грыжи, водянка яичка, геморрой, то их также удаляют.
Профилактика
Наиболее эффективные меры профилактики застоя крови в малом тазу – это регулярные эякуляции и физические упражнения. В первом случае тренируются вены, усиливается питание тканей, во втором – дополнительно укрепляются мышцы, что автоматически улучшает метаболизм.
Длительное отсутствие эякуляций может спровоцировать венозный тазовый застой даже у молодых людей. Одним из признаков является простатизм – патологическое кровенаполнение простаты и затруднение мочеиспускания.
Целесообразно сделать коагулограмму. Если кровь слишком густая, то необходимо принимать препараты для ее разжижения. Эта мера поможет сохранить сосуды и нормализовать давление.
Заключение
Застой крови в органах малого таза провоцирует целый ряд урологических и эндокринных патологий, что существенно затрудняет диагностику.
Проблема нарушения микроциркуляции актуальна для большинства современных мужчин, но применяемые шаблонные методы исследований недостаточны для ее выявления.
При хронических тазовых болях, простатите непонятного происхождения, ощущении тяжести внизу живота следует настоять на диагностике качества кровотока в малом тазу.
Источники:
Как делают УЗИ диагностику малого таза у мужчин: не так страшно как кажется
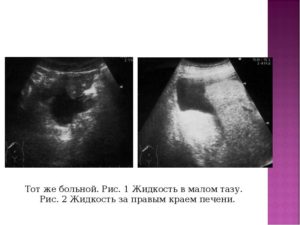
УЗИ малого таза у мужчин представляет собой неинвазивный и высокопоказательный метод определения нарушений состояния урогенитальной системы. Применяется в комплексной диагностике при ряде проблем в андрологической, урологической, онкологической сферах, а в ряде случаев является ключевым моментом для постановки диагноза и назначения дальнейшего лечения.
Какие органы обследуются
Метод ультразвуковой диагностики позволяет визуализировать органы урогенитальной системы, такие как семенные пузырьки, предстательная железа, мочевой пузырь, лимфатические узлы. Хорошо выявляются воспалительные изменения, опухолевый рост в этих структурах.
Показания к назначению данного УЗИ
Ультрасонография может быть назначена при следующей симптоматике:
- Нарушения мочеиспускания, которые могут проявляться в частых позывах на мочеиспускании, чувством неполного освобождения мочевого пузыря, болевые ощущения при попытке сходить в туалет.
- Патологические включения в урине или сперме (гной, кровь).
- Дискомфортные ощущения, боли внизу живота, в области малого таза.
- Припухлости в паховой области (негрыжевого характера).
- Эректильная дисфункция. Бесплодие.
- Боли в паховой области и половом члене.
- Заболевания, передающиеся преимущественно половым путём и венерические заболевания (для обследования регионарных лимфатических узлов и оценки распространённости инфекции).
- Состояния после травм костей таза и органов.
Также ультразвуковой метод обследования применяется при проведении пункций с целью взятия биопсийного материала для гистологического исследования. УЗ визуализация позволяет проводить иглу без риска травматизации органов малого таза.
Органы малого таза, подлежащие диагностике
При опухолях прямой кишки инфильтрирующего характера также может назначаться ультразвук в целях диагностики для оценки распространенности опухоли в стенке кишки и состояния лимфатических узлов, а также в оценке динамики лечения.
При мочекаменной болезни, которая может создавать болевую симптоматику в области мошонки и полового члена, сонографическая диагностика состояния урогенитального аппарата может дополняться УЗИ почек.
Как проходит процедура
УЗИ органов малого таза у мужчин обычно можно провести двумя способами: трансабдоминально и трансректально. При необходимости может быть дополнено доплеровским исследованием и трансуретральным УЗИ.
Трансабдоминальный способ
Этот метод состоит в подаче ультразвука через брюшную стенку. Кожа в паховой области обрабатывается акустическим гелем, который создаёт условия для прохождения ультразвука. Так визуализируется обычно мочевой пузырь.
Для выявления состояния мочевого пузыря и косвенно – оценки состояния предстательной железы при трансабдоминальном УЗИ нужно сделать следующее: выпить около четырёх стаканов воды, подождать до наполнения мочевого пузыря, провести обследование, освободить мочевой пузырь и провести обследование второй раз.
Оценивается изменение объёма мочевого пузыря. Возможны ограничения применения трансабдоминального УЗИ при выраженной подкожно-жировой клетчатке или значительном выпоте жидкости в брюшную полость – асцит.
Трансабдоминальный доступ: диагностика через брюшную стенку
Трансректальный доступ
Такое УЗИ проводится специальным небольшим датчиком, который вводится в задний проход. Такой способ УЗИ позволяет ближе подойти к простате и семенным пузырькам, при этом нет полостей на пути, которые могли бы помешать проведению звука.
Трансректальный доступ: датчик в анальном отверстии пациента
Трансуретральное УЗИ
Этот метод подразумевает, что ультразвуковой датчик вводится в мочеиспускательный канал, что используется для выявления патологических процессов по ходу уретры (передний, задний уретрит).
Однако такие диагнозы чаще устанавливают по клиническому течению заболевания и анамнезу, лабораторным показателям, поэтому у данного вида УЗИ очень ограничена сфера применения.
Кроме того, проведение датчика через мочеиспускательный канал – всегда риск повреждения уретры.
Уретра – мочеиспускательный канал, через который проводят УЗИ диагностику
Доплеровское исследование
Доплерография – определение скорости движения жидких сред с помощью ультразвука на основе изменения частоты отражаемого от жидкости сигнала за некоторый промежуток времени. В урологии используется для определения рефлюкса мочи из пузыря в мочеточники, скорости тока мочи.Как подготовиться
Доплеровское сканирование позволило обнаружить “мерцающий” артефакт, который говорит о наличии у этого мужчины камня в мочеточнике
Приготовления к процедуре
Приготовиться к УЗИ малого таза трансабдоминальному заключается в наполнении мочевого пузыря. Для этого примерно за полчаса до обследования необходимо, как уже указывалось, выпить несколько стаканов воды.
Подготовка к УЗИ трансректальному заключается в очищении кишечника. Это подразумевает проведение очистительного клизмирования перед процедурой.
Кроме того, рекомендуется за несколько дней при необходимости добавить в рацион больше продуктов, содержащих клетчатку.
Что показывает УЗИ малого таза
На УЗИ данной области можно визуализировать органы мочеполовой аппарата, органические изменения в них, а именно: отёчность при воспалении, опухолевый процесс, а также можно определять функциональные нарушения.
Расшифровка результатов
Врач ультразвуковой диагностики оценивает степень эхогенности обследуемых структур, изменение их размеров, функциональных особенностей. Для расшифровки используются два режима визуализации: B- и M-режимы.
M-режим одномерный, представляет УЗИ картину в виде графика: часть волн отражается ближе к датчику и возвращается быстрее, часть – медленнее. B-режим позволяет визуализировать срез в зависимости от плотности тканей.
Таким образом, B-режим облегчает восприятие, а M-режим используется для точного измерения размеров структур, особенно если оные слабо отличаются от окружающих тканей по оттенку серого цвета и не воспринимаются на глаз как отличные.
Мочевой пузырь
В норме стенка пузыря однородна, без очаговых изменений. Контуры мочевого пузыря округлые в поперечном срезе и овальные при сагиттальном. Толщина стенки органа до 0,5 см. При цистите (что является довольно редкой патологией для мужчин) появляются характерные изменения.
Острый цистит сопровождается выпадением мелкого гиперэхогенного осадка (соли) на фоне неизменённой стенки мочевого пузыря.
Хронический цистит уже характеризуется изменениями и в стенке органа: она утолщена, может быть неровной, осадок представлен более крупными гиперэхогенными образованиями (хлопья).
Также в мочевом пузыре могут обнаруживаться камни как крупные резко гиперэхогенные очаги.Косвенно о наличии конкрементов можно судить по нарушению опорожнения мочевого пузыря и по увеличению его остаточного объёма. Снижается скорость тока мочи (в норме около 14 см/с).
Остаточный объём полости мочевого пузыря должен быть около 50 мл. Конкременты чаще всего повторяют форму мочевого пузыря изнутри.
При обнаружении на стенке локальных образований, вдающихся в просвет органа, можно предположить наличие полипа или опухоли. Эти образования чаще растут в просвет органа и могут его заполнять. Рак мочевого пузыря имеет неправильную форму. Конечно решить вопрос о природе образования позволяет гистология (забор и исследование тканей пораженного органа).
Доплерография определяет направление тока мочи, с помощью чего можно выявить патологический рефлюкс урины в мочеточники.
Предстательная железа
В норме железа овальная или близкая к треугольной. Размеры железы в норме: сагиттальный размер от 1,5 до 2,6 см, поперечный размер 2,7 – 4,3 см, верхне-нижний размер 2,5 – 4,0 см.
Заболевания предстательной железы чаще всего проявляются в форме воспаления или опухолевого роста.
Намного информативнее проходить данное обследование трансректальным способом, который позволяет подавать ультразвук к железе только через стенку прямой кишки.
Кроме того, косвенно можно судить о состоянии предстательной железы по наличию стриктуры мочеиспускательного канала (нарушение его опорожнения, снижение скорости мочеиспускания).
Аденома предстательной железы в большинстве случаев является очаговым (узловым), реже диффузным. Железа меняет свою форму, величину, появляется очаговое разрастание. Образование обычно схоже по эхогенности с нормальной паренхимой железы.
Простатит (воспаление предстательной железы) может быть острым и хроническим.
Острый простатит характеризуется отёком, поэтому на УЗИ будет картина снижения эхогенности, при гнойном воспалении появляется абсцесс предстательной железы (полость очень низкой эхогенности).
Хроническое воспаление уже приводит к уплотнению железы, поэтому появляются очаги высокой эхогенности в форме тяжей, а сама железа деформируется. При длительном течении воспаления и застое секрета происходит формирование конкрементов – очаги высокой плотности.
Рак предстательной железы выявляется в виде изменения формы органа в форме узла или диффузное. Эхогенность может быть разной. Опухоль имеет неправильную форму, если располагается поверхностно, может прорастать в рядом расположенные органы или клетчатку. Биопсия проводится также под контролем УЗИ.При опухолях с помощью доплерометрии можно определить гиперплазию сосудов предстательной железы, повышение пиковой скорости кровотока.
Жидкость в малом тазу у мужчин причины
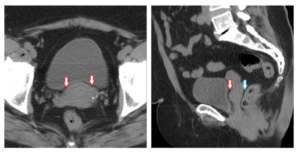
На наличие определенных заболеваний могут указывать самые разнообразные симптомы и признаки. Одним из наиболее распространенных симптомов гинекологических заболеваний – увеличенное количество свободной жидкости в малом тазу. Как правило, такое нарушение обнаруживается случайно при проведении ультразвукового исследования или других диагностических процедур.
Жидкость в малом тазу: причины возникновения
Свободная жидкость в малом тазу может быть нормой, но чаще она указывает на заболевание
В первую очередь, необходимо отметить, что наличие определенного количества жидкости в области малого таза является вполне естественным явлением. Это далеко не всегда свидетельствует о какой-либо патологии.
Например, свободная жидкость достаточно часто образуется в организме из-за течения менструальных процессов. В особенности, появление этого вещества связано с овуляцией, что связано с проникновением жидкости из фолликула в пространство за маткой. В таком случае вещества будет совершенно немного, ввиду чего уже через несколько дней при повторном обследовании ее будет совершенно не видно.
Появление свободной жидкости в малом тазу может быть вызвано такими патологиями:
- Воспалительные процессы. Воспаление определенного органа малого таза – одна из наиболее распространенных причин возникновения свободной жидкости. В частности, нарушение может быть связано с воспалительными процессами внутри яичника или же быть спровоцировано его разрывом. Помимо этого, воспаление может быть последствием хирургического прерывания беременности или инфекционных заболеваний.
- Внематочная беременность. В большинстве случаев при внематочной беременности развитие эмбриона происходит в фаллопиевой трубке. Из-за такой патологии она сначала деформируется, а в дальнейшем разрывается. Вследствие этого, кровь попадает в брюшную полость, таким образом, составляя основную часть жидкости в малом тазу.
- Внутренние кровотечения. Патологические процессы органов брюшной полости нередко могут спровоцировать кровоизлияния. Помимо этого, причиной кровотечений могут быть полученные травмы. В данном случае, кровь, под действием силы притяжения, попадает в полость малого таза, таким образом, накапливаясь и провоцируя дальнейшие осложнения.
- Опухоли. Патологический процесс, который называется асцитом, характеризуется выделением жидкости при развитии различных злокачественных новообразований. В их число входят всевозможные кисты, раковые опухоли. Кроме этого, данный процесс может сопровождать заболевания печени и различных органов ЖКТ.
- Эндометриоз. Заболевание, связанное с разрастанием эндометрических тканей, которые выстилают полость маточных труб, за пределы данного органа. Причин возникновения данной болезни очень много, однако чаще всего они встречаются у женщин репродуктивного возраста, которые сталкивались с воспалительными инфекционными заболеваниями органов малого таза. При таком заболевании пораженные органы существенно кровоточат, повышая количество жидкости.
В целом, существуют разнообразные причины возникновения свободной жидкости в малом тазу, и в большинстве случаев увеличение количества такого вещества свидетельствует о патологическом процессе.
Характерные симптомы и признаки нарушения
Боли внизу живота, выделения, изменение характера менструации – признаки патологии
Как видно, увеличение количества жидкости в малом тазу – не самостоятельное заболевание, а признак, который указывает на патологический процесс. Однако наличие жидкости также может являться и нормой, и быть вызванной определенными изменениями в женском организме. Ввиду этого, актуальным является вопрос о том, каким образом отличить норму от патологического состояния.
Большинство заболеваний женского репродуктивного аппарата выражаются большим количеством характерных симптомов. Именно они могут указывать на наличие патологии, и таким образом характеризуют повышенное количество жидкости в малом тазу как нарушение, а не как норму.
- Боли внизу живота. Данный признак является наиболее распространенным и сопровождает практически каждую гинекологическую болезнь. Боли могут быть различной интенсивности и характера. По мнению специалистов, наиболее опасной считается режущая боль в нижней части живота, так как она свидетельствует о серьезных патологических процессах органов малого таза.
- Выделения. В целом, наличие выделений является нормальным физиологическим процессом. Однако если выделяемое вещество имеет неприятный резкий запах, или же содержит кровяные сгустки и имеет не естественный цвет – это свидетельство серьезных нарушений. Такой симптом может указывать на разнообразные бактериальные и грибковые заболевания, а также ряд других болезней.
- Нарушения менструального цикла. Наличие отклонений в цикле, которые не спровоцированы определенными негативными факторами, чаще всего указывают на наличие гинекологического заболевания. Кроме этого, на наличие болезни может указывать сильная болезненность во время месячных с обильными кровяными выделениями, которая для многих женщин является не типичной.
- Чувство жжения. Возникновение ощущения жжения и зуда в области половых органов, в подавляющем числе случаев, указывает на различные инфекционные болезни. Причем данные симптомы могут проявляться в незначительной степени или же быть ярко выраженными, при этом вызывая массу дискомфорта и неприятных ощущений.
- Неприятные ощущения во время полового акта. На наличие гинекологических заболеваний напрямую указывает присутствие каких-либо неприятных ощущений при совершении полового акта. В частности, женщины могут испытывать достаточно интенсивные боли, в виду чего вести активную половую жизнь становиться невозможно.
- Бесплодие. Неспособность длительный промежуток времени забеременеть – симптом достаточно серьезных заболеваний. Нередко такое нарушение связано именно с гинекологическими заболеваниями, особенно если оно сопровождается другими, описанными выше, симптомами.
В целом, свободная жидкость в тазу не может выступать в качестве самостоятельного симптома заболевания, и может указывать на патологический процесс только при наличии других признаков болезни.
Способы лечения
Только врач пожжет назначить правильное и эффективное лечение
В случае если свободная жидкость в малом тазу была обнаружена случайно, при отсутствии каких-либо отягощающих симптомов, то такое состояние не требует специального лечения, так как связано с физиологическими процессами в женском организме, которые имеют абсолютно естественный характер. Если же увеличение количества свободной жидкости сопровождается симптомами заболеваний, требует обратиться к гинекологу. Только специалист может определить точные причины возникновения свободной жидкости в малом тазу и назначить соответствующее лечение.
По сути, самостоятельного лечения свободной жидкости не существует, так как это только проявление заболевания, а не самостоятельная болезнь.
Терапевтические действия при этом направлены на устранение первопричины нарушения, которые определяются входе диагностических процедур.
В большинстве случаев лечение проходит под контролем гинеколога, однако в некоторых случаях могут быть задействованы специалисты из других сфер медицины.
Не рекомендуется осуществлять самостоятельное лечение с использованием средств народной медицины, так как в большинстве случаев такая терапия оказывается не эффективной и не дает существенных результатов
Лечение нарушений может осуществляться медикаментозным способом. Он предполагает применением различных антибиотиков, которые эффективны при болезнях, вызванных грибками и бактериальными инфекциями.
Кроме этого, в терапевтических целях нередко задействуют противовоспалительные препараты, средства для гормональной коррекции, а также витамины, которые необходимы для восстановления нормальной работы органов репродуктивной системы.
Основные причины возникновения свободной жидкости в малом тазу, симптомы и способы лечения
На наличие определенных заболеваний могут указывать самые разнообразные симптомы и признаки. Одним из наиболее распространенных симптомов гинекологических заболеваний – увеличенное количество свободной жидкости в малом тазу. Как правило, такое нарушение обнаруживается случайно при проведении ультразвукового исследования или других диагностических процедур.
Жидкость в малом тазу: причины возникновения
Свободная жидкость в малом тазу может быть нормой, но чаще она указывает на заболевание
В первую очередь, необходимо отметить, что наличие определенного количества жидкости в области малого таза является вполне естественным явлением. Это далеко не всегда свидетельствует о какой-либо патологии.
Например, свободная жидкость достаточно часто образуется в организме из-за течения менструальных процессов. В особенности, появление этого вещества связано с овуляцией, что связано с проникновением жидкости из фолликула в пространство за маткой. В таком случае вещества будет совершенно немного, ввиду чего уже через несколько дней при повторном обследовании ее будет совершенно не видно.
Появление свободной жидкости в малом тазу может быть вызвано такими патологиями:
- Воспалительные процессы. Воспаление определенного органа малого таза – одна из наиболее распространенных причин возникновения свободной жидкости. В частности, нарушение может быть связано с воспалительными процессами внутри яичника или же быть спровоцировано его разрывом. Помимо этого, воспаление может быть последствием хирургического прерывания беременности или инфекционных заболеваний.
- Внематочная беременность. В большинстве случаев при внематочной беременности развитие эмбриона происходит в фаллопиевой трубке. Из-за такой патологии она сначала деформируется, а в дальнейшем разрывается. Вследствие этого, кровь попадает в брюшную полость, таким образом, составляя основную часть жидкости в малом тазу.
- Внутренние кровотечения. Патологические процессы органов брюшной полости нередко могут спровоцировать кровоизлияния. Помимо этого, причиной кровотечений могут быть полученные травмы. В данном случае, кровь, под действием силы притяжения, попадает в полость малого таза, таким образом, накапливаясь и провоцируя дальнейшие осложнения.
- Опухоли. Патологический процесс, который называется асцитом, характеризуется выделением жидкости при развитии различных злокачественных новообразований. В их число входят всевозможные кисты, раковые опухоли. Кроме этого, данный процесс может сопровождать заболевания печени и различных органов ЖКТ.
- Эндометриоз. Заболевание, связанное с разрастанием эндометрических тканей, которые выстилают полость маточных труб, за пределы данного органа. Причин возникновения данной болезни очень много, однако чаще всего они встречаются у женщин репродуктивного возраста, которые сталкивались с воспалительными инфекционными заболеваниями органов малого таза. При таком заболевании пораженные органы существенно кровоточат, повышая количество жидкости.
В целом, существуют разнообразные причины возникновения свободной жидкости в малом тазу, и в большинстве случаев увеличение количества такого вещества свидетельствует о патологическом процессе.
