Форма ушной раковины у новорожденных
Внешний вид новорожденного в первые дни
Продолжая тему знакомства родителей с новорожденных, узнаем, как обычно выглядят у новорожденных те или иные части тела.
Глаза новорожденного
Через несколько минут после рождения, большинство детей открывают глаза и начинают внимательно все рассматривать.
Новорожденные могут видеть, но они не могут надолго фокусировать взгляд и следить за предметами. Из-за отечности век, некоторые дети не могут открыть широко глаза.
Вы можете помочь малышу при помощи рефлекса «кукольные глаза»: если малыша поставить в вертикальную позицию, его глаза широко откроются.
Некоторые родители бывают очень обеспокоены при виде того, что белая часть одного или обоих глаз малыша залита кровью.
Это субконъюнктивальное кровоизлияние, которое связано с родами и попаданием крови под оболочки глазного яблока. Это безопасное состояние, похожее на синяки на коже, которое исчезает через нескольких дней.Оно абсолютно никак не говорит о том, что в родах имело место повреждение глаз ребенка.
Родители часто хотели бы знать, какого цвета будут глаза у малыша. Большинство детей рождаются с голубовато-серыми глазами, но пигментации радужной оболочки глаза (цветная часть глаза) постепенно меняется, как правило, становится постоянной в возрасте от 3 до 6 месяцев. Если глаза ребенка коричневые при рождении, то этот цвет так и останется.
Уши новорожденного
У новорожденных деток форма наружного уха может быть деформирована вследствие позиции, которую малыш занимал в матке. Поскольку ушной хрящ еще не плотный, это довольно частая и абсолютно нормальная ситуация. Через время ушки станут ровными, такими как у папы или мамы.
Нос новорожденного
В связи с тем, что носовые ходы у новорожденных детей узкие, даже небольшое скопление слизи в них может привести к нарушению дыхания и проблемам с сосанием груди.
Чтобы избежать проблем, желательно промывать носик малыша изотоническим раствором морской воды и очищать носовые ходы с помощью аспиратора или ватных жгутиков, смоченных в масле, если это необходимо. Чихание — абсолютно нормальное явление для всех новорожденных.
Это нормальный рефлекс, не связанный с инфекцией, аллергией или другими проблемами.
Рот новорожденного
Когда ваш новорожденный открывает свой рот, чтобы зевнуть или плакать, вы можете заметить небольшие белые пятна на верхней челюсти, как правило, недалеко от центра. Эти небольшие скопления (кисты) называют жемчужинами Эпштейна. Они также могут иногда быть на деснах. В течение первых нескольких недель эти кисты исчезнут.
Шея новорожденного
Да, она есть 🙂 Обычно у новорожденных шея выглядит короткой, поскольку она прячется за пухлыми щечками и складками кожи крохи.
Грудь новорожденного
Поскольку стенка грудной клетки младенца тонкая, с каждым ударом сердца вы можете легко чувствовать и наблюдать толчок в верхней части груди вашего ребенка. Это нормально и не является поводом для беспокойства.
Кроме того, как у мальчиков, так и у девочек может наблюдаться увеличение молочных желез. Это связано с женским гормоном эстрогеном, который передается плоду от матери во время беременности.
Это выглядит как дискообразное уплотнение в области обеих молочных желез. Иногда из груди выделяется небольшое количество молочной жидкости (так называемое «молоко ведьм»).
Увеличение груди исчезает само по себе в течение первых нескольких недель и не требует лечения.
Ногти, руки и ноги новорожденного
После рождения поза доношенных новорожденных похожа на их положение в тесной матке: руки и ноги согнуты и сприжаты к телу. Руки, как правило, плотно зажаты в кулачки, так, что порой их очень трудно разжать.
Ногти новорожденных могут быть достаточно длинными, такими, что даже оставляют расчесы на коже малыша. Если это так, то вы можете аккуратно обрезать ногти вашего ребенка, используя небольшие ножницы с закругленными концами.
Иногда родители обеспокоены искривлением стоп малыша.
Но если вы вспомните обычное положение плода в утробе матери в течение последнего месяца беременности – ноги малыша согнуты в бедрах и коленях и скрещены в области живота — это не удивительно, что у новорожденного ноги и стопы, как правило, искривлены внутрь.
Постепенно происходит выравнивание конечностей. Но иногда бывает такое состояние, как врожденная косолапость. В этом случае врач обязательно укажет вам на наличие такого дефекта и даст все необходимые рекомендации.
Многих родителей также беспокоит, нет ли у малыша врожденного вывиха тазобедренного сустава. В норме ножки малыша, согнутые в коленных и тазобедренных суставах, должны легко разводится в стороны. Кроме того, врач проведет два особых теста на выявление этого врожденного дефекта (псимптом Ортолани и симптом Барлоу) и исключит патологию.
А хотите увидеть, как ваш малыш «умеет» ходить? Если вы поставите малыша на ножки, поддерживая его под мышками, и наклоните его корпус немного вперед, то увидите, как малыш начинает переступать ножками вперед. Этот безусловный рефлекс называется «рефлекс автоматической походки». Он есть у всех новорожденных деток.
Малыш также уже «умеет» ползать. Если его положить на животик, а к стопкам поставить свою ладонь в виде опоры, малыш автоматически начнет от нее отталкиваться и ползти вперед. Это безусловный рефлекс ползания.
Живот новорожденного
В норме живот малыша округлой формы, и он участвует в дыхании. Во время плача ребенка вы можете заметить выступающую полосу между мышцами в центральной части на передней брюшной стенке. Это почти всегда исчезает в течение следующих нескольких месяцев по мере роста ребенка.
Многие родители обеспокоены вопросами ухода за остатком пуповины. Он состоит из трех кровеносных сосудов (две артерии и вена), заключенных в желеобразное вещество. После родов, пуповину пережимают и перерезают. Пупочная культя постепенно засыхает и отпадает. Обычно это происходит примерно в течение первых 10-15 дней.
Засыхание остатка пуповины будет проходить через изменения цвета от желтого до коричневого или черного — это нормально. Вы должны проконсультироваться с врачом вашего ребенка, если культя становится красной или появится неприятный запах, а также, если кожа вокруг пупка станет воспаленной. Ваша задача следить за сухостью и чистотой остатка пуповины.
И не обрабатывать его антисептиками, если не было специальных рекомендаций врача на этот счет.
Наличие отверстия в стенке живота на месте пуповины (будущего пупка) приводит к тому, что кишечник ребенка может выступать в него во время плача или беспокойства малыша, при этом вышележащая кожа выпирает наружу. Это пупочная грыжа. Такие грыжи, как правило, безобидны и не являются болезненными для ребенка.Большинство из них закрывается самостоятельно в течение первых нескольких лет. Но если грыжа не закроется сама по себе, простая хирургическая процедура может исправить ситуацию.
Домашние средства для лечения пупочной грыжи, которые часто рекомендуют (привязывание монеты, заклеивание лейкопластырем) не стоит делать, так как они мало эффективны и могут привести к присоединению инфекции.
Гениталии новорожденного
Сразу после рождения половые органы, как мальчиков, так и девочек могут быть несколько отечны и увеличены.
Почему? Это связано с несколькими факторами, в том числе воздействием гормонов, вырабатываемых организмом матери. Причиной отечности также могут быть синяки и отеки половых органов, обусловленные родами.
Например, в случае ягодичного предлежания синяк в области предлежащей части может распространяться и на область промежности.
У девочек большие половые губы могут быть припухлыми сразу после рождения. Кожа губ может быть как гладкой или слегка морщинистая. Иногда, небольшой кусочек розовой ткани может выступать между половыми губами — это девственная плева, которая по мере роста девочки и половых органов спрячется между половыми губами.
В связи с действием материнских гормонов у большинства новорожденных девочек в течение нескольких дней наблюдается выделение слизи из влагалища, иногда — небольшие кровянистые выделения. Это «мини-период» нормального менструального типа кровотечения из матки ребенка, которое возникает в результате действия материнского эстрогена.
Мошонка у мальчиков часто выглядит отекшей. Как правило, это связано с гидроцеле, или водянкой яичек – скопление жидкости в мошонке мальчиков, которое обычно исчезает в течение первых 3 до 6 месяцев. Если отек не исчезает в течение 3-6 месяцев, необходимо проконсультироваться с врачом, так как такая ситуация обычно требует хирургического лечения.
Яички у новорожденных мальчиков обычно уже опущены в мошонку, но из-за отека мошонки их иногда трудно увидеть и нащупать. Иногда в результате воздействия холода, мышцы, прикрепленные к яичкам, могут подтянуть яички в пах. В покое яички возвращаются обратно в мошонку. У мальчиков также могут наблюдаться частые эрекции полового члена, чаще всего, перед мочеиспусканием.
У всех мальчиков головка полового члена прикрыта крайней плотью. Никогда не пытайтесь принудительно отвести крайнюю плоть, чтобы очистить под ней.
Желательно во время купания мягко освободить кончик пениса и смыть смегму (беловатые «шарики» омертвевших клеток кожи смешанных с кожным салом). Со временем крайняя плоть сама отделится от прилегающих тканей, и головка пениса сможет выводиться.
Это происходит в разное время для разных детей, но у большинства мальчиков это происходит к 5 годам.
Более 95% новорожденных мочиться в течение первых 24 часов. Чаще всего это происходит еще в родзале, сразу же после рождения. В течение первых 2-х дней мочеиспускания могут быть редкими, а затем они становятся чаще и не должны быть меньше, чем 6 раз в сутки. Обычно детки мочатся чаще.
Отхождение первородного кала (меконий) в большинстве случаев также происходит в первые сутки. Меконий представляет собой густую, замазкообразную массу темно-зеленого цвета.На 3-4-е сутки у детей появляется переходный стул, а затем – обычный кал желтого цвета с чечевицеобразными не переваренными комочками. Частота стула у детей разная.
Большинство новорожденных опорожняют кишечник после каждого кормления, т.е. 8-10 раз в сутки.
Кожа новорожденного
Сразу после рождения кожа малыша влажная и может быть покрыта амниотической жидкостью и материнской кровью.
Акушерка незамедлительно тщательно высушивает кожу малыша, чтобы избежать быстрых потерь тепла и падения температуры тела ребенка.
Многие новорожденные также покрыты толстым слоем пастообразного вещества, называемого первородной смазкой. Она играет защитную роль и ее не нужно специально смывать с ребенка. Постепенно она сама вытрется.
Кожа малыша может приобретать разный цвет и оттенки: от бледно-розового до синюшного в области носогубного треугольника и пальцев конечностей. Особенно часто синюшность кожи рук, ног и области вокруг губ наблюдается, если ребенок находится в прохладном месте.
Во время плача или при натуживании перед дефекацией кожа малыша временно может стать цвета свеклы. Это тревожит некоторых родителей. Но причин для беспокойства нет. Подобные перемены цвета кожи явление временное и связано с нестабильностью кровообращения малыша.
Красные пятна, царапины, синяки и петехии (крошечные пятнышки крови, которая просочилась из мелких кровеносных сосудов в коже) могут быть на лице и других частях тела ребенка.
Они могут быть вызваны сдавливанием во время родов, или из-за наложения акушерских щипцов, которые использовались во время родов.
Иногда, после кесарева сечения или эпизиотомии (рассечение промежности у матери) у малыша на коже могут быть небольшие порезы. Они заживают и исчезают в течение одной — двух недель жизни.Нежные, мягкие волосы, лануго, могут покрывать лицо, плечи и спину малыша. Лануго более выражено у недоношенных детей. Как правило, эти волосы исчезают в течение нескольких недель.
У малышей также может наблюдаться шелушение кожи. Оно похоже на шелушение кожи у взрослых после солнечного ожога. Бывает мелкопластинчатое или крупнопластинчатое шелушение. Отслаивание верхнего слоя кожи новорожденного происходит в течение первой недели или двух. Это нормальное явление, которое не требует никакого специального лечения.
Родинки, пятна, гемангиомы, сыпь у новорожденных
У детей при рождении на коже могут наблюдаться различного рода высыпания, пятна, в том числе родимые. Большинство из них исчезают к концу периода новорожденности или в течение первых лет жизни и не представляют угрозу здоровью ребенка.
Желтуха у новорожденных
Желтоватый цвет кожи и склер появляется у детей к середине вторых суток и проходит в течение 2-3-х недель.
Это нормальное, физиологическое явление, связанное с накоплением билирубина (продукт распада эритроцитов) в крови, коже и других тканях ребенка, обусловленное временной неспособностью незрелой печени ребенка очистить организм от этого вещества. Это состояние, как правило, не требует лечения, но наблюдения со стороны врачей.
Знакомство с малышом после родов
Первые дни и недели жизни новорожденного являются временем великого изумления и восторга для большинства молодых родителей. Чувствуя ответственность за такое хрупкое существо, вас может пугать то обстоятельство, что вы не знакомы с тем, как нормальный новорожденный выглядит и ведет себя.
Если вы чувствуете тревогу или неуверенность в любом аспекте ухода за вашим ребенком, не стесняйтесь обратиться к врачу и другим медицинским работникам, членам семьи, друзьям, которые уже имеют опыт ухода за новорожденным.
Их советы и дружеское участие помогут Вам преодолеть первые страхи и стать более уверенными в собственных силах.
Меняется ли форма ушей у младенцев: что делать, если у грудничка одно ухо больше
Молодые мамы, приезжая с новорожденным ребенком домой, начинают пристально его изучать. Некоторые настолько боятся за здоровье малыша, что замечают мельчайшие отклонения, которые приводят их в ужас.
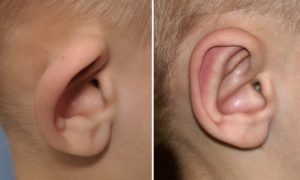
Случается, что уши у грудничка имеют разную форму и даже отличаются по размеру. С возрастом они могут изменяться и станут одинаковыми. Однако, чтобы исключить патологию, лучше проконсультироваться с врачом.
Новорожденный
Как формируется ушная раковина
Форма и размер ушей передаются генетически и закладываются еще в утробе. Как только малыш появляется на свет, родители начинают искать внешнее сходство с собой. По форме ушей новорожденного можно сказать, на кого грудничок больше похож: на маму или папу.
Иногда случается так, что у ребенка обнаруживается деформация. Обычно она связана с задержкой развития плода. То, что у новорожденного разные ушки, будет заметно сразу. Если родители не обратят на это внимание в роддоме, то в течение первого месяца жизни обязательно разглядят подобную особенность у своего малыша.
Среди патологий развития ушной раковины выделяют:
- Макротию, когда хрящевая ткань сильно разрастается. В результате ухо получается большим;
- Микротию. В этом случае, наоборот, ушная раковина до конца не развивается. Бывает, что она вообще не зарождается, и фиксируется ее полное отсутствие;
- Лопоухость. Ухо расположено к голове под углом не меньше 30 градусов. Известны случаи, когда оно размещается даже перпендикулярно;
- Деформация мочки. Она может быть двойной, сросшейся с головой, в редких случаях совсем не формируется;
- Изменение формы завитка ушной раковины. Кроме того, его может вообще не быть, или на нем окажутся рудиментарные образования;
- Верхняя часть уха загибается, словно складывается.
Деформация уха
Почему у ребенка уши разной формы
К причинам того, что у новорожденного разные уши, относят:
- Отсутствие здорового образа жизни у матери, вынашивающей малыша, в частности, вредные привычки, прием запрещенных медикаментов, особенно в начале беременности;
- Неправильное положение плода в утробе, почему и деформируется хрящ ушной раковины;
- Задержка развития плода, обычно связанная с тяжелым ходом беременности. Значительно отягчает период вынашивания сахарный диабет;
- Инфекционные заболевания, перенесенные женщиной во время ожидания ребенка. Самыми опасными признаны краснуха, цитомегаловирус, токсоплазмоз, герпес, опоясывающий лишай. При вынашивании малыша проводят скрининг, позволяющий исключить опасные патологии. Врачи рекомендуют пройти проверку еще на стадии планирования беременности. Особенно опасно, если мама переболеет в первый триместр. В этот период крайне негативно на развитии малыша могут сказаться чрезмерные переживания, сильное эмоциональное потрясение, даже сезонные простудные заболевания. Поэтому мама должна беречь себя, помня, что от ее самочувствия зависит здоровье будущего сына или дочки.
Генетические мутации, хоть и в редких случаях, но могут изменять форму и размер ушей ребенка.
Стоит ли волноваться
Разные уши у новорожденного обычно не являются поводом для паники. На слух ребенка, тем более его развитие они не влияют. В редких случаях наблюдаются патологии, требующие хирургического вмешательства. Это обусловлено тем, что слуховая труба частично или полностью перекрывается, что отражается на качестве жизни ребенка.
Если у новорожденного разные ушные раковины, это не значит, что они останутся такими на протяжении всей жизни. Обычно с возрастом все выравнивается, и дефект, обнаруженный при рождении, исчезает. В любом случае, если малыш хорошо слышит, что проверяют еще в роддоме, проводя аудиоскрининг, то переживать не стоит.
скрининг
Обратите внимание! Если форма ушей не изменится к 5 годам, то можно провести пластическую операцию. Она имеет исключительно эстетическую цель, должна сделать мальчика или девочку более привлекательной.
Особенности генетики
Когда у новорожденного уши разной формы, чаще всего это зависит от проблем, связанных с задержкой развития плода. Однако, если у родителей наблюдались деформации органов слуха, то большая вероятность, что и ребенок столкнется с подобной патологией.
Например, исследовали семьи с микротией и сделали вывод, что риск ее наследственной передачи составляет от 3 до 8 процентов. Зависит от того, у обоих родителей диагностировалось частичное формирование ушной раковины или у одного.
В пользу мнения о том, что генетические факторы стоят на втором месте, говорит то, что отклонения в развитии ушей зачастую наблюдаются только у одного из появившихся на свет близнецов.
Форма и размеры их передаются по наследству. Установлено, что за формирование только мочки отвечает 49 генов. Поэтому узнать, какими будут уши у малыша, заранее невозможно.
Обычно, если у родителей они маленькие, то и у ребенка не получаются большими.
Когда необходимо хирургическое лечение
Если у новорожденного одно ухо больше, чем другое, то нужно выяснить, отражается ли это на слухе малыша.
Когда доктор подтверждает, что это своего рода «изюминка», меняющая лишь внешность ребенка, то нет необходимости проводить операцию.
Хоть в большинстве случаев процедура осуществляется лазером, считается быстрой и безболезненной, лучше подождать – возможно, все нормализуется самостоятельно.
Необходимость хирургической операции обычно связана с развитием микротии, когда слух ребенка значительно снижен. Врачам требуется восстановить хрящ.Внешнее ухо делают на искусственном каркасе или используют естественный материал. В последнем случаи берутся собственные хрящи, а именно ребро ребенка. Такие операции разрешено проводить с 6 лет.
Воссоздать ухо искусственным путем можно уже у трехлетнего малыша.
Микротия
Обратите внимание! Существует возможность применить протез, который будет играть роль наружного уха и позволит восстановить слух. При этом крохе не придется переносить операцию, которая в любом случае принесет стресс для организма. Протезы настолько удобны и хорошо держатся, что с ними можно спать и даже плавать.
Обычно родители обращаются к хирургам с просьбой устранить лопоухость. Подобную процедуру нужно успеть провести до 6 лет, до того момента, когда полностью сформируется хрящ. В этом возрасте можно достигнуть наилучшего эффекта.
Молодые родители часто беспокоятся о том, меняется ли форма ушей у младенцев. Они боятся, что над подросшими малышами будут смеяться сверстники, и начинают обдумывать план операции. Изменить форму можно, обычно это происходит по мере взросления крохи без стороннего вмешательства. Главное, чтобы не страдал слух малыша, к чему приводят некоторые деформации.
Деформация ушной раковины: причины и диагностика — Сайт о заболеваниях глаз и их лечении
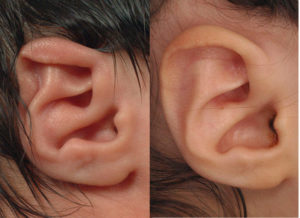
Деформация ушных раковин – это врожденные или приобретенные дефекты строения наружного уха. Нередко деформация наружного уха приводит к потере функциональности ушей, оказывает влияние на речевую функцию. Такой вид патологии может затронуть одно или оба уха.
Исправлением дефекта наружного уха занимаются хирурги эстетической медицины, пластические хирурги. Перед операцией пациент обследуется — больной получает направление на консультацию врача-отоларинголога, врачом будет проведено исследование слуховой функции пациента.
Ушные раковины представляют собой хрящевую ткань (эластичный хрящ), покрытую кожей. Хрящи ушной раковины – это сложной формы упругий хрящ, нижняя часть которого называется мочкой уха. Хрящевая ткань чувствительна к различным повреждениям, любые травмы приводят к деформации ушной раковины.
Ушная раковина – это своего рода приемник звуковых волн; складки ушной раковины создают небольшие частотные искажения при передаче звука в слуховой проход, что позволяет мозгу определить, откуда идет звук.
Любые деформации хрящевой ткани приводят к нарушению функции ушной раковины, нарушению функции ушей в целом.
Врожденная или приобретенная деформация наружного уха часто нарушает пропорциональность черт лица, нарушает общее восприятие образа, вызывает формирование комплексов, ощущение физической неполноценности у человека.
Классификация деформаций ушной раковины
Деформации хряща ушной раковины делятся на врожденные и приобретенные дефекты. Врожденная деформация ушной раковины возникает под влиянием неблагоприятных факторов на раннем этапе развития эмбриона.
На 4 неделе развития появляется зачаток внутреннего уха, к 7 неделе элементы среднего уха, наружное ухо формируется из элементов, которые окружают жаберную щель на 8 неделе беременности.
Любые неблагоприятные события (воспалительные процессы, сифилис и другие заболевания) в первом триместре беременности могут привести к деформации ушной раковины, к патологии развития ушей.
Ушная раковина до определенного периода развивается независимо от других сегментов уха, поэтому нередко формируются изолированные дефекты ушной раковины. Дефекты ушной раковины бывают частичными, субтотальными и тотальными.
Виды деформаций наружного уха
Врожденные деформации ушной раковины делятся на определенные виды:
- Лопоухость. Угол прилежания ушной раковины к костям черепа увеличен.
- Деформация завитка. Считается выражением атавизма, имеет несколько разновидностей дефекта. Если завитка нет, ушная раковина острая в верхней части уха, едва выражен бугорок Дарвина — ухо сатира или фавна. Завитка нет, в верхней части бугорок Дарвина, которой хорошо выступает — ухо макаки. Сильно развит верхний крап завитка, в отличие от остальных частей ушной раковины, загнут вниз и вперед — кошачье ухо (встречается различных степеней уродства). Другие деформации.
- Деформация мочки уха: отсутствие мочки, прирастание к костям черепа, раздвоение, увеличение размера.
- Ушные раковины свернутые. При таком дефекте происходит перегиб верхней части хрящевой ткани ушной раковины вперед и вниз.
- Микротия. Когда ушная раковина слишком маленькая или недоразвита, ставят диагноз – микротия. Микротия бывает трех степеней:
Первая степень микротии – ушная раковина имеет более или менее нормальное строение.
Вторая степень микротии – происходит сильное изменение в строении ушной раковины, отдельные части сложно распознавать, представляет собой комковатый конгломерат из жира, кожи, в некоторых случаях хряща.
Третья степень микротии – вместо ушной раковины наблюдается наличие бесформенных комков. Такой тип микротии встречается односторонний и двусторонний. Часто нарушению сопутствуют другие патологии развития: атрезия наружного слухового прохода, недоразвитие среднего уха. В то же время внутреннее ухо в большинстве случаев нормальное, сохранено восприятие высоких звуков и костная проводимость.
- Макротия. Чрезмерно большие ушные раковины, возникшие в результате аномалии развития. В большинстве случаев относится к спорадическим порокам (причины развития порока неизвестны).
Приобретенные деформации ушной раковины встречаются так же часто, как врожденные. В числе наиболее часто встречающихся деформаций находятся: келоидные рубцы, деформация уха в результате воспалительного процесса, травмы. Опухоли околоушной области так же могут привести к формированию дефекта хряща. Отсутствие ушной раковины в результате травмы считается самой тяжелой патологией.
Особенности хирургической коррекции дефектов
Одно из сложнейших направлений пластической хирургии – это отопластика, исправление дефектов ушной раковины. Ушная раковина представляет собой эластичный тонкий хрящ, который имеет плавные изгибы и определенную кривизну по краю ушной раковины. Кожа на ушной раковине очень тонкая, кровоснабжение ушной раковины не обильное, в отличие от кровоснабжения на других участках лица.
Большинство дефектов ушной раковины хорошо определяется сразу после рождения малыша. Для того чтобы избежать психологических проблем, операцию по восстановлению нормальной формы ушной раковины проводят в возрасте до 9 лет.
Методика для проведения отопластики подбирается индивидуально для каждого пациента, в зависимости от степени дефекта, вида дефекта.
Пациентам, которые получили травму ушной раковины, отопластика рекомендована через полтора года после травмирования органа.
При подготовке к операции пациента оповещают о возможных рисках, об ожидаемом результате по восстановлению органа, о течение послеоперационного периода. Затем врач фотографирует ушные раковины в нескольких проекциях.
Для того чтобы дополнить ушную раковину элементами, которых не хватает, уши прижимают к голове по методике Гонзаллес-Вола. На наружной поверхности ушей появляются складки, которые затем воссоздают на операционном столе.Операция проводится в несколько этапов, с интервалом в несколько месяцев. Такое длительное восстановление требуется из-за сложности лечения, чрезмерного рубцевания тканей после операции. Для восстановления ушной раковины применяют реберный хрящ или хрящи донора. Тяжелые формы деформации ушной раковины устраняют под общим наркозом, небольшие деформации лечат с применением местной анестезии.
Первый этап операции состоит из моделирования и проведения определенных действий для создания новой ушной раковины. Производят разрез, создавая лоскут из краниальной надкостницы, лоскут загибают в сторону наружного слухового прохода. Иссекают хрящ ребра, помещают под кожу на височно-челюстной соединительнотканной оболочке, разрез зашивают и накладывают тугую повязку.
Второй этап операции проходит спустя некоторое время, в зависимости от сроков приживления хрящевого каркаса. Приживленный хрящевой каркас вместе с кожей отсоединяется, и начинается формирование ушной раковины. Наружную сторону новой ушной раковины покрывают лоскутом кожи, такую же процедуру проводят с участком височно-челюстной области. Пластика ушей может занять около года.
Приобретенные дефекты ушной раковины (уши борца) корректируют в направлении воссоздания естественной анатомической формы ушей.
С тыльной стороны уха проводится разрез хрящевой ткани, восстанавливается естественная форма уха и накладывается фиксирующая повязка с валиками для поддержания восстановленной ушной раковины в новом положении.
В таком положении ушная раковина находится около недели, затем валики удаляются, через несколько дней снимаются швы. Для того чтобы восстановленные ушные раковины не травмировались в течение двух недель пациент носит фиксирующую повязку.
При пластике ушей большинство операций проходит через разрезы с задней стороны ушной раковины, что позволяет сделать следы операции незаметными. Иногда требуется фиксация ушных раковин с помощью специальных приспособлений (протекторов, повязки, фиксаторов колец) для предотвращения травм.
Возможные осложнения после отопластики
Послеоперационные осложнения наблюдаются очень редко. К ним относятся: образование больших рубцов, прорезывание швов, воспалительный процесс и нагноение. Осложнение в виде образования рубца может изменить внешний вид восстановленных ушных раковин, испортить эстетическое впечатление из-за возникшей асимметрии ушных раковин.
К самым тяжелым осложнениям после отопластики относится ишемический некроз хрящевой ткани ушей.
Пациенты после отопластики находятся под наблюдением врача в течение трех дней после операции для своевременного выявления послеоперационных осложнений.При проведении отопластики опытным врачом, при соблюдении методики и всех требований, эффект от лечения составляет около 90%. Повторно к проведению отопластики обращаются в случаях развития осложнений, неудачной коррекции ушной раковины.
Фотографии до и после коррекции ушей
В московских клиниках пластической хирургии имеются все возможности, чтобы устранить недостатки ушей различной степени выраженности с помощью современных хирургических методов.
Деформация ушных раковин: причины, симптомы, лечение
Деформация ушных раковин – распространённая патология, портящая общее впечатление об облике человека. Любые, даже незначительные изъяны привлекают внимание окружающих и нарушают психоэмоциональное состояние человека. Скорректировать недостатки можно только оперативными методами, так как ни один медикаментозный препарат не в состоянии изменить форму ушей.
https://www.youtube.com/watch?v=yrZfs8eUcas
Деформация ушных раковин
Общие сведения о деформации ушных раковин
Уши – органы со сложным строением, большая часть которых состоит из хряща и надхрящницы, только мочки из жировой ткани. Они закладываются на третьем месяце беременности, и продолжают расти всю жизнь.
Наиболее стремительный рост наблюдается в первые годы жизни, затем их рост замедляется.
Уже в 6-7 лет ухо ребенка на 95% соответствует размерам уха взрослого человека и именно в этом возрасте становятся заметными даже незначительные недостатки.
Неправильное формирование или расположение ушных раковин становятся заметными с рождения ребенка, в таком случае, с ранних лет, его следует осторожно подготавливать к необходимости хирургического вмешательства.
Если не исправить пороки, то деформация ушных раковин станет причиной постоянных насмешек ровесников. Такие дети замыкаются в себе, не умеют заводить новых друзей, впадают в депрессивное состояние.
Внешние изъяны приводят неправильному восприятию внешнего образа.
Самое симпатичное и обаятельное лицо портят слишком большие или маленькие уши, их отсутствие и неправильное строение.
Классификация деформаций ушных раковин
Так как аномалии органов слуха закладывается в период беременности, чаще определяют врожденную деформацию, которая имеет несколько видов:
- Деформация завитка – заострение уха, сглаженный или отсутствующий завиток, выступ на завитке.
- Недоразвитие – приплюснутые, уменьшенные или полностью несформировавшиеся органы. Часто сочетается с другими нарушениями: отсутствием слухового канала, дефектами части лица со стороны поражения. При двусторонней патологии нарушаются слуховые и речевые функции.
- Складывающиеся или свернутые ушные раковины – верхняя часть перегибается книзу. Чаще диагностируется у новорождённых детей, из-за неправильного положения в период внутриутробного развития.
- Лопоухость – слишком большой угол между ухом и поверхностью головы. От размера угла выделяют три стадии:
- первая – 31-45 градусов;
- вторая – более 45 градусов;
- третья – угол в 90 градусов.
- Макротия – избыточное разрастание хрящевой ткани. Почти всегда сопровождается лопоухостью или закрытием слухового прохода.
- Деформация мочки уха – нарушается строение только мочки (раздвоение, скручивание или срастание с головой).
Внимание! В редких случаях встречается сочетание 2 форм патологии, например лопоухость и заострение верхушки уха.
Кроме врожденных, выделяют приобретенные деформации ушных раковин. Они встречаются, как в детском, так и во взрослом возрасте. Возникают в результате травм и воспалительных процессов, поражающих хрящевую ткань.
Основные виды приобретенных деформаций ушных раковин:
- келоидный рубец – избыточное разрастание соединительной ткани после механических повреждений, воспалений или операций;
- утолщение хряща – разрастание хрящевой ткани, чаще диагностируется после сильных ударов;
- опухоль – изменение формы происходит в результате разрастания новообразований;
- отсутствие части уха — возникает после механических травм, обморожений, ожогов, ударов или неудачно проведенных операций.
Микротия – врожденный дефект ушной раковины или ее полное отсутствие
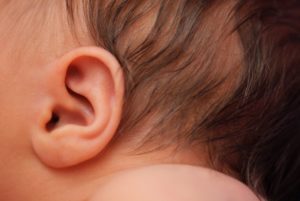
Микротия — это врожденный порок развития ушной раковины в виде недостаточного ее развития и/или деформации.
Эта аномалия почти в 50% сочетается с другими нарушениями пропорциональности лица и почти всегда — с атрезией (отсутствием) наружного слухового прохода.
В соответствии с данными различных источников микротия с атрезией наружного слухового прохода встречается у 1 из 10 000 – 20 000 новорожденных детей.
Как и любые другие физические дефекты, микротия значительно изменяет эстетичный вид человека, отрицательно сказывается на его психическом состоянии, является причиной формирования комплекса собственной неполноценности, а атрезия слухового прохода, особенно двусторонняя, является причиной задержки развития ребенка и инвалидности. Все это негативно сказывается на качестве жизни, особенно при двусторонней локализации патологии.
Причины и степени тяжести аномалии
У детей мужского пола, по сравнению с девочками, микротия и атрезия наружного слухового прохода наблюдаются в 2-2,5 раза чаще. Как правило, этот дефект односторонний и чаще всего локализуется справа, но приблизительно в 10% случаев патология носит двусторонний характер.
https://www.youtube.com/watch?v=n_pLeU-hI_Q
До настоящего времени причины патологии не установлены.
Предлагалось множество различных гипотез ее развития, например, влияние вирусов, в частности, вируса кори, повреждение кровеносных сосудов, токсическое действие на плод различных препаратов, принимаемых женщиной в период беременности, сахарный диабет, влияние неправильного образа жизни (прием алкогольных напитков, курение, стрессовые состояния) беременной женщины и факторов окружающей среды и т. д.
Однако все эти гипотезы не выдержали испытания — при дальнейшем изучении ни одна из них не подтвердилась. Доказано наличие наследственной предрасположенности у части новорожденных, однако эта причина не является определяющей. Даже в семьях, в которых у обоих родителей имеется микротия, чаще всего дети рождаются с нормальными ушными раковинами и наружными слуховыми проходами.
В 85% случаи заболевания носят спорадический (рассеянный) характер. Лишь 15% являются одним из проявлений наследственной патологии, причем из них половину случаев составляет двусторонняя микротия. Кроме того, рассматриваемая аномалия может быть одним из проявлений таких наследственных заболеваний, как синдромы Конигсмарка, Тричера-Коллинза, Гольденхара.
Двусторонняя врожденная патология с атрезией слухового канала без слухового протезирования с младенческих лет приводит к задержке развития речи, восприятия, памяти, процессов мышления, логики, воображения, формирования понятий и представлений и т. д.Тяжесть аномального состояния варьирует от умеренного уменьшения размеров и незначительно выраженной деформации ушной раковины вплоть до полного ее отсутствия (анотия) и атрезии наружного слухового прохода. Большое число существующих классификаций врожденной аномалии органов слуха основаны на этиопатогенетических и клинических признаках. В зависимости от выраженности патологии различают четыре ее степени:
- I степень — ушная раковина незначительно уменьшена, наружный слуховой проход сохранен, но его диаметр несколько уже, по сравнению с нормой.
- II степень — ушная раковина частично недоразвита, слуховой проход очень узкий или отсутствует, восприятие звуков частично снижено.
- III — ушная раковина представляет собой рудимент и имеет вид зачатка, слуховой проход и барабанная перепонка отсутствуют, слух значительно снижен.
- IV — анотия.
Однако наличие микротии у новорожденного большинством пластических хирургов оценивается в соответствии с классификацией H. Weerda, отражающей степени изолированной аномалии развития только ушной раковины (без учета изменений слухового прохода):
- Микротия I степени — ушная раковина уплощена, согнута и вросшая, имеет меньшие, по сравнению с нормальными, размеры, мочка деформирована, но все элементы анатомически мало изменены и легко узнаваемы.
- Микротия II степени — малых размеров опущенная ушная раковина, верхняя часть которой представлена недоразвитым, как бы свернутым, завитком.
- Микротия III степени представляет собой наиболее тяжелую форму. Это глубокое недоразвитие уха, проявляющееся в наличии лишь рудиментарных остатков — кожно-хрящевого валика с мочкой, только мочки или полного отсутствия даже рудиментов (анотия).
Хирурги-отоларингологи чаще пользуются классификацией H. Schuknecht. Она наиболее полно отражает специфику аномалии развития в зависимости от изменений слухового прохода и степени снижения слуха, и помогает в выборе тактики лечения. Эта классификация основана на типах атрезии слухового прохода:
- Тип “A” — атрезия отмечается только в хрящевом отделе наружного слухового прохода. При этом имеется снижение слуха I степени.
- Тип “B” — атрезия затрагивает как хрящевой, так и костный отделы. Слух снижен до II-III степени.
- Тип “C” — любые формы полной атрезии, гипоплазия барабанной перепонки.
- Тип “D” — полная атрезия, сопровождающаяся незначительным содержанием воздуха (пневматизацией) сосцевидного отростка височной кости, неправильным расположением капсулы лабиринта и канала лицевого нерва. Такие изменения являются противопоказанием к проведению хирургических операций по улучшению слуха.
Операция по восстановлению ушной раковины и функций слуха при микротии
Микротия II степени
Этапы реконструкции ушной раковины
В связи с тем, что обычно ушные аномалии сочетаются с проводной (кондуктивной) тугоухостью, а иногда встречаются и в сочетании последней с сенсоневральной формой, операции реконструктивного характера представляют собой достаточно сложную проблему и планируются пластическим хирургом совместно с хирургом-отолоарингологом. Врачи этих специальностей определяют возрастной период ребенка для осуществления хирургического вмешательства, а также хирургические методы, этапы и последовательность оперативного лечения.
В сравнении с устранением косметического дефекта, восстановление слуха при наличии сопутствующей атрезии является более приоритетной задачей. Детский возраст значительно затрудняет проведение диагностических исследований.
Однако при наличии видимых врожденных дефектов у ребенка в раннем возрасте в первую очередь проводится исследование функции слуха посредством таких объективных методик, как регистрация вызванной отоакустической эмиссии, акустическая импедансометрия и др.
У детей старше четырех лет диагностика остроты слуха определяется по степени восприятия разборчивой разговорной и шепотной речи, а также с помощью проведения пороговой аудиометрии. Кроме того, проводится компьютерная томография височной кости в целях детализации имеющихся анатомических нарушений.
Определенную сложность представляет собой и определение возраста для проведения реконструктивной операции у детей, поскольку рост тканей может изменить полученные результаты в виде полного закрытия наружного слухового прохода или/и смещения ушной раковины.
В то же время, позднее протезирование слуха даже при односторонней тугоухости приводит к задержке речевого развития ребенка, трудностям при школьном обучении, психологическим и поведенческим проблемам и, кроме того, существенной пользы в плане восстановления слуха уже не приносит.
Поэтому хирургическое вмешательство, как правило, планируется индивидуально на возраст от 6 до 11 лет.До хирургического восстановления функции слуха, особенно при двусторонней тугоухости, в целях нормального развития речи рекомендуется использование слухового аппарата, основанного на восприятии звуковой костной вибрации, а в случае наличия наружного слухового прохода — стандартного слухового аппарата.
Восстановление ушной раковины
Единственным и достаточно эффективным вариантом коррекции эстетической части врожденной аномалии развития является многоступенчатое частичное или полное хирургическое восстановление ушной раковины, длительность которого занимает около 1,5 и более лет.
Пластическая реконструкция основана на таких эстетических характеристиках, как величина и форма уха, расположение по отношению к другим отделам лица, величина угла между его плоскостью и плоскостью головы, наличие и положение завитка и ножки противозавитка, козелка, мочки и т. д.
Выделяют 4 принципиально важных этапа хирургической реконструкции, которые, в соответствии с индивидуальными особенностями, могут быть различными в отношении последовательности и технического выполнения:
- Моделирование и формирование хрящевого каркаса для будущей ушной раковины. Самым подходящим материалом для этого является фрагмент здорового уха или хрящевого соединения 6, 7, 8 ребер, из которых моделируется ушной каркас, максимально точно сходный с очертаниями уха. Кроме этих материалов возможно использование донорского хряща, силиконового или полиамидного импланта. Применение синтетического или донорского материалов позволяет смоделировать каркас до операции и сэкономить время последней, однако их недостаток состоит в высокой степени вероятности отторжения.
- Под кожей в зоне недоразвитого или отсутствующего уха формируется «карман», в который устанавливается подготовленный хрящевой имплант (каркас), приживление которого длится на протяжении 2 – 6-и месяцев. На этом этапе иногда осуществляется перемещение имеющейся мочки.
- Создание основы наружного уха путем отделения от головных тканей со стороны здоровой заушной области кожно-хряще- фасциального блока, придание ему необходимого анатомического положения и моделирование анатомических ушных элементов. Закрытие образованного за ухом дефекта осуществляется посредством свободной кожной складки или свободного кожного трансплантата, взятого из кожи ягодицы в области, расположенной ближе к тазобдедренному суставу.
- Приподнимание полностью сформированного ушного блока в целях коррекции в анатомически правильном положении, его фиксация, дополнительное моделирование козелка и углубление ушной раковины. Продолжительность последнего этапа также составляет приблизительно около 4 – 6-и месяцев.
Восстановительный период может сопровождаться формированием асимметрии между реконструированным и здоровым ухом, изменением положения трансплантированного каркаса в результате образования рубцов и т. д.
Коррекция этих осложнений осуществляется путем проведения простых дополнительных операций.
В случаях наличия микротии с атрезией слухового канала хирургическое его восстановление производится до проведения пластической операции.
