Матка во время беременности сокращается матка
Сокращение матки во время беременности
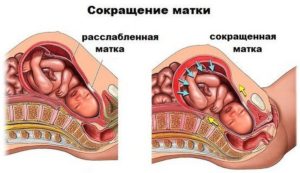
С проблемой сокращения матки при беременности будущая мама может столкнуться как в первом триместре, так и незадолго до начала родов. Матка – большой полый мышечный орган, и когда он сокращается, гинеколог сообщает женщине о тонусе. Избыточное напряжение матки называют гипертонусом.
Это состояние является серьезным поводом для волнения, так как угрожает нормальному течению беременности. В последнее время такое осложнение у женщин в положении встречается все чаще.
Именно поэтому каждая будущая мама должна понимать, что означает гипертонус матки, как это происходит и что предпринять, чтобы сохранить малыша.
Чаще всего гипертонус появляется на первых порах беременности. Это не болезнь, а только один из симптомов какого-либо нарушения в работе организма. Молча терпеть болезненное сокращение матки в надежде на «само пройдет» нельзя, ведь такое состояние свидетельствует о вероятности спонтанного выкидыша.
Почему возникает гипертонус
Причин появления неприятного дискомфорта много и в большинстве случаев гипертонус развивается на почве не одного, а нескольких факторов.
Первое место в этом списке принадлежит гормональным нарушениям. Во время вынашивания ребенка может произойти угасание функции яичников, из-за чего в организме будущей мамы снижается концентрация эстрогенов и прогестерона, или же активизируется выработка мужских половых гормонов в коре надпочечников и/или придатках. Речь идет о так называемой гиперандрогении.
Такой гормональный дисбаланс считают стертой формой заболеваний эндокринной этиологии, которые развиваются и протекают без каких-либо видимых признаков.
Небеременной женщине подобное расстройство ничем не грозит, но во время беременности, когда все органы и системы организма испытывают огромную нагрузку, оптимальное соотношение мужских и женских гормонов неизбежно нарушается.Сокращение мышц матки нередко провоцируют различные воспалительные заболевания органов малого таза, миомы (опухолевые образования), аномалии и пороки развития матки, неоднократные искусственные прерывания беременности в прошлом. Кроме того, гипертонус могут вызывать заболевания, которые сопровождаются высокой температурой тела (например, ангина).
Нежелательное сокращение шейки матки часто возникает на нервной почве. Депрессия, высокая тревожность женщины незадолго до беременности и после ее наступления может обернуться гипертонусом.
Среди остальных причин сокращения матки можно отметить:
- подготовку организма к родовой деятельности, если повышенный тонус появился на поздних сроках беременности. Это так называемые ложные схватки;
- начало родов;
- эндометриоз;
- чрезмерные физические нагрузки;
- сильное растяжение мышц матки, если орган слишком быстро увеличивается в размерах. Такое случается, когда беременность многоплодная или малыш очень крупный.
Последствия сильного сокращения матки
Гипертонус матки на ранних сроках такого деликатного положения, как беременность, врачи считают очень опасным состоянием.
Сильное сокращение маточных мышц может спровоцировать не только отмирание плодного яйца или прекращение развития плода, но и самопроизвольный аборт.
Сокращение матки, которое женщина начинает испытывать в период второго или третьего триместра беременности, также не сулит ничего хорошего: возможны поздний выкидыш, преждевременный роды и развитие истмико-цервикальной недостаточности.
На здоровье не рожденного еще малыша гипертонус отражается в виде недостаточного поступления крови к плаценте, внутриутробного кислородного голодания, замедленного роста и развития. Чем больше срок беременности, тем выше вероятность отслойки плаценты или появления на свет недоношенного малыша.
Симптомы патологии
Ощущения от сокращения матки во время беременности самые разнообразные – от неприятных до откровенно болезненных. Итак, по каким признакам будущей маме можно догадаться о том, что ее матка находится в тонусе?
При сокращении мышц матки женщину, как правило, беспокоит тяжесть внизу живота. Также боль охватывает область лобка, «тянет» поясницу, и в целом сильно напоминает ощущения, которые испытывают многие представительницы прекрасного пола накануне менструации.
Врачи сходятся во мнении, что нет причин для беспокойства, если сокращение матки не сильное: орган таким образом готовится к естественному родоразрешению. А вот частые, болезненные и продолжительные по времени спазмы в нижней части живота должны настораживать – возможно, беременной понадобится немедленная госпитализация.
Как понять, что пришло время обратиться за врачебной помощью? Перечислим тревожные симптомы:
- Первые месяцы «интересного» положения – самые опасные в этом плане. Будущей маме нужно срочно проконсультироваться с гинекологом, если ее беспокоят боли при сокращении матки внизу живота и в пояснице.
- Регулярный характер сокращений и проявления дискомфорта с определенной частотой может указывать на начало преждевременной родовой деятельности.
- Сокращение матки и выделение некоторого количества крови из влагалища свидетельствуют про отторжение эмбриона.
- «Окаменевший живот» и болезненные сокращения — очень опасный симптом, поэтому нужно без промедления вызывать скорую помощь. Только благодаря своевременной медицинской помощи у женщины есть шанс избежать плачевных последствий.
Как устранить сокращение в матке при беременности
Если будущая мама только время от времени чувствует, как сокращается матка, и это не доставляет ей сильного дискомфорта, можно улучшить свое состояние без «заключения» в стационар и капельниц.
Запаситесь успокоительными средствами и спазмолитиками – это первое, что нужно сделать, если у вас есть подозрения насчет тонуса матки. Подойдет Персен, Глицин, Новопассит, препараты валерианы, Но-шпа, суппозитории Папаверин.
Кстати, Но-шпа – это лекарство, которое всегда должно быть под рукой у беременной женщины. По поводу дозировок лучше проконсультироваться со своим гинекологом заранее, чтобы не растеряться в ответственный момент. Обычно эти препараты эффективно снижают мышечный тонус.
Приняв лекарство, будущей маме нужно, по возможности, прилечь и отдохнуть.
Если с такой проблемой вам уже довелось столкнуться не один раз, откажитесь на некоторое время от половой жизни: при оргазме матка сильно сокращается, что может стать причиной выкидыша на любом сроке.
Помимо перечисленных выше лекарственных средств гинеколог, скорее всего, порекомендует будущей маме обратить внимание на препарат Магне-В6. В состав этого комбинированного средства входят магний и кальций. Медицинская наука окрестила эти вещества функциональными антагонистами.
Это значит, что они обладают способностью заменять друг друга, то есть в клетку, которая содержит соединения магния, кальций никогда не проникнет. Таким образом Магне-В6 расслабляет спазмированные мышцы матки, а также защищает сосуды от образования тромбов.
Витамин В6 в свою очередь помогает организму справиться со стрессом на клеточном уровне. Прием препарата разрешен с 5 – 6 недели «интересного положения» вплоть до самых родов.
Однако если вы уже начали пить какое-нибудь витаминное средство, обязательно обсудите возможность приема Магне-В6 со своим врачом.В связи с тем, что кальций может проникать в клетку, тем самым вызывая повышение тонуса матки, беременным назначают лекарственные препараты Нифедипин и Коринфар.
Действующие вещества в их составе «не пускают» минерал внутрь клетки и препятствуют, таким образом, развитию гипертонуса.
Такие лекарства принадлежат к группе блокаторов кальциевых каналов, их также считают «скорой помощью» в случаях беременности, когда плод находится в опасности.
При гипертонусе матки беременным нередко назначают лекарства, активные компоненты которых подавляют синтез простагландинов в организме.
Простагландины – это физиологически активная группа веществ, которые в минимальных количествах производят различные ткани организма, но их влияние на состояние человека поистине огромно.
От простагландинов зависит расслабление гладкой мускулатуры стенок сосудов кровеносной системы и бронхов, сокращение и расслабление гладкой мускулатуры стенок желудка и кишечника, при их участии происходит процесс повышения температуры тела и выработки желудочной кислоты и слизи.
Именно от деятельности этих веществ зависит сокращение матки, приводящее к гипертонусу во время беременности. Для уменьшения количества простагландинов в организме будущим мамам часто назначают препарат Индометацин (со срока 18 – 20 недель по 30 – 32 недель).Обратите внимание, что все упомянутые препараты беременная женщина может принимать исключительно с разрешения и под наблюдением лечащего врача.
Если медикаментозная терапия не возымеет должного эффекта, а регулярные схваткообразные боли никуда не исчезнут, угроза самопроизвольного прерывания беременности возрастает в разы. А при появлении крови из половых путей вопрос о госпитализации беременной становится как никогда актуальным. Будущей маме нужно немедленно позвонить в «скорую» и до ее прибытия находится в постели.
Диагностика гипертонуса матки при беременности
В условиях стационара женщину ждет влагалищное обследование. Самым важным методом является ультразвуковое исследование, которое дает возможность увидеть, в каком состоянии находится матка, оценить степень риска относительно прерывания беременности даже на небольшом сроке и вовремя назначить спасительный способ лечения, чтобы сохранить плод.
Если гипертонус присутствует, экран аппарата отобразит, что на одном из участков матки толщина мышечного слоя заметно увеличилась. Это указывает на повышенный тонус мышц. После УЗИ женщина сдаст анализ на уровень гормонов в крови и суточную порцию мочи на наличие гиперандрогении, пройдет обследование на половые инфекции.
Пациентке, которая попала в больницу для сохранения беременности, показан постельный режим, прием седативных и спазмолитических лекарственных средств. Также назначают курс комбинированных витаминов и препаратов прогестерона.
Дополнительный прогестерон нужен будущей маме вплоть до 17 – 18 недели гестации.
Позже, когда плацента полностью сформируется и начнет сама продуцировать этот «беременный» гормон, недостатка в нем женский организм испытывать не будет.
Если была подтверждена гиперандрогения, на выручку приходят лекарства, которые нормализуют соотношение женских и мужских половых гормонов в организме беременной (Метипред, Дексаметазон). Во время лечения врачи внимательно следят за показаниями анализов: если уровень гормонов постепенно возвращается к норме, значит, дозы препаратов подобраны правильно. В другом случае дозировку корректируют.
Случается, что сильное сокращение матки провоцирует начало родов еще до наступления 34 недели, тогда к лечению тут же подключают токолитики – препараты, которые расслабляют спазмированные мышцы матки и подавляют родовой процесс.
К этой группе относятся сульфат магния, антагонисты кальция и отдельные противовоспалительные средства. Все нюансы лечения – дозировки препаратов, продолжительность, схему – врач определит, руководствуясь состоянием пациентки.
Иногда маточный гипертонус запускает механизм родовой деятельности еще раньше – в 25 – 28 недель, например. Этот период считают самым неблагоприятным для недоношенного ребенка – его шансы на выживание практически нулевые. К счастью, после 28 недели беременности они резко возрастают.Когда угроза преждевременных родов становится реальной, лечение такой беременной преследует одну цель – стимулировать развитие легких ребенка. Для этого часто назначают Дексаметазон. Как правило, это возможно, если удается продлить беременность хотя бы на 2 – 3 дня.
Как не допустить развития сокращения матки
Лучшая профилактика гипертонуса – полное обследование женщины еще до наступления беременности.
Очень важно уделить своему здоровью достаточно внимания, чтобы исключить инфекционные заболевания органов малого таза, поскольку именно они оказывают большое влияние на репродуктивную способность женщины.
Также не лишней будет консультация с такими специалистами, как гинеколог-эндокринолог и психотерапевт.
Если беременность уже есть, будущей маме нужно больше отдыхать, отказавшись от любых физических и эмоциональных нагрузок. При любых, даже незначительных симптомах тонуса матки нужно в обязательном порядке консультироваться со своим гинекологом.
Упражнение для быстрого расслабления.
Матка: строение, изменение при беременности и родах
Чтобы понимать, как сохранить здоровье, человеку очень важно знать строение своего тела.
Элементарные знания по анатомии и физиологии могут помочь женщине избежать проблем при зачатии, беременности и родах, а также предотвратить различные заболевания репродуктивной сферы. Поэтому полезно узнать о таком важном органе женской половой системы, как матка: каким образом она устроена и как изменяется в течение жизни, при вынашивании и рождении ребенка.
Что такое матка и где она расположена
Матка – это орган репродуктивной системы у женщины, в котором развивается плод с момента выхода оплодотворенной яйцеклетки из маточной трубы до появления ребенка на свет. По форме она напоминает перевернутую грушу.
Располагается матка в малом тазу между мочевым пузырем и прямой кишкой. Положение ее может меняться в течение дня: при наполнении органов мочевыделительной и пищеварительной системы она немного сдвигается, а после мочеиспускания или дефекации возвращается на прежнее место. Но самое заметное изменение позиции матки наблюдается одновременно с ее ростом при беременности, а также после родов.
Строение матки
С помощью УЗИ матки можно увидеть, что она состоит из трех структурных частей. Верхняя выпуклая сторона называется дном, средняя расширенная часть – телом, а нижняя узкая – шейкой матки.
Шейка состоит из перешейка, удлиненного цервикального канала и влагалищной части. Внутри матка полая. Полость ее сообщается с нижней стороны с просветом влагалища, а по бокам – с каналами маточных труб.
Стенка органа трехслойная:
1 Самый внешний слой, обращенный к полости малого таза, называется периметрий. Эта оболочка тесно связана с наружными покровами мочевого пузыря и кишечника, состоит из клеток соединительной ткани.
2 Средний, самый толстый слой – миометрий, включает три слоя мышечных клеток: наружный продольный, круговой и внутренний продольный – они названы так по направлению мышечных волокон.
3 Внутренняя оболочка, эндометрий, состоит из базального и функционального слоя (обращенного в полость матки). Содержит эпителиальные клетки и много желез, в которых образуются выделения матки.В шейке матки больше соединительной плотной коллагеновой ткани, а мышечных волокон меньше, чем в других частях органа.
Стенка матки пронизана многочисленными кровеносными сосудами. Артериальную кровь, насыщенную кислородом, приносят парные маточные артерии и внутренние ветви подвздошной артерии. Они ветвятся и дают начало сосудам меньшего калибра, которые снабжают кровью всю матку и ее придатки.
Кровь, которая прошла по капиллярам органа, собирается в сосуды большего калибра: маточные, яичниковые и внутренние подвздошные вены. Кроме кровеносных сосудов, в матке есть и лимфатические.
Жизнедеятельностью тканей матки управляют гормоны эндокринной системы, а также нервная система. В стенку матки входят ответвления тазовых внутренностных нервов, связанных с нижним подчревным нервным сплетением.
Связки и мышцы матки
Чтобы матка сохраняла свое положение, она удерживается в полости малого таза соединительнотканными связками, из которых самые известные:
Интересно! Эндометриоз: симптомы и методы лечения
1 Парные широкие связки матки (правая и левая) прикрепляются к оболочке брюшины. Анатомически они связаны со связками, которые фиксируют положение яичников.
2 Круглая связка содержит и соединительнотканные, и мышечные клетки. Она начинается от стенки матки, проходит через глубокое отверстие пахового канала и соединяется с клетчаткой больших половых губ.
3 Кардинальные связки соединяют нижнюю часть матки (вблизи шейки) с мочеполовой диафрагмой. Такая фиксация защищает орган от смещения в левую или правую сторону.
Посредством связок матка соединяется с маточными трубами и яичниками, что обеспечивает правильное взаимное расположение органов женской половой системы.Кроме связок, правильное расположение органов малого таза, в том числе и матки, обеспечивает совокупность мышц, которая называется тазовым дном. В состав его наружного слоя входят седалищно-пещеристая, луковично-губчатая, поверхностная поперечная и наружная мышцы.
Средний слой называется мочеполовой диафрагмой, он содержит мышцу, сжимающую мочеиспускательный канал и глубокую поперечную мышцу. Внутренняя тазовая диафрагма объединяет лобково-копчиковую, седалищно-копчиковую и подвздошно-копчиковую мышцы. Мышцы тазового дна препятствуют деформации органов, которая повлекла бы за собой нарушение их кровоснабжения и выполнения функций.
Размеры матки
Когда девочка рождается, длина ее матки составляет около 4 см. Увеличиваться она начинает с 7 лет. После окончательного формирования репродуктивной системы во время полового созревания матка достигает размеров 7-8 см в длину и 3-4 см в ширину. Толщина стенок в разных частях органа и в разные фазы менструального цикла изменяется от 2 до 4 см. Вес ее у нерожавшей женщины – около 50 г.
Самые значительные изменения размеров матки приходятся на период беременности, когда за 9 месяцев она увеличивается до 38 см в длину и до 26 см в диаметре. Вес возрастает до 1-2 кг.
После родов матка женщины уменьшается, но уже не возвращается к исходным параметрам: теперь ее вес равняется примерно 100 г, а длина – на 1-2 см больше, чем до зачатия. Такие размеры сохраняются в течение всего детородного периода, после вторых и последующих родов заметного увеличения не происходит.
Когда репродуктивный период жизни женщины завершается, и наступает менопауза, матка уменьшается в размерах и массе, стенка становится тоньше, а мышцы и связки нередко ослабевают. Уже через 5 лет после окончания менструаций орган возвращается к размерам, которые были при рождении.
Матка при беременности
В течение каждого менструального цикла у женщины репродуктивного возраста происходят периодические изменения в строении матки. Больше всего они затрагивают функциональный эндометрий.
В начале цикла организм женщины готовится к возможному наступлению беременности, поэтому эндометрий утолщается, в нем появляется больше кровеносных сосудов. Увеличивается количество выделений из матки, которые поддерживают жизнеспособность сперматозоидов.
Если зачатие не состоялось, после гибели вышедшей из фолликула яйцеклетки функциональный слой постепенно разрушается под действием гормонов, а во время месячных его ткани отторгаются и выводятся из полости матки. С началом нового цикла эндометрий восстанавливается.
Если яйцеклетка оплодотворена, и беременность наступила, начинается непрерывный рост матки. Увеличивается толщина функционального эндометрия: он больше не отторгается, ведь месячные прекратились.
Слой пронизывается еще большим количеством капилляров и снабжается кровью обильнее, чтобы обеспечить кислородом и питательными веществами сам орган (который интенсивно растет) и малыша, развивающегося в полости матки.
Интересно! Профилактика гинекологических онкологических заболеваний
Возрастает и объем миометрия. Его веретеновидные клетки делятся, удлиняются и увеличиваются в диаметре. Максимальной толщины (3-4 см) слой достигает примерно к середине беременности, а ближе к родам он растягивается и из-за этого становится тоньше.
Во время регулярных осмотров, начиная с 13-14 недели беременности, гинеколог определяет высоту дна матки. К этому сроку ее верхняя часть из-за увеличения размеров органа выходит за пределы малого таза.
К 24 неделе дно матки достигает уровня пупка, а на 36 неделе его высота максимальна (прощупывается между реберными дугами). Затем, несмотря на дальнейший рост живота, матка начинает опускаться из-за продвижения ребенка вниз, ближе к родовым путям.
Шейка матки в период беременности уплотнена и имеет синюшный оттенок.
Ее просвет прикрыт слизистой пробкой, которая защищает полость матки от инфекций и других неблагоприятных факторов (читайте об отхождении пробки на сайте moe1.ru).Из-за стремительного роста матки и смещения с привычного места, ее связки натягиваются. При этом могут возникать боли, особенно в третьем триместре и при резких телодвижениях.
Сокращение матки во время беременности и родов
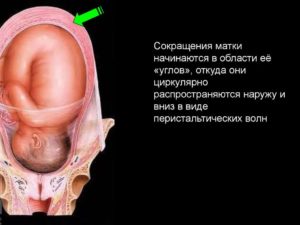
Миометрий (средний, самый толстый слой матки) содержит клетки гладкомышечной ткани. Их движениями нельзя управлять сознательно, процесс сокращения волокон происходит под действием гормонов (в первую очередь – окситоцина) и вегетативной нервной системы. Мышечные волокна миометрия сокращаются в период месячных: так обеспечивается изгнание выделений из полости матки.
Во время вынашивания малыша матка тоже иногда сокращается. Ее поверхность твердеет, а беременная может ощущать боль или тяжесть в животе.
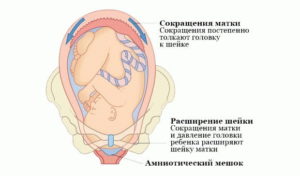
Такое бывает либо из-за угрозы выкидыша (гипертонус), либо во время тренировочных схваток, которые периодически происходят при вынашивании ребенка и готовят миометрий к родовой деятельности.
Самые сильные сокращения матки происходят во время схваток при родах. Когда мышцы миометрия сокращаются, с одной стороны наблюдается раскрытие шейки, с другой стороны дно матки начинает давить на плод для его продвижения по родовым путям. С приближением момента рождения малыша сокращения происходят все регулярнее и чаще.
Матка после родов
После рождения ребенка миометрий продолжает сокращаться, матка уменьшается, мышцы и связки возвращаются к исходному положению. Происходит заживление раневой поверхности эндометрия, образующейся при отделении плаценты. Периодические сокращения органа, сопровождающиеся очищением полости от остатков плаценты и кровянистых выделений после родов (лохий) продолжается до 1,5 месяцев.
Активнее всего матка сокращается во время грудного кормления, это особенно ощутимо в первые дни после родов. Такое явление связано с выбросом окситоцина в кровь при раздражении кожи сосков.
Постепенно укорочение мышечных волокон приводит к пережатию поврежденных кровеносных сосудов, поэтому кровотечение останавливается.
Шейка матки после рождения ребенка растягивается и не восстанавливает свою первоначальную форму. По ее удлиненному зеву можно определить, рожала женщина или нет.
Матка – чрезвычайно важная часть репродуктивной системы, она выдерживает колоссальную нагрузку и претерпевает невероятные изменения при вынашивании малыша. От здоровья этого органа зависит способность женщины к продолжению рода.Сокращение матки после родов и во время беременности — Белая Клиника
Во время беременности в организме женщины происходят многочисленные изменения, необходимые для того, чтобы женщина смогла выносить ребенка. А после родов эти органы постепенно приходят в норму. И, разумеется, больше всего изменений претерпевает именно матка. Да и осложнения бывают чаще – матка после родов иногда приходит в форму далеко не сразу.
Именно об этом и пойдет речь в данной статье. Однако для того, чтобы получить полное представление о том, что происходит с маткой после родов, и какие осложнения могут подстерегать в послеродовый период, нужно точно знать, как она меняется во время родов. Тогда и понять все будет гораздо проще, а значит и вовремя заметить проблему.
Что же такое матка?
Для начала давайте немного освежим в памяти знания о том, что же такое матка. Врачи называют маткой полый мышечный орган женской половой системы. Матка является уникальным в своем роде органом – именно в ней развивается плод, из-за чего размеры матки за время беременности увеличиваются в десятки раз, возвращаясь после родов в первоначальное положение.
ЧИТАЙ ТАКЖЕ — Клиника предлагает спектр услуг
Матка состоит из двух основных частей – само тело матки, которое располагается в малом тазу, и шейка матки. Тело и шейка матки разделяются между собой промежуточной тканью, которая носит название перешеек. Матка имеет грушевидную форму, расположена шейкой вниз. А наивысшую точку матки принято называть дном матки.
Сами стенки матки состоят из трех различных слоев:
- Наружный слой матки – периметрий, который также называют серозной оболочкой.
- Внутренний слой матки – эндометрий.
Слизистая оболочка матки меняет свою структуру в зависимости от того, в какой фазе находится менструальный цикл. Если произошло оплодотворение, эндометрий становится более рыхлым, чтобы плодное яйцо могло без особого труда имплантироваться в нее.
И питательными веществами и кислородом на первых порах, пока не сформировалась и не начала полноценно функционировать плацента, также плодное яйцо снабжает именно эндометрий.
Если же беременность не наступает, слизистая оболочка матки (эндометрий) отделяется от стенок и выводится из полости матки вместе с менструальными выделениями.
- И, наконец, средний, промежуточный слой матки – миометрий.
Миометрий составляет основную часть тела матки, и именно он позволяет настолько сильно увеличиваться матке в своих размерах во время вынашивания малыша. В этот период в этом маточном слое протекает основная масса изменений, так или иначе связанных с протеканием беременности.
Для того чтобы матка могла увеличиваться по мере роста ребенка, клетки мышц – миоциты, начинают интенсивно делиться, образуя, таким образом, мышечные волокна. Кроме того, рост матки обеспечивается еще и утолщением и удлинением мышечных волокон. Кстати говоря, это происходит в большей степени уже во время первой половины беременности.
В норме женщина репродуктивного возраста имеет матку длиной примерно 8 сантиметров, а толщину – около 5. Если женщина еще ни разу не рожала, вес ее матки составляет примерно 50 грамм, а у уже родивших – примерно 100 сантиметров.
В конце же беременности размеры матки увеличиваются очень сильно – в длину становится около 38 сантиметров, а ее вес без плодных оболочек и ребенка – около 1200 грамм.
В том же случае, если у будущей матери многоводие, либо же беременность многоплодная, вес матки может быть еще больше – до 1500 – 1800 грамм.
Матка начинает увеличиваться примерно в 6 недель беременности – это соответствует второй неделе задержки начала менструации. Причем первое время матка увеличивается постепенно – сначала она увеличивается в переднезаднем размере, а потом, спустя непродолжительное время – и в поперечном.
В первые недели беременности при пальпации врач определяет асимметрию матки – один из ее углов выпячивает сильнее остальных. Объясняется это выпячивание тем, что именно в этом месте закрепилось плодное яйцо, которое быстро растет. Буквально через несколько недель плодное яйцо станет достаточно большим для того, чтобы заполнить всю полость матки, которая приобретет симметричную форму.
К концу восьмой недели беременности размеры матки увеличиваются в два раза, а всего через две недели – уже в три раза. К концу первого триместра – на 12 неделе беременности, матка увеличивается в четыре раза и выходит из малого таза, за верхний край лонного сочленения.
Исследование размеров матки
Для того чтобы врач мог определить, правильно ли протекает беременность, врач должен оценить положение матки, ее размер и плотность. Для этого необходимо провести двуручное исследование матки.
Для этого врач вводит во влагалище женщины средний и указательный пальцы правой руки. А левой рукой врач очень нежно и аккуратно надавит на переднюю брюшную стенку.
Приближая пальцы обеих рук, врач почувствует тело матки, определяя ее анатомические особенности.
Однако помните о том, что этот способ определения размера матки актуален только в первые двенадцать недель беременности. После этого матка выходит за нижний край малого таза, поэтому врач может прощупать ее через брюшную стенку. Именно с этого промежутка времени врач начинает измерять окружность живота и высоту стояния дна матки. Сокращенно это понятие называет «ВМД».Для того чтобы измерить ВМД и окружность живота, врачу понадобится либо тазомер, либо хотя бы обыкновенная сантиметровая лента. Перед исследованием будущая мама должна посетить туалет и опорожнить пузырь. Во время проведения всех этих измерении женщина должна лежать на спине.
Для того чтобы оценить течение беременности и развитие плода, врачи сравнивают полученные показатели с установленными и общепринятыми нормативами.
Однако помните о том, что как бы то ни было, но это лишь усредненные данные, поэтому в каждом конкретном случае врач при оценке состояния матки непременно будет учитывать индивидуальные особенности каждой конкретной женщины – ее телосложение, течение беременности и многое другое.
Однако средние цифры все же существуют, и их необходимо принимать во внимание – отклонение более пяти сантиметров служит поводом для серьезной тревоги:
- 16 недель беременности – ВДМ составляет около 6 – 7 сантиметров.
- 20 недель беременности – ВДМ составляет около 12 – 13 сантиметров.
- 24 недели беременности – ВДМ составляет около 22 – 23 сантиметров.
- 28 недель беременности – ВМД составляет около 25 – 27 сантиметров.
- 32 недели беременности – ВМД составляет около 30 сантиметров .
- 36 недель беременности – ВМД составляет около 33 сантиметров.
- 38 – 40 недель беременности матка значительно опускается, и ВМД составляет около 28 сантиметров.
Как уже говорилось выше, высота стояния дна матки – величина не постоянная. На нее может влиять количество околоплодных вод, количество вынашиваемых плодов – растяжение матки в этом случае сильнее, а значит, и высота дна матки будет больше, чем при обычной беременности. Не менее важно и предлежание плода – если оно поперечное или косое, то и ВМД будет меньше, чем обычно.
Именно поэтому врачи – гинекологи практически никогда не определяют срок беременности по высоте стояния дна матки. Поэтому учитываются такие факты, как начало шевеления ребенка, дата последней менструации, результаты ультразвукового исследования плода.
Увеличение размеров матки
В том случае, если беременность протекает нормально, женщина практически не ощущает увеличения матки в размерах, потому что это происходит постепенно. Однако в самом начале беременности женщина может испытывать достаточно странные ощущения в нижней части живота – это происходит из-за того, что структура маточных связок начинает стремительно меняться, размягчаться.
В том же случае, если матка начинает расти слишком быстро – из-за многоводия или многоплодной беременности, либо если у женщины матка имеет отклонение кзади, либо если на матке у женщины есть на матке рубцы (например, в результате операции кесарева сечения), либо если у женщины имеется спаечный процесс, нередко женщина начинает испытывать болевые ощущения, подчас достаточно сильные.
Зачастую многие женщины слышат совет перетерпеть эту боль, якобы потому что это нормально и физиологично. Однако врачи – гинекологи советуют будущей маме не терпеть боль, а при первых же ее проявлениях обратиться за медицинской помощью.
Только врач может реально оценить состояние женщины и установить причину, которая и привела к возникновению болевых ощущений.В противном случае женщина рискует не обратить особого внимания на ту боль, которая сигнализирует о начале самопроизвольного прерывания беременности – выкидыша.
Строго говоря, ни беременной женщине, ни уже родившей ни в коем случае недопустимо пытаться самостоятельно поставить себе диагноз.
Зачастую даже самому опытному врачу необходимо время и определенные дополнительные исследования для того, чтобы точно установить точный диагноз.
А в том случае, если женщина еще и к врачу за помощью обратится несвоевременно, то самое драгоценное время может быть безвозвратно потеряно.
Что происходит с маткой после родов?
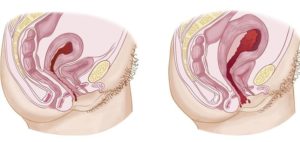
Что же происходит с маткой после рождения ребенка? Сокращение матки после родов начинается уже через несколько минут после появления на свет ребенка.
Сразу же после родов интенсивное сокращение матки начинает происходить для того, чтобы от ее стенки отделился и отошел послед. В первые несколько часов после рождения ребенка высота дна матки равна примерно двадцати сантиметрам.
Далее матка будет опускаться примерно на один сантиметр в день на протяжении примерно двух недель.В том случае, если сокращение матки после родов происходит нормально, показатели будут примерно следующими:
- 2-е сутки после родов – ВДМ составляет примерно 14 – 15 сантиметров.
- 4-е сутки после родов – ВДМ составляет примерно 11 сантиметров.
- 6-е сутки после родов – ВДМ составляет примерно 9 сантиметров.
- 8-е сутки после родов – ВМД составляет примерно 7 сантиметров.
- 10-е сутки после родов – ВМД составляет примерно 6 сантиметров.
Окончательно свою форму матка восстановит только к восьмой – девятой неделе после родов. Однако и в этом случае необходимо учитывать некоторые индивидуальные факторы, которые могут повлиять на этот процесс: особенности протекания беременности и родов, грудного вскармливания ребенка, возраста женщины, наличия тех или иных хронических заболеваний.
Как правило, у женщин старше 25 лет, либо у рожающих не первый раз, либо у тех, у кого беременность была многоплодной или с многоводием, матка может сокращаться гораздо медленнее.
А это значит, что данным женщинам может понадобиться медицинское вмешательство.
Врач осмотрит женщину, и при необходимости назначит ей специальные препараты и физиотерапию, которые простимулируют более интенсивное сокращение матки.
Пока женщина находится в роддоме, врач имеет возможность контролировать скорость сокращения ее матки. Однако матка сокращается в течение гораздо большего времени, чем женщина находится после родов в родильном доме. А значит, те или иные проблемы могут остаться незамеченными. Именно поэтому ни в коем случае недопустимо игнорировать профилактические посещения гинекологов.
Женщина должна пройти гинекологический осмотр через две недели и через месяц после рождения ребенка. Врач оценит состояние не только матки, но и шейки матки. К огромному сожалению, шейка матки после родов также может оставлять желать лучшего.
А ведь молодой маме понадобится много сил и здоровья, чтобы ухаживать за самым ценным, что только может быть в его жизни – за своим крохой.
А ведь в том случае, если проблему не заметить своевременно, очень велик риск развития различных осложнений, из-за которых женщина может оказаться в больнице.
Иллюстрации с сайта: © 2011 Thinkstock.
Тонус матки при беременности — симптомы в 3 триместре
Если вы находитесь на 28 неделе, поздравляем – вы переступили ещё один, уже заключительный порог такого трепетного положения как беременность.
Обычно именно последние 3 месяца (28–40 неделя) становятся самыми тяжёлыми для будущих мам. Почему? Давайте узнаем из статьи.
Тонус матки в третьем триместре как угроза преждевременных родов
Матка – это мышечный орган человека, и периодическое сокращение его не считается патологией, а даже напротив – свидетельствует о здоровом функционировании органа. Даже во время менструаций женщина часто ощущает такое специфическое потягивание внизу живота. Это и есть сокращение матки. Часто после этого можно заметить кровавые кусочки тканей, выделяющиеся вместе с кровью при месячных.
Но вот в чём проблема: когда во время менструаций такое происходит, это говорит об очищении организма от грязной крови и всего лишнего, а когда такое происходит во время беременности, это может свидетельствовать о преждевременных родах.
Когда при месячных матка сокращается, это означает, что она выбрасывает кусочки неоплодотворённой яйцеклетки. Когда же этот орган сокращается при беременности, он не избавляется от неоплодотворённой яйцеклетки (ведь таковой уже не имеется!), а избавляется от самого плода.Однако не следует сильно переживать и ставить крест на себе и будущем ребёнке, ведь чаще всего тонус – это симптом всего лишь так называемых схваток Брэкстона-Хикса, то есть подготовительных схваток. Такие схватки не болезненны, не регулярны и долго не длятся.
Специалист расскажет, что происходит в организме беременной на 3 триместре:
Факторы, влияющие на развитие патологии
Преждевременные роды могут наступить и на 22–27 неделе беременности, но это явление крайне редкое.
Риск развития подобной патологии возрастает с наступлением 28-32 или 33 недели беременности. Роды на таких ранних сроках вряд ли приведут к благоприятному исходу.
Лёгкие плода в это время ещё не до конца сформированы, но современная медицина знает некоторые чудодейственные препараты, которые способны ускорить процесс созревания лёгочных тканей. Поэтому практически точно что при родах на 34, 35. 36, 37-39 неделях спасти ребёнка удастся.
Некоторые женщины больше подвержены риску развития преждевременных родов, нежели другие, в связи с действием на них агрессивных факторов.
Вот некоторые из них:
- беременность после 30 лет;
- ожирение;
- наличие предыдущих преждевременных родов;
- выкидыши на ранних сроках предыдущих беременностей;
- курение;
- алкоголизм;
- наркомания и токсикомания;
- маловодие;
- многоводие;
- увеличение концентрации лейкоцитов в крови в конце беременности.
Даже если беременная найдёт у себя все эти факторы, это вовсе не означает, что у неё обязательно будут преждевременное родоразрешение. Это означает только то, что в подобном случае она попадает в группу риска.
Соматическая группа
Соматические заболевания – это такие болезни, которые возникли в результате действия агрессивных факторов на тело человека, а не на его психику.
Соматических факторов, влияющих на развитие гипертонуса матки, что может привести к преждевременным родам, очень много.
Среди них выделяют:
- физические перегрузки на и так уязвимый организм беременной;
- проблемы гормонального характера — самая частая причина, так как во время беременности идёт перестройка всего организма женщины, и гормональные сбои в таком случае проявляются очень часто;
- наличие хронических или острых инфекционных заболеваний;
- врождённые аномалии: двойная матка, двурогая, атрезия полости матки, развитие маточной перегородки;
- гинекологические заболевания и раковые новообразования:
- эндометриоз – это заболевание, которое характеризуется разрастанием клеток маточного эндометрия, то есть внутренней стенки органа;
- фибромиома – это опухоль мышечного миометрия (отсюда и другое название болезни – миома);
- врождённые пороки развития самого плода;
- расстройство маточно-плацентарного кровообращения;
- склонность организма матери к образованию тромбов или же, наоборот, к замедленному свёртыванию крови;
- патологии соединительных тканей.
Психосоматическая группа
Однако самой частой причиной появления гипертонуса матки можно с уверенностью назвать стрессовые ситуации. Мама поссорится с папой, мама разнервничается из-за неудачной покупки, маме надоест делать бесконечные анализы, и ребёночек всё это ощущает. Он начинает вертеться в утробе матери, чем провоцирует мышечные сокращения. Как только спокойна мама, спокоен и ребёнок.
Такого рода факторы называют психосоматическими, так как из-за душевных страданий и состояния психики страдает физиологическая сторона человека – тело.
Как проявляется тонус матки в третьем триместре — признаки тонуса
Среди симптомов, которые указывают на проявление тонуса матки в третьем триместре, можно выделить такие:
- специфическая тянущая боль внизу живота, в районе копчиковой кости и в пояснице, которая напоминает боль при месячных;
- твёрдый, «каменный» живот (особенно чётко это прослеживается в положении лёжа);
- ощущение спазмов в животе;
- тяжесть внизу живота.
Как уже говорилось выше, такое состояние может быть признаком тренировочных (подготовительных) схваток. Как же понять, с ложными схватками имеет дело беременная или с сокращениями, которые могут привести к преждевременным родам?
Если схватки повторяются редко — например, три раза в день (утром, днём и вечером) или даже раз в два – три часа, то скорее всего, это обычная подготовка организма к родовому состоянию. Если же схватки сильные и возникают каждые десять-двадцать минут, это может говорить об угрозе преждевременных родов.
Существует ещё один факт, который практически всегда указывает на патологию и при котором сразу же следует спешить к гинекологу с жалобой. Это кровянистые выделения из влагалища.
Такое состояние говорит о запуске процесса отслоения плаценты.
Плацента – крайне важный орган для ещё не родившегося ребёночка, так как именно она отвечает за поставку кислорода и питательных веществ к организму плода, а также защищает его от попадания токсинов и микробов.В любом случае при появлении подозрительных симптомов, необходимо обращаться к лечащему врачу. А он уже решит, стоит ли беспокоиться или нет.
Однако некоторые врачи (а особенно такое можно часто встретить в странах Западной Европы) не считают схватки на 31 и даже на 38 неделе опасными для жизни ребёнка и здоровья матери.
Диагностические меры
В первую очередь врач просматривает историю болезни пациентки (другими словами: анамнез), обращая внимание на определённые факторы, которые могут вызвать преждевременные роды. Обычно доктора страхуются и сразу же предлагают беременной пройти стационарное лечение, во время которого часто делают УЗИ.
Важно! Часто во время проведения УЗИ врачи диагностируют гипертонус. Но это не говорит об угрозе преждевременных родов – это всего лишь реакция мышц на проведение датчиком по животу.
После 34 недели они назначают КТГ – кардиотокографию, при помощи которой определяют количество ударов сердца у ребенка в минуту. На основе полученных данных специалисты делают заключение о состоянии плода.
После анализа полученных результатов гинеколог сам осматривает влагалище и шейку матки. Если он замечает присутствие околоплодных вод во влагалище или укорочение шейки матки до 3 см с раскрытием её внутреннего зева больше, чем на 2 см, то смело может делать вывод о преждевременных родах. Чаще всего такой риск увеличивается после 36 недели беременности.
Чтобы сохранить беременность, врачи в таких случаях сразу же начинают медикаментозную терапию токолитиками.
Самым распространённым в акушерстве препаратом признан Магния сульфат. Это самое безобидное, но при этом одно из самых действенных, лекарство для снятия тонуса матки. Кроме того, магнезия ещё и снижает артериальное давление, проблемы с каким часто свойственны беременным.
В гинекологии используют и другие препараты магния:
- Магне В6;
- Магнерот;
- Магнелис.
Их, как и магния сульфат, вводят внутривенно капельно на протяжении 2 – 3 недель. После недлительного перерыва курс лечения при необходимости можно повторить.
При остром токолизе назначают Гинипрал. Сначала его вводят внутривенно. Потом, где-то через три– четыре дня, в случае хорошей переносимости можно перейти и на таблетированную форму.
Реже используют Нифедипин и Папаверин, которые тоже помогают при тонусе матки при тяжело протекающей беременности.
Как помочь себе без медикаментов
Однако, что не говори, всегда лучше воздержаться от приёма медикаментов.
Чтобы облегчить так называемые ложные (тренировочные) схватки в домашних условиях, следует придерживаться таких рекомендаций:
- Коленно-локтевое положение снимает нагрузку с органов малого таза и позвоночника, в результате чего оптимальный тонус воссранавливается. Кроме того, такое положение ещё и препятствует застою токсических веществ в почках и осуществляет таким образом профилактику пиелонефрита.
- Следует купить поддерживающий бандаж (цена варьируется в пределах 600–1000 рублей), если будущая мама — большой любитель длительных прогулок. Он хорошо снимает нагрузку со спины и расслабляет мышцы тела.
- Во время схваток для облегчения состояния можно на протяжении 10 – 15 минут принимать тёплый душ. Можно и просто принять тёплую ванну. После этого лучше всего лечь спать.
- Многие девушки спасаются от назойливых схваток удобными позами. Для каждой она уникальна, но чаще всего расслабляют тонус матки именно такие позы: стоячее положение, медленная ходьба, прыжки на фитболе, корточки.
- Правильное дыхание – залог здоровых органов. Чтобы облегчить схватки, дышать нужно очень глубоко. Обычно после десятого вдоха сокращения проходят.
- Польза массажа заключается в улучшении кровообращения и расслаблении мышц тела. Если при беременности массировать область малого таза, а также шейный отдел позвоночника и плечи, то существует высокая вероятность ликвидации тонуса матки на поздних сроках беременности. Если нет возможности ходить к специалисту, попросите мужа, маму, сестру, подругу или любого другого близкого человека и выполните массаж в домашних условиях.
- И конечно же, старайтесь избегать любых стрессов. Ведь по статистике именно они чаще всего вызывают преждевременные роды.
Заключение
Как видите, с повышенным тонусом матки и ложными схватками сталкиваются абсолютно все беременные. И лишь у небольшого процента девушек гипертонус приводит к развитию преждевременных родов. Однако от такой ситуации не застрахован никто. Именно поэтому следует как можно больше времени уделять профилактике преждевременных родов, главное правило которой гласит: «Не психуй!»
Берегите себя и своего малыша!
