Плодное яйцо в нижней трети матки что это
Плодное яйцо в нижней трети матки что это. horoshayaberemennost.ru
Я не врач, но могу посоветовать по своему опыту, помимо узи, обратиться к хорошему акушеру-гинекологу непосредственно в поликлинику ( именно в поликлинику, а не в женскую консультацию- там иногда своим отношением могут до истерики довести, это как повезёт). У меня, как видите, была схожая ситуация.
Врач в поликлинике определил такое состояние как угроза выкидыша, две недели покоя физического и эмоционального, спазмолитики в виде но-шпы,папаверин в свечах, витамины Магний В6, валерьяночка (и побольше :)). Мне помогло, боли прошли, беременность развивалась замечательно.
Низко расположенное плодное яйцо закрепилось и образовавшаяся потом плацента к моменту родов поднялась, родила сама, без осложнений. Главное не нервничайте!
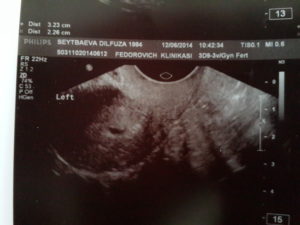
Делала УЗИ -вот что , врач написал , В среднем трети полости матки определяется плодное яйцо овальной формы с среднем внутренним диаметром 0 . 3 см ..
Киста желтого тела не определена.
ЗАКЛЮЧЕНИЕ: Беременность 3 недели . Низкое расположение плодного яйца .
Делала УЗИ -вот что , врач написал , В среднем трети полости матки определяется плодное яйцо овальной формы с среднем внутренним диаметром 0 . 3 см ..
Киста желтого тела не определена.
ЗАКЛЮЧЕНИЕ: Беременность 3 недели . Низкое расположение плодного яйца .
В матке одно плодное яйцо с одним эмбрионом (низко — в ниж/3) что это значит?+матка отклонена кзади
А вот то что плодное яйцо в нижней трети-не есть особо хорошо. Самый худший вариант-в полости зева или шейки.
В вашем случае это означает, что в зависимости от срока, будут наблюдать за эмбрионом тщательней, чем обычно. Прикрепился он не очень удачно, поэтому нужно беречь себя, исключить нервы, поднятие тяжестей, половую жизнь ( хотя бы до 12 недель).
С увеличением срока и развитием беременности плацента может немного подняться, вот этого будут ждать и наблюдать. Низкая плацента-называется предлежание. До 20 недель об этом не говорят-она может поднятся еще .
Но такое прикрепление плодного яйца -предрасположенность к возможному предлежанию плаценты.Возможно назначат гормональную поддержку, и препараты для снятия тонуса, а так же госпитализацию в стационар-НЕ ОТКАЗЫВАЙТЕСЬ. Угроза выкидыша в вашем случае примерно на 20 % выше, по сравнению с нормальным прикреплением плодного яйца.
Когда на УЗИ видно признаки беременности?
В настоящее время при первых подозрениях на беременность сразу же после аптечного теста на присутствие ХГЧ в моче женщины торопятся пройти ультразвуковое исследование, чтобы врач подтвердил признаки развивающейся беременности.
Рекомендуем прочесть: Салфетки от температуры для детей
Всегда ли можно установить наличие беременности, поставить срок гестации и обнаружить аномалии в развитии плода на ранних сроках?
Какие виды УЗИ применяют для установления срока беременности
Для установления наличия и срока беременности врач проводит трансвагинальное УЗИ. Этот доступ позволяет лучше рассмотреть полость матки, достовернее измерить размер и оценить структуру плодного яйца. Помимо визуализации самого плодного яйца врач обязательно оценивает все внутренние органы репродуктивной системы у женщины: матку, шейку, яичники, а также мочевой пузырь.
У худых женщин на ранних неделях плодное яйцо иногда бывает видно и с помощью трансабдоминального доступа.
Начиная с 11-12 недели беременности строение плода, срок беременности и признаки нормального развития оценивают обычно с помощью трансабдоминального УЗИ.
Как можно определить срок беременности по эхографическому исследованию?
На раннем сроке с 4 по 6 недели срок беременности устанавливают по диаметру плодного яйца. Для этого врач проводит измерение диаметра плодного яйца по его внутреннему контуру в 3 взаимоперпендикулярных плоскостях.
4 неделя беременности на УЗИ. Многоплодная беременность.
После чего по специальной таблице вычисляет, сколько дней и недель составляет срок гестации.
Начиная с полной 7 по 14 недели беременности, когда уже появляется эмбрион, срок устанавливают по копчико — теменному размеру плода. Для этого изображение эмбриона или плода выводят продольно и измеряют длину от его темени до копчика.
Нормальные значения копчиково-теменного размера (КТР) в зависимости от срока гестации (полные недели + дни), данные в миллиметрах, нижняя граница — 5-й перцентиль, верхняя граница — 95-й перцентиль.
Затем также в таблице видно соответствующий срок. Часто нормативы бывают заложены сразу в память УЗ-аппарата, и тогда сразу же после проведения измерения он покажет на экране срок беременности.
Кроме того, когда устанавливает срок гестации врач оценивает не только размеры, но и признаки нормального созревания плодного яйца или эмбриона.
На каждом определенном этапе развития в его строении появляются новые органы и структуры. Зная эти особенности врач может увидеть соответствует ли развитие плода возрастным нормам.
На какой день после задержки стоит делать УЗИ?
Трансвагинальное УЗИ покажет плодное яйцо в полости матки, когда наступят 4,5 – 5,0 недель беременности. Стоит отметить, что врачи считают продолжительность беременности с первого дня крайних месячных.
То есть не стоит сразу же торопиться на УЗИ, если задержка менструаций составляет 1 — 2 дня. Эхография может показать первые признаки гестации только спустя 3 — 5 суток задержки от даты ожидаемых месячных.
Рекомендуем прочесть: Какой стул должен быть у грудничка в 3 месяца
Почему врач УЗД может не видеть зародыш
Вполне частой ситуацией является когда тест на беременность положительный, и женщина в этот же день идет на УЗИ, но врач при этом не видит беременности в полости матки. Почему такое может быть?
Яйцеклетка оплодотворяется сперматозоидами в фаллопиевых трубах, и оплодотворенная постепенно продвигается по ним к матке в течение нескольких суток. Примерно к 4 неделе от первого дня последней менструации зародыш достигает полости матки и имплантируется в эндометрий.
У некоторых женщин овуляция и соответственно оплодотворение происходит позже середины цикла, поэтому и зародыш достигает полости матки немного позже. В таком случае на УЗИ можно еще не увидеть признаки плодного яйца в матке, хотя тест на беременность будет положительным. В этой ситуации врач назначает повторное УЗИ через 7-10 дней.
Установлено, что при уровне ХГЧ в крови менее 1000-1200 МЕ/л плодное яйцо еще не видно на УЗИ. Его можно увидеть, когда ХГЧ достигает 1500-2000 МЕ/л.Другой уже опасной ситуацией, из-за какой зародыш может быть не видно, является внематочная беременность. Плодное яйцо может локализоваться в трубах, полости живота. И если его размеры малы, врач не сможет увидеть его с помощью ультразвука.
Когда уже можно увидеть плодное яйцо
Примерно спустя неделю после оплодотворения зародыш попадает в полость матки и начинает имплантироваться в ее слизистую оболочку – эндометрий.
В это время размеры плодного яйца пока еще очень малы, и разрешающая способность ультразвукового сканера не позволяет врачу увидеть признаки зародыша.
Через две с половиной недели после зачатия, то есть на четвертой — пятой акушерской неделе беременности, врач уже начинает видеть плодное яйцо в полости матки с помощью трансвагинального УЗИ.
Плодное яйцо выглядит как округлой формы анэхогенное (черное) образование с ярким беловатым ободком, толщиной 1 мм. Диаметр самого образования составляет от 2 мм.
Среднестатистически опытный врач на УЗ-сканере среднего класса плодное яйцо впервые может увидеть начиная со срока беременности 4 недели 3 дня.
Какие показатели используют для измерения на ранних неделях
В ранние сроки, как и при стандартном гинекологическом УЗИ, измеряют размеры матки, яичников, шейки матки.
Специфическими показатели, которые обязательно определяются в первом триместре являются:
- диаметр плодного яйца (с 4 по 6 неделю);
- копчико — теменной размер (с 7 по 14 неделю);
- диаметр желточного мешка;
- размер желтого тела в яичнике.
Беременность 7 недель
Какие бывают аномалии плодного яйца
В первые недели гестации по разным причинам могут возникать отклонения в созревании плодного яйца, которые в некоторых случаях приводят к угрозе или гибели плода.
Рекомендуем прочесть: Перед родами что нельзя есть
Среди таких патологий с помощью ультразвукового обследования могут быть обнаружены следующие:
1. Аномалия прикрепления. В норме для благоприятного развития беременности зародыш должен имплантироваться в дне или средней трети полости матки. Если он прикрепляется в области нижней трети или внутреннего зева, то высок риск выкидыша.
2. Изменение формы плодного яйца. В норме оно имеет округлую конфигурацию. Вытянутая форма чаще всего является следствием повышенного тонуса матки и также угрожает выкидышем.
Деформированное плодное лицо
3. Инфицирование плодного яйца. Проявляется трансформацией его формы на круглую и появлением в его полости взвеси.
4. Неразвивающаяся беременность. Она проявляется прекращением роста зародыша, исчезновением или деформацией в нем желточного мешка после 6 недели, отсутствием эмбриона после 7 недели, отсутствием сердцебиения у эмбриона, отсутствием динамики развития при контрольном исследовании через 7 дней.Неразвивающаяся беременность по типу гибели эмбриона
Причинами отсутствия развития могут быть гормональная недостаточность, инфекции половых путей, грубые хромосомные аномалии эмбриона и другие.
5. Анэмбриония. Проявляется отсутствием эмбриобласта в полости яйца после 6 недели беременности. При этом плодное яйцо продолжает увеличиваться в размерах и наполняться жидкостью.
Эта аномалия является критерием неразвивающейся беременности, но требует контрольного исследования через несколько дней, так как в редких случаях здоровый эмбрион начинает визуализироваться позже положенного срока.
Анэмбриония на УЗИ
6. Трофобластическая болезнь. Характеризуется развитием доброкачественной опухоли внутри плодного яйца. Причиной такой аномалии чаще всего являются воспалительные изменения в эндометрии.
7. Многоводие. Это повышенное накопление околоплодных вод в амниотической полости. На ранних сроках оно может привести к отслойке плаценты и смерти эмбриона.
Польза раннего обследования
Ультразвуковое исследование является неотъемлемым методом диагностики, когда у акушера-гинеколога возникают подозрения на наличие у женщины каких-либо осложнений беременности. УЗИ помогает при подозрениях на внематочную беременность, угрозу прерывания, выкидыш, замершую беременность.
В ранние сроки с помощью УЗД устанавливают точный срок беременности, число плодов, их жизнеспособность и наличие грубых аномалий развития.
Заключение
Ультразвуковая диагностика помогает врачам установить беременность всего спустя несколько дней от задержки менструаций, а также наблюдать за правильным развитием эмбриона с самых ранних сроков.
Тем не менее не стоит самостоятельно еженедельно посещать кабинет УЗИ.
Это исследование в первые месяцы беременности должно проводиться по показаниям на основании каких-либо жалоб у беременной или подозрении на нарушения в развитии беременности.
Источники: http://www.forum.nedug.ru/archive/index.php/t-369384.htmlhttp://otvet.mail.ru/question/95860046http://uziprosto.ru/ultrazvuk/pri-beremennosti/kogda-na-uzi-vidno-beremennost-priznaki.html
Шеечная беременность
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
Одной из редких разновидностей внематочной беременности является шеечная, когда оплодотворенная яйцеклетка имплантируется (внедряется) не в слизистую оболочку тела матки, а в ее шейку.
Впервые развитие беременности в канале шейки описал в 1881 году И.М. Львов. Несмотря на появление за последние десятилетия новых методик диагностики и лечения такого крайне тяжелого состояния, каким является шеечная беременность, данная проблема остается особенно актуальной.
опасноТяжесть данного состояния определяется тем, что нисходящие маточные артерии (а их диаметр 3 мм) доходят до шейки матки, и при развитии внематочной беременности данного типа велика вероятность их повреждения и, следовательно, сильнейшего кровотечения.
Частота рассматриваемой патологии колеблется в пределах 0,01-0,03% от всех внематочных беременностей.
Классификация
Существующая классификация основана на месте прикрепления эмбриона. Так выделяют:
- чисто шеечную беременность (эмбрион не выходит за пределы шейки);
- шеечно-перешеечная (перешейком называется переход собственно тела матки в её шейку).
Причины
Причины возникновения связаны чаще всего с различной патологией матки, когда возникают препятствия для имплантации (внедрения) оплодотворенной яйцеклетки в эндометрий (внутренний слой) и оно спускается ниже, прикрепляясь к стенкам цервикального канала. К ним можно отнести:
- предшествующий медицинский аборт;
- перенесенная ранее операция кесарева сечения;
- миома матки;
- синдром Ашермана (образование спаек в полости матки);
- ЭКО-индуцированная беременность;
- различные врожденные аномалии развития матки.
Симптомы
важноДанная патология коварна тем, что часто никак себя не проявляет.
Однако в ряде случаев возможно появление следующих симптомов:
- Женщина может ощущать себя «беременной»: появляется тошнота, изменяются вкусовые пристрастия, случаются перепады настроения, набухают молочные железы и т.д.
- Постоянные кровомазания или периодические выделения кровянистого характера из половых путей, вплоть до обильного кровотечения, представляющего угрозу для жизни больной. Данные симптомы появляются вследствие расплавления мышечной ткани врастающими ворсинами хориона (хорионом называется наружная оболочка зародыша, которая в норме врастет в эндометрий, а в нашем случае — в ткань шейки матки).
- Могут появиться жалобы на частые мочеиспускания и другие признаки нарушенной функции мочевого пузыря из-за резкого увеличения размеров шейки матки.
Диагностика
- Клиническое обследование:
- при осмотре в зеркалах может обратить на себя внимание увеличение шейки в размерах, но при шеечно-перешеечной беременности и при расположении плодного яйца в верхней половине цервикального канала она зрительно может быть не изменена;
- при двуручном гинекологическом исследовании тело матки не соответствует предполагаемому сроку беременности и его размеры меньше шейки, которая имеет мягковатую консистенцию и резко отклонена к лону или крестцу.
- Лабораторные методы исследования:
- Инструментальное обследование:
- Трансвагинальное УЗИ – основной метод диагностики. При этом выявляются следующие эхо-признаки:
- отсутствие эмбриона в полости матки;
- матка имеет вид песочных часов;
- тело матки увеличено вширь, цервикальный канал расширен;
- плодное яйцо определяется в просвете канала шейки матки ниже уровня расположения внутреннего зева;
- ткань плодного яйца не смещается относительно стенок цервикального канала при давлении датчиком на шейку.
- МРТ (магнитно-резонансная томография) – определяется округлое образование с повышенным количеством сосудов, врастающее в стенку шейки.
Лечение
Выделяют несколько методов лечения:
- Радикальное лечение – гистерэктомия (удаление матки);
- Органосохраняющие методики:
- консервативное лечение;
- хирургическое вмешательство (минимально инвазивное).
опасноНаличие развивающейся шеечной беременности является жизнеугрожающим состоянием в связи с риском развития крайне сильного кровотечения.
Ввиду этого длительное время экстренная гистерэктомия считалась основным, и, в принципе, единственным методом лечения. При этом смертность пациенток достигала 40-50%. На современном этапе ситуация изменилась: появились новые методы, благодаря которым выросли шансы произвести органосохраняющую операцию, что особенно актуально для нерожавших женщин.
В настоящее время применяют следующие методы консервативного лечения:
- мероприятия, направленные на снижение кровоснабжения шейки матки;
- механическая остановка кровотечения;
- химиотерапия (введение препаратов токсичных для эмбриона и тормозящих деление клеток).
Современные органосохраняющие операции включают:
- наложение шва на шейку матки;
- гистероскопическая резекция ложа плодного яйца;
- эмболизация (закупорка) маточных артерий;
- лазерное разрушение хориального ложа (места врастания хориона).
В клинике имени И.М. Сеченова разработали способ малоинвазивного хирургического лечения, который показал хорошие результаты. Данный способ включает:
- временное клипирование подвздошных артерий (приводит к прекращению поступления крови к матке для уменьшения кровопотери);
- вакуум-аспирация плодного яйца из шейки;
- тампонада шейки матки катетером Фолея (раздувается баллончик, механически давящий на стенки, что приводит к остановке кровотечения).
важноОднако все эти методы хирургического вмешательства несовершенны и могут привести к тяжелым осложнениям, таким как кровотечение из сосудов ложа плодного яйца или прогрессированию шеечной беременности.
Последствия
Если говорить о последствиях, то всё упирается в два переплетающихся между собой фактора:
- стадия, на которой было выявлено заболевание;
- метод лечения.
Что касается первого пункта, то ситуация такова: чем раньше выявлено заболевание, тем лучше прогноз. Если прогрессирующая шеечная беременность уже привела к началу сильнейшего кровотечения, то о благополучном прогнозе говорить не приходится. В таких случаях чаще всего прибегают к радикальному методу лечения – удалению причинного органа. Впоследствии это приводит к невозможности иметь детей.
Если же заболевание выявлено рано и есть время на приготовления, то возможно проведение одной из более щадящих методик (о них было сказано выше). Но стоит сказать о том, что для этого должен быть как врач, обученный и имеющий опыт проведения данных способов лечения, так и соответствующее оборудование в медицинском центре.
Причины неразвивающейся беременности
пятница, мая 20, 2016 — 13:55
Плодным яйцом называется структура, окружающая эмбрион (плод на самых ранних стадиях развития). Внутри него, помимо эмбриона, находится амниотическая жидкость, являющаяся естественной средой и защитой для развивающегося плода.
Именно данная структура является показателем наличия беременности и её жизнеспособности на первых неделях.
После того, как наступила задержка менструации, женщина может провести тест на беременность, но результат данного теста не является 100%-ным доказательством того, что она беременна.
Задержка месячных также не является достоверным признаком, так как может наступить в силу ряда других причин, например, воспалительных процессов и других патологических процессов в органах половой системы (после задержки плодное яйцо не обнаружено).
Обнаружить плодное яйцо на ранних сроках можно при проведении такого диагностического метода, как ультразвуковое исследование, которому гинекологи в последнее время отдают свое предпочтение.
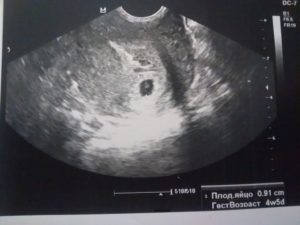
Визуализация плодного яйца чаще всего происходит на сроке беременности около пяти недель, однако его наличие не всегда является залогом развития здоровой беременности.
В середине пятой недели специалист может рассмотреть внутри плодного яйца желточный мешок, который является первым источником питания развивающегося плода. Если на снимке УЗИ становятся различимыми плодное яйцо и желточный мешок, это также не является гарантией здоровой беременности, однако отсутствие последнего может говорить о серьезных патологиях развития эмбриона.Характеристиками плодного яйца, свидетельствующими о проблемах развития беременности, могут быть следующие показатели:
- плодное яйцо не растет, как должно быть при нормальной беременности (его прирост до 9-ой недели беременности должен составлять около 1 мм в сутки);
- плодное яйцо неправильной формы;
- отсутствие желточного мешка.
Первым и самым основным признаком нормальной маточной беременности является плодное яйцо в матке. С помощью ультразвукового исследования оно визуализируется через неделю после задержки менструации. В первые недели особого внимание придается его размерам, форме, локализации и наличие отслоек.
В первом триместре беременности опасность самопроизвольного прерывания (выкидыша) наиболее высока.
Данное явление может быть вызвано генетическими нарушениями у ребенка, недостатком прогестерона, а также патологическими процессами в матке и эндометрии.
Генетический сбой не поддается исправлению, и сохранить плод, увы, не удается; в остальных же ситуациях медицина, как правило, в силе помочь матери и ребенку.
Нормальной формой плодного яйца считается круглая либо овальная. Если же оно приобретает форму с неровными углами, что значит — деформированное плодное яйцо, возникает подозрение, что матки находится в тонусе. В случаях отсутствия сопутствующих болей, раскрытия шейки матки, кровянистых или коричневых влагалищных выделений данное состояние является безобидным.
При расслаблении мышц тонус матки снижается чаще всего самопроизвольно, по истечении нескольких минут, после чего плодное яйцо возвращает свою правильную форму. Болезненные ощущения, связанные с напряжением матки купируются приемом препарата спазмолитического действия. Отдельные кратковременные случаи данного характера не являются признаком угрозы выкидыша.
На УЗИ проводится измерение диаметра плодного яйца в соответствии с неделями беременности, размеры в мм (например, плодное яйцо 6 мм, плодное яйцо 7 мм). Это помогает наиболее точно установить срок беременности, так и сделать выводы насколько правильно развивается ребенок на ранних сроках.Случаи, когда при проведении ультразвукового исследования плодное яйцо обнаруживается без наличия эмбриона, называются анэмбрионией. Отсутствие эмбриона на ранних сроках беременности (от 1 до 2 недель после задержки месячных) считается нормальным явлением, в более поздние недели рекомендуется прерывание беременности.
Анэмбриония может быть вызвана случайным генетическим сбоем, случающемся преимущественно у женщин возраста около 35 лет, приемом медикаментозных препаратов, противопоказанных в период беременности, а также воздействием других тератогенных факторов.
Более распространенной и менее безысходной по сравнению с анэмбрионией считается отслойка плодного яйца, несмотря на то, что её проявление имеет сходство с ярко выраженным симптомом выкидыша – маточным кровотечением.
Для того чтобы минимизировать негативные последствия данного осложнения для плода, женщине назначается гормональная терапия препаратами прогестерона и соблюдение постельного режима в условиях стационара.
Угрозой прерывания беременности может быть низкое расположение плодного яйца (если оно расположено в нижней трети матки).
Погибшее плодное яйцо
Наиболее печальной патологией развития беременности может быть погибшее плодное яйцо на любой стадии развития.
Причинами его гибели могут стать различные заболевания плода, а также элементов плодного яйца (плацента, оболочка, пуповина), а также нарушение кислородного обмена у эмбриона (плода).
Зародыш может погибнуть вследствие недостаточного для его питания желточного кровообращения, в результате которого наступает дефицит кислорода, что приводит к аномалии, а также из-за различных инфекционных заболеваний плода во время внутриутробного развития.
Такое явление как погибшее плодное яйцо обусловлено следующими заболеваниями беременной женщины:
- сердечно-сосудистыми патологиями;
- анемией;
- гипертонией;
- тяжелыми заболеваниями почек;
- инфантилизмом;
- гормональным дисбалансом;
- высокой температурой тела вследствие болезни.
Для предупреждения выкидыша за женщинами, входящими в группу риска, в связи с наличием в анамнезе данных патологий, необходимо установить интенсивное наблюдение, а при необходимости госпитализировать в стационар.
Основная роль в гибели плодного яйца принадлежит гипоксии, возникшей вследствие нарушения маточно-плацентарно-плодового кровообращения. В случаях, если погибшее плодное яйцо остается в матке, оно становится подверженным мацерации, мумификации и петрификации.
Диагностика гибели плодного яйца
Выявить раннюю гибель плодного яйца и его задержку в полости матки довольно сложно, при отсутствии характерных проявлений для этого необходимо динамическое наблюдение. При появлении выраженных симптомов: кровянистых выделений из влагалища, обильного кровотечения, острой боли, проводится срочная госпитализация пациентки.
Главным признаком неразвивающейся беременности являются: остановка роста матки, определяемая путем повторных исследований. Рекомендуется проведение анализа на содержание в крови ХГЧ (хорионического гонадотропина человека), уровень которого при нормальной беременности постоянно повышается. Эхопризнаками неразвивающейся беременности при УЗИ могут быть следующие показатели:
- отсутствие у плода сердцебиения;
- плодное яйцо сморщенного вида;
- плодное яйцо не обнаружено;
- «спавшаяся» полость матки.
Если плодное яйцо погибло, наблюдается исчезновение субъективных симптомов беременности: прекращение тошноты, уменьшение молочных желез, отсутствие пигментации ареол.
Гибель плода во второй половине беременности характеризуется прекращением сердцебиения и движения плода, отставанием роста матки, а также, в некоторых случаях – хрустом при проведении пальпации черепа ввиду разъединения и подвижности костей.
Своевременная диагностика поможет вовремя обнаружить данную патологию, которая требует немедленной госпитализации для дальнейшего наблюдения и предупреждения осложнений.
Embedded video for Причины неразвивающейся беременности
Неправильное прикрепление плодного яйца
Имплантации плодного яйца предшествует выход плодного яйца и его долгий путь по маточной трубе в полость матки. Этот процесс занимает примерно 3-е суток. Еще столько же яйцо движется по матке в поисках места для имплантации. И лишь на седьмой день после оплодотворения бластоциста начинает внедрение в слой эпителия матки.
И вот процесс внедрения плодного яйца в стенку матки называется имплантацией. Но не стоит думать, что это происходит мгновенно. Сроки прикрепления плодного яйца составляют порядка 40 часов.
Порой происходит незначительное повреждение слизистой, проявляющееся незначительным кровотечением, что является признаком имплантации эмбриона. Часто этого вовсе не происходит, или происходит, но незаметно для женщины.
Базальная температура от А до Я
Болей при имплантации плодного яйца в норме быть не должно. Правда, некоторые женщины утверждают, что ощущали момент имплантации.
Почти сразу после прикрепления плодного яйца, его наружный слой начинает продуцировать ХГЧ – так называемый гормон беременности. Именно он уведомляет весь организм о наступлении беременности. Да и тесты на беременность ориентированы на распознавание концентрации этого гормона. И заветные 2 полоски появляются, когда концентрация ХГЧ достигает определенного уровня.
Расположение плодного яйца в матке
Плодное яйцо может имплантироваться в разных местах матки, в зависимости от некоторых обстоятельств, но чаще всего это происходит на передней или задней стенке матки. Наиболее благоприятно прикрепление плодного яйца в дне матки. Если же происходит низкая имплантация плодного яйца, это грозит предлежанием плаценты в будущем.
Правда не стоит паниковать на ранних сроках беременности, если у вас на УЗИ выявлено, что плодное яйцо прикрепилось в матке низко. В 95% случаев с течением беременности плацента мигрирует, поднимаясь все выше к дну матки.
В остальных же 5% случаев есть все шансы вполне нормально перенести беременность и родить без осложнений. Просто вам нужно будет ограничивать себя в физических нагрузках, а в период родов врач должен тщательно следить за вашим состоянием – существует риск ранней отслойки плаценты при беременности с последующим кровотечением и гипоксией ребенка.
А если у вас все же случится полное предлежание плаценты, то рожать вам придется через кесарево сечение, поскольку плацента полностью перекроет зев шейки матки и ребенок просто не сможет выбраться естественным путем. Но обо всем этом вам задумываться еще рано – пусть все идет своим чередом.
Почему не прикрепляется плодное яйцо?
Если прикрепления плодного яйца к матке не происходит, беременность завершается, так и не успев наступить. Обычно плодное яйцо выходит вместе с менструациями, и поскольку задержки не происходит, то женщина и не догадывается, что у нее произошел выкидыш.
Причиной такого явления может стать гормональный сбой (высокая или низкая концентрация прогестерона, эстрогена, пролактина, глюкокортикоидов и проч).
Большое значение имеет и готовности слизистой оболочки матки к принятию плодного яйца. Если женщина до этого делала аборты, выскабливания, носила внутриматочную спираль, имеет невылеченные вовремя инфекционные и воспалительные заболевания, это нарушает рецепторный аппарат эндометрия, и он неадекватно реагирует на гормоны.Вследствие этого, слизистая плохо подготовлена к беременности. И если при этом само плодное яйцо недостаточно активное, своевременно не выделяет необходимое количество ферментов, разрушающих слизистую, то может возникнуть внедрение его в шейку матки (шеечная беременность), аномальная плацентация или вовсе отсутствие имплантации.
Низкое расположение плодного яйца…(((
В чем причины низкого прикрепления плаценты?
Основные причины низкого прикрепления плаценты — это:
- патологические изменения слизистого слоя матки;
- особенности плодного яйца.
В норме плодное яйцо крепиться в верхних слоях матки (чаще всего это дно и задняя стенка). Однако этого не происходит, если слизистая матки повреждена в этом отделе и тогда плодное яйцо опускается ниже и крепится в нижних сегментах матки. Эти изменения в эндометрии происходят вследствие следующих процессов:
1.Воспалительные заболевания эндометрия:
2.Рубцовые изменения после абортов, операций на матке (например, удаление миомы, кесарево в анамнезе);
3.Аномалии развития матки:
- двурогая матка;
- матка с полной или неполной перегородкой;
- седловидная матка;
4.Многократные роды. В 80 процентах случаев низкое прикрепление плаценты чаще диагностируется у повторнородящих женщин;
5.Опухоли в анамнезе (истории болезни):
6.Гипоплазия (недоразвитие) матки;
7.Низкое прикрепление плаценты в анамнезе;
8.Истмико-цервикальная недостаточность. Это патологическое состояние характеризующееся слабостью перешейка и шейки матки при беременности.
При данной патологии происходит преждевременное раскрытие шейки, что ведет к выкидышу.
Также причиной низкого прикрепления плаценты может быть изменения самого плодного яйца.
В этих случаях трофобласт (наружный слой зародыша) не своевременно приобретает функции протеолиза (процесс расщепление белков).
В результате этого, нидация (внедрение зародыша в слизистую матки) яйцеклетки происходит не в момент, когда она находится в верхних отделах матки, а после того как она окажется внизу.
Факторами риска низкого прикрепления плаценты являются:
1.Возраст матери. Большему риску подвержены женщины 30 – 35 лет. В то время как вероятность низкой плацентации у молодых женщин меньше в три раза.
2.Наличие у мамы экстрагенитальных патологий: заболевания сердечно-сосудистой системы (поражение сердца и его сосудов), почек, печени. При данных патологиях нарушено кровообращение в органах малого таза (матка и ее придатки, а также яичники).
низко прикрепилось плодное яйцо
Плохое кровоснабжение также нарушает процесс имплантации плодного яйца и способствует низкому прикреплению плаценты.
3.Эндокринные нарушения:
4.Генитальный инфантилизм – задержка полового развития и наличие в зрелом возрасте особенностей, характерных для юношеского периода.
Форма для дополнения вопроса или отзыва:
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Деформация плодного яйца
Насколько правильно проходит развитие плодного яйца можно увидеть во время ультразвукового исследования. В норме плодное яйцо овальной или круглой формы. В некоторых случаях диагностируют плодное яйцо неправильной формы, но стоит ли считать это патологией? В нашей статье мы рассмотрим что значит деформированное плодное яйцо, какие его причины и возможные последствия?
Виды аномалий плодного яйца
Формирование плодного яйца начинается после слияния яйцеклетки со сперматозоидом, и представляет собой последовательное деление клеток. На 4 сутки эмбрион перемещается в полость матки, где продолжает делиться и увеличиваться в размере. На УЗИ плодное яйцо в матке можно увидеть только на 5 неделе.
К аномалиям плодного яйца можно отнести следующие:
- пузырный занос, при котором ворсинки хориона заменяются на пузырьки, а между нитями хориона находятся части децидуальной оболочки;
- хорионэпителиома – это злокачественная опухоль, которая происходит из ворсин хориона;
- многоводие – повышенное количество амниотических вод;
- анэмбриония – это пустое эмбриональное яйцо.
Деформация плодного яйца – причины и последствия
Бывают случаи, когда плодное яйцо изменяет свою форму, что не обязательно является патологией. Так, деформация плодного яйца (плодное яйцо с неровными контурами) может быть по причине повышенного тонуса матки.
Вытянутое плодное яйцо и овальной формы может свидетельствовать об угрозе прерывания беременности, когда за ним формируется гематома (при этом женщина может жаловаться на кровянистые выделения из половых путей и тянущие боли внизу живота).
Если во время ультразвукового исследования обнаружено плодное яйцо неправильной овоидной формы, а женщину не беспокоят болезненные ощущения внизу живота и кровянистые выделения, то не стоит беспокоиться и бежать к врачу за назначениями.В большинстве случаев, у женщин с незначительными деформациями плодного яйца, беременность протекает нормально и благополучно завершается родами.
Низкое прикрепление плодного яйца
В случае угрозы прерывания беременности будущей маме назначают препараты для ее сохранения (Дюфастон, Утрожестан).
Как видим из написанного выше, изменение формы плодного яйца не всегда говорит о патологии беременности. Чаще всего деформация плодного яйца может наблюдаться при повышении маточного тонуса, для нормализации которого можно принимать спазмолитики (Но-шпа) и Магне В-6.
Во время любого оплодотворения яйцеклетки, она должна перемещаться в полость матки и имплантироваться к ее стенкам. Но иногда возникают непредвиденные сбои, плодное яйцо не доходит к назначенному месту, прикрепляясь к маточной трубе, к яичнику или даже к брюшной полости.
Такая беременность определяется, как внематочная. После проведенного теста на беременность, она в большинстве случаев подтверждается. Но тест не покажет, в норме ли наступившая беременность, или она внематочная.
Какие признаки внематочной беременности
При трубной беременности (самый распространенный тип внематочной) наблюдаются те же симптомы, что и при нормальной беременности. И женщинам трудно определить, в норме ли протекает ее беременность. Поэтому, чтобы обезопасить себя от нежелательных последствий, лучше пройти исследование. Физиологические признаки беременности, в том числе и внематочной, это:
- Задержка менструации;
- Увеличение в размерах молочных желез;
- Тошнота или рвота;
- Ухудшение самочувствия;
- Изменение во вкусовых пристрастиях.
При внешнем осмотре у врача, он отмечает цианоз влагалищного входа, слизистой оболочки и шейки матки. При нормальной беременности матка увеличивается в размерах и гипертрофируется. Увеличение матки происходит вместе с ростом плода в ее полости.
Узнайте подробнее о признаках и симптомах внематочной беременности.
Размеры матки при внематочной беременности
Если диагностируется внематочная беременность, размеры матки не соответствуют предположительному сроку беременности. При пальпации определяется опухолевидное образование в участке яичников, оно при нажатии болезненное.
При наступлении такой патологической беременности, спустя какое-то время поднимается температура, и возникают сильные боли внизу живота и в пояснице.
Сохранить плод не представляется возможным, хотя есть несколько описанных случаев, больше похожих на чудо.
Если возникает яичниковое или брюшное зачатие, первый месяц какие-либо симптомы могут отсутствовать. При прикреплении плодного яйца в шейке матки, температура не поднимается, боли практически не появляются.
Определить место расположения эмбриона возможно только путем проведения ультразвукового исследования, поэтому если происходит задержка менструации или появляются другие подозрительные симптомы, следует обращаться за консультацией к гинекологу. Несвоевременное обращение может привести к тому, что произойдет разрыв маточной трубы, так как стенки трубы не способны выдержать растущий плод.
Важно помнить то, что если тест положительный, а ультразвуковое исследование не определяет эмбрион в матке, вероятность внематочной беременности очень высока. Следующим шагом определения патологии является лапароскопия органов малого таза.
При осмотре у гинеколога визуализируется некая гипертрофированность матки, которая не связана с наличием плодного яйца в ее полости.
